PANDUAN PELAYANAN MEDIK
|
|
|
- Glenna Pranata
- 6 tahun lalu
- Tontonan:
Transkripsi
1 PANDUAN PELAYANAN MEDIK Perhimpunan Dokter Spesialis Penyakit Dalam Indonesia PB PAPDI
2 KONTRIBUTOR Departemen Umu Penyakit Dalam FKUI/RSCM Prof.Dr. Dasnan Ismail, SpPD-KKV Dr. Idrus Alwi, SpPD-KKV Dr. Muin Rahman, SpPD-KKV Prof.DR.Dr. SarwonoWaspadji, SpPD-BCEMD Dr. Pradana Soewondo, SpPD-KEMD Dr. Imam Subekti, SpPD-KEMD Dr. Gatut Semiardji, SpPD-KEMD Prof.Dr. RHHNelwan, SpPD-KPTI Prof. Dr. H. Iskandar Zurkanain, SpPD-KPTI Prof. Dr. Djoko Widodo, SpPD-KPTI Dr. HerdimanT. Pohan, SpPD-KPTI Dr. Budi Setiawan, SpPD-KPTI Dr. Suhendro, SpPD-KPTI Dr. Leonard Nainggolan, SpPD-KPTI Dr. Khie Chen, SpPD-KPTI Prof.Dr. Zubairi Djoerban, SpPD-KHOM DR. Dr. Djumhana Atmakusuma, SpPD-KHOM Dr. Abdul Muthalib, SpPD-KHOM DR. Dr. Harry Isbagio, SpPD-KR Dr. Yoga I Kasjmir,SpPD-KR DR. Dr. Zulkifli Amin, SpPD-KP Dr. Anna Uyainah Z.N, SpPD-KP Dr. Chudahman Manan, SpPD-KGEH Dr. Dadang Makmun, SpPD-KGEH Dr. Ari F. Syam, SpPD-KGEH Dr. Murdani Abdullah, SpPD-KGEH ProfDr. H. Ali Sulaiman, PhD, SpPD-KGEH Dr. Irsan Hasan, SpPD-KGEH Prof DR.Dr. Endang Susalit, SpPD-KGH Dr. Ginova Nainggolan, SpPD, KGH Dr. E. Mudjadid, SpPD-KPsi Dr. Hamzah Shatri, SpPD-KPsi Dr. Lukman Hakim, SpPD-KKV-KGer Dr. Siti Setiati, MEpid, SpPD-KGer iii Dr. Czeresna Heriawan Soedjono, MEpid, SpPD-KGer
3 Dr. Nina Kemala Sari, SpPD Dr. Arya Govinda, SpPD Dr. Hem Sundaru, SpPD-KAI Prof. DR. Dr. Samsuridjal Djauzi, SpPD-KAI Prof. Dr. A. Dinajani Mahdi, SH, SpPD-KAI Dr. Nanang Sukmana, SpPD-KAI Dr. Iris Rengganis, SpPD-KAI Dr. Teguh H. Karyadi, SpPD-KAI Dr. Evy Yimihastuti, SpPD PAPDI Cabang Bogor PAPDI Cabang Yogyakarta PAPDI Cabang Malang PENYUSUN DR. Dr. Sidartawan Soegondo, SpPD-KEMD Dr. Anna Uyainah Z.N, SpPD-KP Dr. Hanafi B. Trisnohadi, SpPD-KKV DR. Dr. Djumhana Atmakusuma, SpPD-KHOM Dr. Idnis Alwi, SpPD-KKV Dr. Teguh H. Karyadi, SpPD-KAI Dr. Suharko Soebadri, SpPD Dr. HilmanTadjoedin, SpPD Dr. Muhammad Syafiq Dr. Ariani Intan Wardhani Dr. Johannes Poerwoto Dr. Ikhwan Rinaldi Dr. Purwita Wijaya Laksmi Dr. Dyah Pumamasari Dr. Emi Juwita Nelwan iv DAFTAR ISI
4 Daftar isi v Kata Pengantar xi Sambutan Direktur Jenderal Pelayanan Medik Departemen Kesehatan Rl xiii Sambutan Ketua Umum PB PABDI >w Langkah-langkah Penyusunan Panduan Pelayanan Medik PAPDI xvii BAB I : Pendahuluan 3 Latar Belakang 3 PengertiandanTujuan 3 Ruang Lingkup 3 BAB II : Panduan Pelayanan Medik PAPDI Metabolik Endokrinologi: 7 Diabetes Melitus -y 8 Tirotoksikosis 16 Ketoasidosis Diabetikum 20 Hipoglikemia 23 Dislipidemia 26 Struma Nodosa Non Toksik 31 Kista Tiroid Kardiologi: 39 Bradiaritmia 41 Edema Ram Akut (Kardiak) 44 Endokarditis Infektif 47 Fibrilasi Atrial 51 Gagal Jantung Kronik 54 Takikardia Atrial Raroksismal 58 V Perikarditis 60 Sindrbm KoronerAkut - 63 Renjatan Kardiogenik 67
5 Fibrilasi Ventrikular 70 Takikardia Ventrikular 72 Ekstrasistol Ventrikular Pulmonologi: T7 Hemoptisis 79 Efusi Pleura 82 Pneumotoraks 87 Pneumonia didapat di Masyarakat 90 Pneumonia Atipik 100 Gagal Napas 103 7Penyakit Paru Obstruktif Kronik 105 'Tuberkulosis Paru 109 Karsinoma Paru 112 Emboli Paru Reumatologi; 121 Artritis Pirai 123 Artritis Reumatoid 125 v/lupus Eritemat(us Sistemik 127 Artritis Septik 129 Osteoartritis 131 Sklerosis Sistemik Tropik Infeksi: 135 Demam Berdarah Dengue 137 DemamTifoid' 139 Leptospirosis 142 Sepsis dan Renjatan Septik 144 Feverof unknown Origin 146 Malaria 148 Intoksikasi Opiat 151 Intoksikasi Organofosfat 153 vi 2.6. Ginjal Hipertensi: 155 PenyakitGinjal Kronik 157 Sindroma Nefrotik 160 Penyakit Glomerular 162
6 Gagal Ginjal Akut 165 Hipertensi 168 Krisis Hipertensi 171 Infeksi Saluran Kemih 174 Batu Saluran Kemih 179 Nefritis Lupus Hematologi Onkologi Medik : 183 Llmpoma non-hodgkin 185 Anemia Aplastik 187 Leukemia Akut 189 Sindrom Lisis Tumor 192 Idiophatic Thrombocytopenia Purpura 194 Trombosis Vena Dalam 197 Koagulasi Intravaskular Diseminata 201 Trombositosis Primer/Esensial 203 Sindrom Vena kava Superior 205 Hiperkalsemia 207 Hiperurisemia 209 Terapi Suportif pada Pasien Kanker 211 Polisitemia Vera Geriatri: 219 Pengkajian Geriatri PafipurnalComprehensif Geriatric Assessment (CGA) 221 Sindrom Delirium Akut 229 Instabilitas dan Jatuh 231 Gangguan Kognitif Ringan dan Demensia 237 Imobilisasi 244 Inkontinensia Urin 248 Dehidrasi 250 Konstipasi 253 Pneumonia pada Geriatri 256 Vll Infeksi Saluran Kemih 258 Ulkus Dekubitus 260 Malnutrisi 263
7 2.9. Psikosoma tik: 267 Depresi 269 Dispepsi Fungsional 271 Sindrom Leiah Kronik 273 Ansietas 275 Sindrom Hiperventilasi 277 Nyeri Psikogenik 279 Sindrom Kolon Iritabel 281 Penyakit Jantung Fungsional (Neurosis Kardiak) Alergi Imunologi: 285 Infeksi HIV/AIDS 287 Renjatan Anafilaksis 289 "Asma Bronkial 291 Urtikaria karena Obat Gastroenterologi: 297 Ulkus Peptikum 299 Dispepsia 301 Karsinoma Kolon 302 Karsinoma Rekti 303 Karsinoma Gaster 304 Hematemesis Melena 305 Diare Kronik 307 Pankreatitis Akut 309 Ileus Paralitik 311 Hematoskezia Hepatologi: 315 </ Sirosis Hati 317 Hepatoma 318 Hepatitis Virus Akut 319 Hepatitis Virus Kronik 320 Abses hati 321 viii Kolesistitis Akut Perlemakan Hepatitis non alkoholil<
8 BAB III : Panduan Prosedur Tindakan Penyakit Dalam PAPDI Kardiologi 329 Kardioversi 331 Kateterisasi Jantung dan Angiografi Koronaria 333 Pacu Jantung Sementara 337 Perikardiosentesis (Pungsi Perikard) 340 Manajemen Perioperatif pada Operasi Nonkardiak 342 Percutaneus Transluminal Coronary Angioplasty 347 Tes Treadmill Pulmonologi 353»ungsi Cairan 355 Biopsi Aspirasi Jarum Haius 357 Pleurodesis 359 Bronkoskopi 362 Spironnetri 369 Biopsi Pleura Reumatologi 375 Penyuntikan intra-artikular 377 Aspirasi Cairan Sendi/artrosentesis Ginjal Hipertensi 383 Biopsi Ginjal 385 Peritoniai Dialisis Akut 388 Peritonial Dialisis Mandiri Berkesinambungan Hematologi Onkologi Medik 395 Aferesis 397 Pungsi Sumsum Tulang 400 Biopsi Sumsum Tulang 403 \/Transfusi Darah 405 Pemasangan Nutricath 408 Fiebotomi 411 ix 3.6. Alergi Imunologi 413 Tes Tempel {Patch Test) 415 Tes Tusuk {Skin Prick Test) 417
9 Tes Provokasi Bronkus 419 Tes Provokasi Obat Gastroenterologi 423 Skleroterapi dan Ligasi Varises Esofagus 425 Skleroterapi Hemoroid 428 Businasi 430 Kolonoskopi 431 Pemasangan Selang Nasogastrik 433 Esofago-Gastro-Duodenoskopi Hepatologi 437 Biopsi Aspirasi Jarum Halus 439 Parasentesis Abdomen 441 BAB IV : Penutup 443 Lampiran 447 Surat Keputusan Ketua Umum PB PAPDI No. 172ISK. PB. PAPDIIIXI04 X KATA PENGANTAR Dalam rangka menghadapi era globalisasi dan memberikan pelayanan dan perawatan pasien secara optimal dan bertanggung jawab sesuai dengan
10 profesionalisme dokter penyakit dalam, maka Pengurus Besar Perhimpunan Dokter Spesialis Penyakit Dalam Indonesia (PB PAPDI) telah menginventarisasi dan menyusun panduan pelayanan medis (PPM) PAPDI dan panduan operasional prosedur tindakan dalam pelayanan. Buku PPM PAPDI ini sebagian merupakan naskah dari buku Pedoman Diagnostis dan Terapi di Bidang Ilmu Penyakit Dalam dan buku Prosedur Tindakan di Bidang Ilmu Penyakit Dalam yang telah diterbitkan oleh Pusat Penerbitan Departemen Ilmu Penyakit Dalam FKUI/RS. Dr. Cipto Mangunkusumo. Harapan kami buku ini dapat diterapkan oleh Dokter Spesialis Penyakit Dalam Seluruh Indonesia sebagai panduan keija yang bermutu dan dapat dipertanggungjawabkan secara moral dan material. Tujuan dari penyusunan PPM PAPDI adalah agar buku ini dapat dijadikan sebagai panduan untuk seluruh Dokter Spesialis Penyakit Dalam yang bekeija di rumah sakit pemerintah dan swasta serta fasilitas pelayanan kesehatan lainnya seluruh Indonesia, disesuaikan dengan sarana yang tersedia Pada kesempatan ini, Tim Penyusun berterima kasih kepada para Ketua Divisi dan Staf Departemen Ilmu Penyakit FKUI/RSCM serta anggota Cabang PAPDI di Indonesia yang telah memberikan masukan/saran untuk perbaikan/revisi konsep SPM PAPDI. Penghargaan juga diberikan kepada Dr. Anna Uyainah Z.N, SpPD-KP beserta timnya Dr. Ika Prasetya Wijaya, SpPD, Dr. Nafrialdi, SpPD, Dr. Arif Mansjoer, Dr. Muhammad Syafiq, Dr. Ikhwan Rinaldi, Dr. Johannes Poerwoto, Dr. Purwita Wijaya Laksmi, Dr. Ariani Intan Wardhani, Dr. Dyah Pumamasari dan Dr. Emi Juwita Nelwan serta para tenaga sekertariat atas usahanya dalam penyusunan buku ini. Semoga buku Panduan Pelayanan Medik ini dapat dimanfaatkan sebaikbaiknya. Jakarta, April 2005 Tim Penyusun Prof. PR Dr. Sidartawan Soegondn. SpPD. KEMP. FACE Ketua XI SAMBUTAN DIREKTUR JENDERAL PELAYANAN MEDIK DEPARTEMEN KESEHATAN Rl
11 Assalamuialaikum Wk JVb Kita patut bersyukur ke hadirat Tuhan yang Maha Esa karena Perhimpunan Dokter Spesialis Penyakit Dalam Indonesia (PAPDI) telah dapat menyelesaikan Panduan Pelayanan Medis Penyakit Dalam. Dengan demikian kita telah maju selangkah lagi dalam menyediakan pelayanan yang bermutu dan profesional. Panduan Pelayanan Medik Penyakit Dalam merupakan suatu panduan keija Dokter Spesialis Penyakit Dalam di seluruh Indonesia dalam menjalankan tugas keprofesian di sarana pelayanan kesehatan yang dapat dipertanggungjawabkan. Akhir-akhir ini pengaduan masyarakat akan medical error dan mal praktek sudah banyak kita temukan baik lewat media massa maupun lewat penyelesaikan hukum, hal ini disebabkan karena telah meningkatnya kesadaran dan pengetahuan masyarakat akan haknya untuk mendapatkan pelayanan yang bermutu. Arus globalisasi yang kita hadapi memacu terjadinya persaingan ketat agar bisa survive. Dengan demikian bekerja secara profesional merupakan kunci dari penyelesaian masalah ini. Panduan profesi dan panduan pelayanan medik ini menjadi sangat penting agar hak masyarakat terlindungi untuk mendapatkan pelayanan yang bermutu serta tenaga pemberi pelayanan pun terlindungi. Saya menyambut gembira dan menghargai upaya yang telah dilakukan oleh PAPDI ini dengan demikian profesi telah ikut mendorong pencapaian Indonesia Sehat2010. Dengan dicetaknya buku Pelayanan Medik Penyakit Dalam ini maka asset perangkat lunak kita dalam memberikan rambu-rambu bekerja secara profesional telah bertambah lagi. Buku ini tidak hanya bermanfaat bagi profesi tetapi juga bagi pemerintah dalam pengembangan pelayanan di sarana kesehatan. xni Akhir kata saya ucapkan selamat bekerja semoga Allah SWT selalu membimbing dan meridhoi segala upaya yang kita buat. Wassalammuialaikum Wr. Wb.
12 Dr. Sri Astuti S. Suparmanto. M.Sc (PH1 Direktur Jenderal Pelayanan Medik XIV SAMBUTAN KETUA UMUM PB PAPDI Assalamuialaikum Wr. Wh Fuji syukurkitapanjatkankehadirat Allah SWT atas keberhasilan penyusunan buku Panduan Pelayanan Medik (PPM) PAPDI. Dengan terbitnya buku Standar
13 Pelayanan Medik PAPDI ini, diharapkan akan semakin jelas rujukan/panduan segala sesuatu yang berhubungan dengan prosedur standar operasional dalam pelayanan dan perawatan kepada pasien. Seiring dengan arus kemajuan dan perkembangan pengetahuan dan teknologi di bidang kedokteran khususnya Ilmu Penyakit Dalam serta dalam rangka meningkatkan profesionalisme dokter penyakit dalam dan mencegah terjadinya ikekeliruani dalam perawatan kepada pasien, diharapkan Buku Panduan Pelayanan Medik PAPDI ini menjadi acuan/panduan dalam menjalankan tugas profesi seorang dokter spesialis penyakit dalam di rumah sakit pemerintah dan swasta serta fasilitas pelayanan kesehatan lain di seluruh Indonesia, disesuaikan dengan sarana yang tersedia. Untuk mencapai keberhasilan pelayanan dan perawatan kepada pasien yang berkualitas dan bertanggung jawab, di samping mengacu pada buku Panduan Pelayanan Medik PAPDI yang sudah dirancang dengan sebaik-baiknya sebagai panduan keija yang bermutu dan dapat dipertanggungjawabkan, juga harus didukung sumberdayamanusia(sdm) yang berkualitas dalam pengetahuan dan bertanggung jawab secara moral dalam sikap dan perilaku serta sarana prasarana yang sesuai dengan kebutuhan. Untuk itu dokter spesialis penyakit dalam harus selalu berupaya memperbaiki dan meningkatkan pengetahuan terutama dalam hubungannya dengan pasien baik melalui pendidikan formal maupun non formal. Kami menyampaikan banyak terima kasih kepada Tim Penyusun buku Panduan Pelayanan Medik PAPDI dan kepada Tim PPDS Penyakit Dalam FKUI/RSCM yang telah membantu terbitnya buku ini serta kepada para mediator dari Divisi Departemen Ilmu Penyakit Dalam FKUI/RSCM dan anggota cabang PAPDI di Indonesia yang telah berpartisipasi dalam penyusunan buku ini. XV Semoga buku Panduan Pelayanan Medik PAPDI ini dapat membantu dalam melaksanakan tugas sehari-hari dokter spesialis penyakit dalam di rumah sakit sebagai bentuk pelayanan dan pengabdian masyarakat, dan semoga Allah SWT memberikan bimbingan dan meridhoi segala aktivitas para dokter penyakit dalam seluruh Indonesia. Amiin.
14 Wassalammuialaikum Wr. Wb. Prof. Dr. H-A. Atiz Rani. SpPD. KCEH KetuaUmum xvi LANGKAH-LANGKAH PENYUSUNAN PANDUAN PELAYANAN MEDIK PAPDI Dalam penyusunan Panduan Pelayanan Medik (PPM) Penyakit Dalam PAPDI ada beberapa langkah yang di tempuh untuk mencapai hasil yang maksimal, sebagai berikut: 1. Pengurus Besar Perhimpunan Dokter Spesialis Penyakit Dalam Indonesia (PB PAPDI) membentuk Tim Penyusun dan menetapkan SK Penugasan Penyusunan PPM Penyakit Dalam tahun 2004 oleh Ketua Umum PB PAPDI (No. 126/SK.PB,
15 PAPDIAai/04) 2. Penyusunan Buku Panduan Pelayanan Medik PAPDI a. Menentukan latar belakang penyusunan PPM b. Menentukan topik-topik yang perlu dimasukkan ke dalam PPM Topik-topik ditentukan berdasarkan: Sepuluh penyakit terbanyak dari setiap divisi penyakit dalam Penyakit-peny akit yang dianggap penting walaupun angka kej adian kecil Penyakit-penyakit yang memerlukan tindakan emergensi c, Topik-topik tersebut adalah sebagai berikut: 1. Penyakit: Metabolik Endokrinologi : - Diabetes melitus Tirotoksikosis - Ketoasidosis diabetikum - Hipoglikemia - Dislipidemia Struma nodosa non toksik - Kista tiroid Kardiologi : - Bradiaritmia - Edema paru akut (kardiak) - Endokarditis infektif - Fibrilasi atrial - Gagal jantung kronik - Takikardia atrial paroksimal - Perikarditis - Sindrom koroner akut - Renjatan kardiogenik - Fibrilasi Ventrikular Takikardia Ventrikular - Ekstrasistol ventrikular Pulmonologi : Hemoptisis - Efiisi pleura - Pneumotoraks - Pneumonia didapat di masyarakat - Pneumonia atipik - Gagal napas - Penyakit paru obstruktif kronik - Tuberkulosis paru - Karsinoma paru - Emboli paru xvii Reumatologi: - Artritis pirai - Artritis reumatoid - Lupus eritematosus sistemik
16 - Artritis septik - Osteoartritis - Sklerosis sistemik Tropik Infeksi : - Demam berdarah dengue - Demam tifoid - Leptospirosis - Sepsis dan renjatan septik - Fever of unknown origin - Malaria - Intoksikasi opiat - Intoksikasi organofosfat Ginjal Hipertensi ; - Penyakit ginjal kronik - Sindromnefrotik - Penyakit glomerural - Gagal ginj al akut - Hipertensi - Krisis hipertensi - Infeksi saluran kemih - Batu saluran kemih - Nefritis lupus Hematologi Onkologi Medik : - Limfoma Non Hodgkin - Anemia aplastik - Leukemia akut Leukemia kronik Sindrom lisis tumor - Ideopatic Thrombositopenic Purpura - Trombosis Vena Dalam - Koagulasi intravaskular diseminata - Trombositosis primer/esensial - Sindrom vena cava superior Hiperkalsemia - Hiperurisemia - Terapi suportif pada pasien kanker - Polisitemia vera Geriatri : - Pengkajian Geriatri paripuma/cow;?re/ie«5(/'geriatric Assesment (CGA) - Sindrom Delirium Akut - Instabilitas dan Jatuh - Gangguan kognitif ringan dan demensia - Imobolisasi - Inkontinensia urin - Dehidrasi Konstipasi
17 - Pneumonia pada geriatri Infeksi saluran Kemih Ulkus dekubitus - Malnutrisi Psikosomatik; Depresi - Dispepsi fungsional Sindrom lelah kronik - Ansietas - Sindrom hiperventilasi - Nyeri psikogenik Sindrom kolon iritabel - Penyakit jantung fungsional (Neurosis kardiak) Alergi Imunologi : - Infeksi HIV/AIDS - Renjatan anafilaksis - Asma bronkial - Urtikaria karena obat Gastroenterologi : - Ulkus peptikum - Dispepsia - Karsinoma kolon - Karsinoma rekti - Karsinoma gaster - Hematemesis Melena - Diare kronik - Pankreatitis akut - Ileus paralitik - Hematoskezia xix Hepatologi : - Sirosis hati - Hepatoma Hepatitis virus akut - Hepatitis virus kronik - Abses hati - Kolesistitis akut - Perlemakan hepatitis non alkoholik Tindakan/prosedur: Kardiologi: - Kardioversi - Kateterisasi jantung dan angiografi koronaria - Pacu jantung sementara - Perikardiosentesis (pungsi perikard) - Manajemen perioperatif pada operasi nonkardiak
18 - PTCA Tes Treadmill Pulmonologi : - Pungsi cairan pleura Biopsi aspirasi jarum halus - Pleurodesis - Bronkoskopi - Spirometri - Biopsi pleura Reumatologi: - Penyuntikan intra-artikular - Aspirasi cairan sendi/artrosentesis Ginjal Hipertensi: - Biopsi ginjal - Peritonial dialisis akut - Peritonial dialisis mandiri berkesinambungan Hematologi Onkologi Medik : - Aferesis - Pungsi sumsum tulang - Biopsi sumsum tulang - Transfiisi darah - Pemasangan nutricath - Flebotomi Alergi Imunologi : - Tes temple (patch test) ~ Tes tusuk {skin prick test) - Tes provokasi bronkus - Tes provokasi obat Gastroenterologi : - Skleroterapi dan ligasi VE - Skleroterapi hemoroid - Businasi - Kolonoskopi - Pemasangan selang nasogastrik (NGT atau Flocare) Esofago-gastro-duodenoskopi Hepatologi : Biopsi aspirasi jarum halus - Parasentesis abdomen 3. Pembagian tugas penulisan PPM 4. Menyusun sistematika penulisan PPM (Penyakit dan Prosedur Tindakan) yaitu sebagai berikut: 1. Penyakit terdiri dari:
19 1. Pengertian 2. Diagnosis 3. Diagnosis banding/diferensial 4. Pemeriksaan Penunjang 5. Terapi 6. Komplikasi 7. Prognosis 8. Wewenang 9. Unit Yang Menangani 10. UnitTerkait n. Tindakan/prosedur terdiri dari: 1. Pengertian 2 Tujuan 3. Indikasi 4. Kontra Indikasi 5. Persiapan 6. Prosedur Tindakan 7. Lama Tindakan 8. Komplikasi 9. Wewenang 10. Unit Yang Menangani 11. UnitTerkait XXI 5. Mendistribusikan PPM yang telah disusun ke divisi-divisi penyakit dalam FKUI/RSCM untuk di revisi 6. Menyusun PPM yang telah dibuat mencakup di dalamnya PPM yang telah dikoreksi oleh masing-masing divisi terkait. 7. Mengirimkan PPM yang telah disusun ke anggota cabang PAPDI di In donesia untuk mendapatkan masukan/saran 8. Memperbaiki dan meyusun kembali PPM yang telah dikoreksi oleh anggota cabang PAPDI. 9. Ketua Umum PAPDI menyetujui PPM yang telah diperbaiki dengan dikeluarkannya SK Pemberlakuan No, 172/SK.PB. PAPDI/IX/ Sosialisasi PPM kepada seluruh anggota cabang PAPDI di Indonesia. 11. Pelaksanaan PPM dilaksanakan oleh seluruh dokter spesialis penyakit dalam BAB I
20 PENDAHULUAN BAB I PENDAHULUAN 1.1 LATAR BELAKANG Seiring dengan kemaj uan dan perkembangan ilmu pengetahuan dan teknologi di bidang kedokteran khususnya Ilmu Penyakit Dalam, perlu adanya panduan/acuan kerja yang bermutu dan dapat dipertanggungjawabkan secara moral maupun mate rial meny angkut pelayanan dan perawatan kepada pasien di rumah sakit pemerintah dan swasta serta fasilitas kesehatan lainnya di Indonesia, agar tidak terjadi "kekeliruan" dalam bertindak yang mengakibatkan kerugian tidak hanya bagi pasien tetapi juga seluruh praktisi kesehatan yang terlibat di dalamnya. Oleh karena itu, dalam melaksanakan pelayanan dan perawatan kepada pasien seorang dokter penyakit dalam hams selalu menjunjung tinggi sikap hamanisme, profesionalisme, bertanggung jawab moral, memegang teguh etika kedokteran, etika sosial dan etika nasional. Berkaitan dengan hal tersebut, Pengurus Besar Perhimpunan Dokter Spesialis Penyakit Dalam Indonesia (PB PAPDI) berusaha menyusun suatu buku Panduan Pelayanan Medik Penyakit Dalam sebagai acuan/panduan dalam melaksanakan pelayanan dan perawatan kepada pasien, sehingga tercapai tujuan pelayanan kesehatan yang optimal, profesional dan dapat dipertanggungjawabkan secara moral dan material. 1.2 PENGERTIAN DAN TUJUAN Panduan Pelayanan Medik Penyakit Dalam adalah panduan prosedur standar operasional dalam pelayanan dan perawatan kepada pasien yang harus diketahui dan dijalankan oleh seorang dokter penyakit dalam untuk melaksanakan kegiatan pelayanan kesehatan secara optimal, profesional dan dapat dipertanggungjawabkan. Panduan Pelayanan Medik Penyakit Dalam ditetapkan oleh PB PAPDI dengan tujuan memperbaiki dan meningkatkan kualitas pelayanan dan perawatan kepada pasien secara lebih optimal, berkesinambungan, profesional dan dapat dipertanggungjawabkan secara moral dan material. 1.3 RUANG LINGKUP Ruang lingkup standar pelayanan medik penyakit dalam mencakup : Sepuluh penyakit terbanyak dari setiap divisi penyakit dalam Penyakit-penyakit yang dianggap penting walaupun angka kejadian kecil Penyakit-penyakit yang memerlukan tindakan emergensi Tata laksana tindakan/prosedur penyakit dalam
21 3 BAB II PANDUAN PELAYANAN MEDIK PAPDI 2.1 METABOLIK ENDOKRINOLOGI Metabolik Endokrinobgi Diabetes melitus PENGERTIAN Diabetes melitus merupakan suatu kelompokpenyakit metabolik yang ditandai oleh
22 hiperglikemia akibat defekpada: 1. kerja insulin (resistensi insulin) di hati (peningkatan produksi glukosa hepatik) dan di jaringan perifer (otot dan lemak) 2, sekresi insulin oleh sel beta pankreas 3. atau keduanya Kiasiflkasi Diabetes Melitus (DM) 1. DM tipe 1 (destruksi sel P, umumnya diikuti defisiensi insulin absolut): Immune-mediated, Idiopatik n. DM tipe 2 (bervariasi mulai dari predominan resistensi insulin dengan defisiensi insulin relatif sampai predominan defek sekretorik dengan resistensi insulin) III. Tipe spesifik lain: Defek genetik pada fungsi sel [i Defek genetik pada kerj a insulin Penyakit eksokrin pankreas Endokrinopati Diinduksi obat atau zat kimia Infeksi Bentuk tidak lazim dari immune mediated DM Sindrom genetik lain, yang kadang berkaitan dengan DM IV DM gestasional DIAGNOSIS Terdiri dari: Diagnosis DM Diagnosis komplikasi DM Diagnosis penyakit penyerta Pemantauan pengendalian DM Anamnesis: Keluhan khas DM: poliuria, polidipsia, polifagia, penurunan berat badan yang tidak dapat dijelaskan sebabnya. Keluhan tidak khas DM: lemah, kesemutan, gatal, mata kabur, disfungsi ereksi pada pria, pruritus vulvae pada wanita. Faktor risiko DM tipe 2: Usia > 45 tahun, Berat badan lebih: >110% berat badan idaman atau indeks massa tubuh (IMT) > 23 kg/m Panduan Pelayanan Medik PAPDI 9 Hipertensi (TD > 140/90 mmhg) Riwayat DM dalam garis ketumnan Riwayat abortus bemlang, melahirkan bayi cacat, atau BB lahir bayi > gram Riwayat DM gestasional Riwayat toleransi gula terganggu (TGT) atau glukosa darah puasa terganggu (GDPT) Penderita penyakit jantung koroner, tuberkulosis, hipertiroidisme
23 Kolesterol HDL < 35 mg/dl dan atau trigliserida > 250 mg/dl Pemeriksaan fisiklengkap, termasuk Tinggi badan, berat badan, tekanan darah, lingkar pinggang. Tanda neuropati Mata (visus, lensa mata dan retina) Gigi mulut Keadaan kaki (termasuk rabaan nadi kaki), kulit dan kuku Kriteria diagnostik DM dan gangguan toleransi glu kosa: 1. Kadar glukosa darah sewaktu (plasma vena) > 200 mg/dl, atau 2. Kadar glukosa darah puasa (plasma vena) > 126 mg/dl, atau 3. Kadar glukosa plasma >200mg/dL pada2jamsesudahbeban glukosa 75 gram pada TTGO DIAGNOSIS BANDING Hiperglikemia reaktif, toleransi glukosa terganggu (TGT), glukosa darah puasa terganggu (GDPT) PEMERIKSAAN PENUNJANG Pemeriksaan laboratorium: Hb, leukosit, hitung jenis leukosit, laju endap darah Glukosa darah puasa dan 2 jam sesudah makan Urinalisis rutin, proteinuria 24 jam, CCT ukur, kreatinin SGPT, Albumin/Globulin Kolesterol Total, kolesterol LDL, kolesterol HDL, trigliserida A,C Albuminuri mikro Pemeriksaan penunjang lain: EKG, foto toraks, flinduskopi TERAPI Edukasi meliputi pemahaman tentang: Penyakit DM, makna dan perlunya pengendalian dan pemantauan DM, penyulit DM, intervensi farmakologis dan non-farmakologis, hipoglikemia, masalah khusus yang dihadapi, cara mengembangkan sistem pendukung dan mengajarkan keterampilan, cara mempergunakan fasilitas perawatan kesehatan. 10 Metabolik Endokrinobgi Perencanaan Makan Standar yang dianjurkan adalah makanan dengan komposisi: Karbohidrat %, protein 10-15%, dan lemak % Jumlah kandungan kolesterol disarankan < 300 mg/hari. Diusahakan lemak berasal dari sumber asam lemak tidakjenuh (MLJFA = Unsaturated Fatty Acid), dan membatasi PUFA {Poly Unsaturated Fatty Acid) dan asam lemak jenuh. Jumlah kandungan serat + 25 g/hr, diutamakan serat larut.
24 Jumlah kalori basal per hari: Laki-laki; 30 kal/kg BB idaman Wanita : 25 kal/kg BB idaman Penyesuaian (terhadap kalori basal / hari); Status gizi: - BB gemuk - 20 % - BBlebih -10% - BBkurang +20% Umur > 40 tahun: - 5 % Stres metabolik (infeksi, operasi,dll): + (10 s/d 30 %) Aktivitas: - Ringan +10% - Sedang +20% - Berat + 30 % Hamil: trimester I, II +300kal - trimester III / laktasi +500kal Rumus Broca: Berat badan idaman = (tinggi badan-100 ) - 10 % * Pria < 160 cm dan wanita < 150 cm, tidak dikurangi 10 % lagi. -> BB kurang : < 90 % BB idaman BB nomial : % BB idaman BBlebih : % BB idaman Gemuk : > 120 % BB idaman Latihan Jasmani Kegiatan jasmani sehari-hari dan latihan teratur (3-4 kali seminggu selama kurang lebih 30 menit). Prinsip: Continuous-Rythmical-Interval-Progressive-Endurance Intervensi Farmakologis Obat Hipoglikemia Oral (OHO): Pemicu sekresi insulin (insulin secretagogue); sulfonilurea, glinid Penambah sensitivitas terhadap insulin: metformin, tiazolidindion Penghambat absorpsi glukosa ; Penghambat glukosidase alfa Insulin Indikasi; Penurunan berat badan yang cepat Panduan Pelayanan Medik PAPDI 11 Hiperglikemia berat yang disertai ketosis Ketoasidosis diabetik Hiperglikemia hiperosmolar non ketotik Hiperglikemia dengan asidosis laktat Gagal dengan kombinasi OHO dosis hampir maksimal Stres berat (infeksi sistemik, operasi besar, IMA, strok) Kehamilan dengan DM / diabetes melitus gestasional yang tidak terkendali dengan perencanaan makan Gangguan ftingsi ginjal atau hati yang berat
25 Kontraindikasi dan atau alergi terhadap OHO Terapi Kombinasi Pemberian OHO maupun insulin selalu dimulai dengan dosis rendah, unluk kemudian dinaikkan secara bertahap sesuai dengan respons kadar glukosa darah. Kalau dengan OHO tunggal sasaran kadar glukosa darah belum tercapai, perlu kombinasi dua kelompok obat hipoglikemik oral yang berbeda mekanisme kerjanya. Pengelolaan DM tipe 2 Gemuk; Non-farmakologis > evaluasi 2-4 minggu (sesuai keadaan klinis): Sasaran tidak tercapai: Sasaran tidak tercapai: Sasaran tidak tercapai: Sasaran tidak tercapai: Penekanan kembali tata laksana non-farmakologis. > evaluasi 2-4 minggu (sesuai keadaan klinis): +1 macam OHO Biguanid / Penghambat glukosidase a / G litazon > evaluasi 2-4 minggu (sesuai keadaan klinis): kombinasi 2 macam OHO, antara: Biguanid / Penghambat glukosidase a / Glitazon > evaluasi 2-4 minggu (sesuai keadaan klinis): kombinasi 3 macam OHO: Biguanid + Penghambat glukosidase a + Glitazon atau Terapi Kombinasi OHO siang hari + Insulin malam > evaluasi 2-4 minggu (sesuai keadaan klinis): Sasaran terapi kombinasi 3 OHO tidak tercapai: kombinasi 4 macam OHO: Biguanid + Penghambat glukosidase a + Glitazon + Secretagogue atau Terapi Kombinasi OHO siang hari + Insulin malam evaluasi 2-4 minggu (sesuai keadaan klinis): Sasaran terapi kombinasi 4 OHO tidak tercapai: Insulin atau: Terapi Kombinasi OHO siang hari + Insulin malam 12 Metabolik Endokrinologi Sasaran terapi kombinasi OHO + Insulin tidak tercapai: [nsulin Bila sasaran tercapai: teruskan terapi terakhir. Pengelolaan DM tipe 2 Tidak Gemuk: Non-farmakologis evaluasi 2 4 minggu (sesuai keadaan klinu): Sasaran tidak tercapai: Non-farmakologis + secretagogue > evaluasi 2 4 minggu (sesuai keadaan klinis):
26 Sasaran tidak tercapai: Sasaran tidak tercapai: kombinasi 2 macam OHO, antara: Secretagogue + Penghambat glukosidase aj Biguanid / Glitazon > evaluasi 2 4 minggu (sesuai keadaan klinis): kombinasi 3 macam OHO: Secretagogue + Penghambat glukosidase a+biguanid / Glitazon, atau Terapi Kombinasi OHO siang hari + Insulin malam evaluasi 2 4 minggu (sesuai keadaan klinis): Sasaran terapi kombinasi 3 OHO tidak tercapai: kombinasi 4 macam OHO: Secretagogue + Penghambat glukosidase a +Biguanid + Glitazon, atau Terapi Kombinasi OHO siang hari + Insulin malam > evaluasi 2-4 minggu (sesuai keadaan klinis): Sasaran terapi kombinasi 4 OHO tidak tercapai: Insulin, atau Terapi Kombinasi OHO siang hari + Insulin malam Sasaran Terapi Kombinasi OHO + Insulin tidak tercapai: Insulin Bila sasaran tercapai: teruskan terapi terakhir Penilaian hasil terapi 1. Pemeriksaan glukosa darah 2. Pemeriksaan AIC 3. Pemeriksaan glukosa darah mandiri 4. Pemeriksaan glukosa urin 5. Penentuan Benda Kriteria Keton pengendalian DM (Lihat tabel) Panduan Pelayanan Medik PAPDI 13 Tabel: Kriteria Pengendalian DM Baik Sedang Buruk GD puasa (mg/dl) GD 2 jam pp (mg/dl) AiC (%) Kolesterol total ( mg/dl) Kolesterol LDL (mg/dl) Kolesterol HDL (mg/dl) Trigliserida (mg/dl) IMT (Kg/m) Tekanan darah (mm Hg) < 6,5 <200 < 100 > 45 < ,5-22,9 < 130/80
27 , > 126 > 180 > 8 > 240 > 130 > 200 > 25 > 140/90 KOMPLIKASI A. Akut: Ketoasidosis diabetik Hiperosmolar non ketotik Hipoglikemia B. Kronik: Makroangiopati: - Pembuluh koroner - Vaskular perifer - Vaskular otak Mikroangiopati; - Kapiler retina - Kapiler renal Neuropati Gabungan: - Kardiopati: penyakitjanting koroner, kardiomiopati Rentan infeksi Kaki diabetik Disflingsi ereksi PROGNOSIS Dubia WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam 14 Metabolik Endokrinobgi UNIT YANG MENANGANI RS pendidikan : Departemen Ilmu Penyakit Dalam - Divisi Metabolik Endokrinologi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan : Departemen Ilmu Penyakit Dalam divisi ginjal-hipertensi, divisi kardiologi, dan Bagian Neurologi, Patologi Klinik, Mata dan Gizi.
28 RS non pendidikan; Bagian Neurologi, Patologi Klinik, Mata dan Gizi. REFERENSI 1. PERKENI. Konsensus Pengelolaan Diabetes Melitus Tipe 2 di Indonesia PERKENI. Petunjuk Pengelolaan Diabetes Melitus Tipe The Expert Committee on The Diagnosis and Classification of Diabetes MelUtus. Report of The Expert Committee on The Diagnosis and Classification of Diabetes Mellitus. Diabetes Care, Jan 2003;26(Suppl. ]):S 'uyono S. Type 2 Diabetes Mellitus is a p-cell Dysfunction. Prosiding Jakarta Diabetes Meeting 2002: The Recent Management in Diabetes and Its Complications : From Mo lecular to Clinic. Jakrta, 2-3 Nov 2002.Simposium Current Treatment in Internal Medi cine Jakarta,11-12 November 2000: Panduan Pelayanan Medik PAPDI TIROTOKSIKOSIS 15 PENGERTIAN Tirotoksikosis merupakan suatu keadaan di mana didapatkan kelebihan hormon tiroid karena ini berhubungan dengan suatu kompleks fisiologis dan biokimiawi yang ditemukan bila suatu jaringan memberikan hormon tiroid berlebihan. Tirotoksikosis dibagi dalam 2 kategori:
29 1. Kelainan yang berhubungan dengan hipertiroidisme 2. Kelainan yang tidak berhubungan dengan hipertiroidisme Hipertiroidisme adalah keadaan tirotoksikosis sebagai akibat dari produksi tiroid, yang merupakan akibat dari fungsi tiroid yang berlebihan.etiologi tersering dari tirotoksikosis ialah hipertiroidisme karena penyakit Graves, struma multinodosa toksik (Plummer), dan adenoma toksik. Penyebab lain ialah tiroiditis, penyakit trofoblastik, pemakaian yodium berlebihan, obat hormon tiroid, dll. Krisis tiroid merupakan suatu keadaan klinis hipertiroidisme yang paling berat dan mengancam jiwa. Umumnya keadaan ini timbul pada pasien dengan dasar penyakit Graves atau Struma [multinodular toksik, dan berhubungan dengan faktor pencetus: infeksi, operasi, trauma, zat kontras beriodium, hipoglikemia, partus, stres emosi, penghentian obatanti-tiroid, terapi I'\ketoasidosis diabetikum, tromboemboli paru, pemyakit serebrovaskular/strok, palpasi tiroid terlalu kuat. DIAGNOSIS Gejala dan tanda tirotoksikosis: hiperaktivitas, palpitasi, berat badan turun, nafsu makan meningkat, tidak tahan panas, banyak keringat, mudah lelah, sering buang air besar, oligomenore / amenore dan libido turun, takikardia, fibrilasi atrial, tremor halus, refleks meningkat, kulit hangat dan basah, rambut rontok, bruit. Gambaran klinis penyakit Graves: struma difus, tirotoksikosis, oftalmopati/ eksoftalmus, dermopati lokal, akropaki Laboratorium: TSHs rendah, atau ft tinggi. Pada toksikosis; atau ft meningkat Penderita yang dicurigai krisis tiroid Anamnesis: Riwayat penyakit hipertiroidisme dengan gejala khas, berat badan turun, perubahan suasana hati, bingung, diare, amenorea Pemeriksaan fisik: - Gejala dan tanda khas hipertiroidisme, karena penyakit Graves atau penyakit lain - Sistem saraf pusat terganggu: delirium, koma - Demam tinggi sampai 40C - Takikardia sampai x/menit - Dapat terjadi gagal jantung kongestif, ikterus 16 Metabolik Endokrinobgi Laboratorium: TSHs sangat rendah, / ft / tinggi, anemia normositik normokrom, limfositosis relatif, hiperglikemia, enzim transaminase hati meningkat, azotemia prerenal EKG: sinus takikardia atau fibrilasi atrial dengan respons ventrikular cepat. DIAGNOSIS BANDING Hipertiroidisme primer: penyakit Graves, struma multinodosa toksik, adenoma toksik, metastasis karsinoma tiroid fungsional, struma ovarii, mutasi reseptor TSH, obat: kelebihan iodium (fenomena Jod Basedow) Tirotoksikosis tanpa hipertiroidisme: tiroiditis subakut, tiroiditis silent, destruksi
30 tiroid (karena amiodarone, radiasi, infark adenoma), asupan hormon tiroid berlebihan (tirotoksikosis factitia) Hipertiroidisme sekunder: adenoma hipofisis yang mensekresi TSH, sindrom resistensi hormon tiroid, tumor yang mensekresi HCG, tirotoksikosis gestasional PEMERIKSAAN PENUNJ ANG Laboratorium: TSHs, T atau ft, T3, atau ft, TSH RAb, kadar leukosit (bila timbul infeksi pada awal pemakaian obat antitiroid) Sidik Tiroid / thyroidscan: terutama membedakan penyakit Plummer dari penyakit Graves dengan komponen nodosa EKG Foto toraks TERAPI Tata laksana Penyakit Graves: ObatAntitiroid Propiltiourasil (PTU) dosis awal mg / hari, dosis maksimal mg/hari. Metimazol dosis awal mg / hari. Indikasi: - Mendapatkan remisi yang menetap atau memperpanjang remisi pada pasien muda dengan struma ringan - sedang dan tirotoksikosis - Untuk mengendalikan tirotoksikosis pada fase sebelum pengobatan atau sesudah pengobatan yodium radioaktif - Persiapan tiroidektomi - Pasien hamil, lanjut usia - Krisis tiroid Penyekat adrenergik P pada awal terapi diberikan, sementara menunggu pasien menjadi eutiroid setelah 6-12 minggu pemberian antitiroid. Propanolol dosis mg dalam4 dosis. Pada awal pengobatan, pasien kontrol setelah 4-6 minggu. Setelah eutiroid, pemantauan setiap 3-6 bulan sekali: memantau gejala dan tanda klinis, serta lab. FT TyT3 dan TSHs.Setelah tercapai eutiroid, obat antitiroid dikuxangi dosisnya dan dipertahankan dosis terkecil yang masih memberikan keadaan eutiroid selama bulan, Kemudian pengobatan dihentikan, dan dinilai apakah terjadi remisi. Dikatakan remisi apabila setelah 1 tahun obat antitiroid dihentikan, pasien masih dalam keadaan eutiroid, walaupun kemudian hari dapat tetap eutiroid atau terjadi relaps. Panduan Pelayanan Medik PAPDI Tindakan bedah Indikasi:- Pasien usia muda dengan struma besar dan tidak respons dengan antitiroid Wanita hamil trimester kedua yang memerlukan obat dosis tinggi Alergi terhadap obat antitiroid, dan tidak dapat menerima yodium radioaktif Adenoma toksik, struma multinodosa toksik Graves yang berhubungan dengan satu atau lebih nodul 17 Radioablasi Indikasi; Pasien berusia > 35 tahun
31 Hipertiroidisme yang kambuh setelah dioperasi Gagal mencapai remisi setelah pemberian obat antitiroid Tidak mampu atau tidak mau terapi obat antitiroid Adenoma toksik, struma multinodosa toksik Tatalaksana Krisis tiroid: (terapi segera mulai bila dicurigai krisis tiroid) 1. Perawatan suportif: Kompres dingin, antipiretik (asetaminofen) Memperbaiki gangguan keseimbangan cairan dan elektrolit; infus Dextrose 5%danNaC10,9% Mengatasi gagal jantung: diuretik, digitalis 2. Antagonis aktivitas hormon tiroid; Blokade produksi hormon tiroid; PTU dosis 300 mg tiap 4-6 jam PO. Altematif; Metimazol mg tiap 4 jam PO. Pada keadaan sangat berat; dapat diberikan melalui pipa nasogastrik (NOT) PTU mg atau metimazol mg. Blokade ekskresi hormon tiroid:solutio Lugol {saturatedsolution ofpotas sium iodida) 8 tetes tiap 6 jam Penyekat P; Propanolol 60 mg tiap 6 jam PO, dosis disesuaikan respons (target: firekuensi jantung < 90 x/m). Glukokortikoid: Hidrokortison mg IV tiap 12jam. Bila refrakter terhadap terapi di atas; plasmaferesis, dialisis peritoneal. 3. Pengobatan terhadap faktor presipitasi; antibiotik, dll. KOMPLIKASI Penyakit Graves; penyakit jantung hipertiroid, oftalmopati Graves, dermopati Graves, infeksi karena agranulositosis pada pengobatan dengan obat antitiroid. Krisis tiroid: mortalitas PROGNOSIS Dubia ad bonam. Mortalitas krisis tiroid dengan pengobatan adekuat = 10-15%. WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan; Dokter Spesialis Penyakit Dalam 18 MetabotDc Endoknnobgi sunit YANG MENANGANI RS pendidikan : Departemen Ilmu Penyakit Dalam - Divisi Metabolik Endokrinologi RS non pendidikan; Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan: Departemen Ilmu Penyakit Dalam Divisi ginjal-hipertensi, divisi kardiologi, dan Departemen Neurologi, Radiologi/Kedokteran nuklir, Patologi Klinik, Bedah/tumor. RS non pendidikan: Bagian Neurologi, Patologi Klinik, Radiologi, dan Bedah.
32 REFERENSI 1. Sumual A, Pandelaki K. Hipertiwidisme. In: Waspadji S, et al, eds. Buku Ajar Ilmu Penyakit Dalam. Edisi 3. Jakarta: BalaiPenerbH FKULp Jameson JL, Weetman AP Disorders o f the Thyroid Gland. In Braunwald E, Fauci AS, Kasper DL, Hauser SL, Longo DL, Jameson JL. Harrison s Principles of Internal Medicine. 15' ed. New York: McGraw-HiU:2001.p Suyono S, Subekti I. Krisis Tiroid. Dalam Prosiding Simposium Penatalaksanaan Kedaruratan di BidangIlmu Penyakit Dalam. Jakarta, 15-16April 2000: Suyono S, Subekti /. Patogenesis dan Gambaran Klinis Penyakit Graves. Makalah Jakarta Endocrinology Meeting Jakarta, 18 Oktober Waspadji S. Pengelolaan medis Penyakit Graves. Makalah Jakarta Endocrinology Meeting Jakarta, 18 Oktober Panduan Pelayanan Medik PAPDI 19 KETaASIDOSlSDIABETIKUM PENGERTIAN Ketoasidosis diabetikum adalah kondisi dekompensasi metabolik akibat defisiensi insulin absolut atau relatif dan merupakan komplikasi akut diabetes melitus yang serius. Gambaran klinis utama ketoasidosis diabetikum (KAD) adalah hiperglikemia, ketosis, dan asidosis metabolik, faktor pencetus: infeksi, infark miokard akut, pankreatitis akut, penggunaan obat golongan steroid, penghentian atau pengurangan dosis insulin.
33 DIAGNOSIS Klinis; Keluhan poliuri, polidipsi Riwayat berhenti menyuntik insulin Demam / infeksi Muntah Nyeri perut Kesadaran: kompos mentis, delirium, koma Pemapasan cepat dan dalam (Kussmaul) Dehidrasi (turgor kulit menurun, lidah dan bibir kering) Dapat disertai syok hipovolemik Kriteria diagnosis: Kadar glukosa ph HC03- Anion gap Keton serum >250mg/dL <7,35 rendah tinggi positif dan atau ketonuria PIAGNOSiSI BANDING Ketosis diabetihiperglikemi hiperosmolar non ketotik / hyperglycemic hyperosmolar state, ensefalopati uremikum, asidosis uremikum, minum alkohol, ketosis alkoholik, ketosis hipoglikemia, ketosis starvasi, asidosis laktat, asidosis hiperkloremik, kelebihan salisilat, drug-induced acidosis, ensefalopati karena infeksi, trauma kapitis. PEMERIKSAAN PENUNJANG Pemeriksaan cito; gula darah, elektrolit, ureum, kreatinin, aseton darah, urin rutin, analisis gas darah, EKG Pemantauan: Gula darah: tiapjam, Na, CI": tiap 6 jam selama24 jam, selanjutnya sesuai keadaan. Analisis gas darah: bilaph < 7 saat masuk diperiksa setiap 6 jam s.d. ph > 7,1. Selanjutnya setiap hari sampai stabil. 20 Metabolik Endokrinobgi Pemeriksaan lain (sesuai indikasi); kultur darah, kultur urin, kultur pus TERAPI Akses intravena (iv) 2 jalur, salah satunya dicabang dengan 3 way: L Cairan: NaCl 0,9 % diberikan ± 1-2 L pada 1 jam pertama, lalu ± 1 L pada jam kedua, lalu± 0,5 L pada jam ketiga dan keempat, dan ± 0,25 Lpadajamkelimadan keenam, selanjutnya sesuai kebutuhan. Jumlah cairan yang diberikan dalam 15 jam sekitar 5 L. Jika Na" > 155 meq/l > ganti cairan dengan NaCl 0,45 %. Jika GD < 200 mg/dl ganti cairan dengan Dextrose 5 %.
34 BL Insulin (regular insulin = RI): Diberikan setelah 2 jam rehidrasi cairan RI bolus 180mU/kgBB IV, dilanjutkan: RI drip 90 mu/kgbb/jam dalam NaCl 0,9% Jika GD < 200 mg/dl: kecepatan dikurangi > RI drip 45 mu/kgbb/j am dalam NaCl 0,9% JikaGDstabil mg/dLselama 12jam RI drip l-2u/jamiv,disertai sliding scale setiap 6 jam: GD RI (mg/dl) (Unit, subkutan) < > Jika kadar GD ada yang < 100 mg/dl: drip RI dihentikan Setelah sliding scale tiap 6 jam, dapat diperhitungkan kebutuhan insulin sehari > dibagi 3 dosis sehari subkutan, sebelum makan (bila pasien sudah makan). nl Kalium Kalium (K CI) drip dimulai bersamaan dengan drip RI, dengan dosis 50 meq / 6 jam. Syarat: tidak ada gagal ginjal, tidak ditemukan gelombang T yang lancip dan tinggi pada EKG, dan jumlah urine cukup adekuat. Bila kadar pada pemeriksaan elektrolit kedua: <3,5 dripkcl 75 meq/6jam 3,0-4,5 > dripkci 50mEq/6jam 4,5 6,0 > dripkcl 25mEq/6jam > 6,0 drip dihentikan Bila sudah sadar, diberikan oral selama seminggu. IV. Natrium bikarbonat Drip 100 meq bila ph <7,0, disertaikc126meqdrip. 50mEqbilapH 7,0-7,1, disertaikcl 13mEqdrip. Juga diberikan pada asidosis laktat dan hiperkalemi yang mengancam. Panduan Pelayanan Medik PAPDI 21 TatalaksanaUmum: Oksigen bila PO < 80 mmhg Antibiotika adekuat Heparin: bila ada KID satau hiperosmolar (>380 mosm/l) Terapi disesuaikan dengan pemantauan klinis; Tekanan darah, frekuensi nadi, frekuensi pemapasan, temperatur setiap jam, Kesadaran setiap jam, Keadaan hidrasi (turgor, lidah) setiap jam, Produksi urin setiap j am, balans cairan Cairan infus yang masuk setiap jam, Dan pemantauan laboratorik (lihat pemeriksaan penunjang). KOMPLIKASI
35 Syok hipovolemik, edema paru, hipertrigliseridemia, infark miokard akut, hipoglikemia, hipokalemia, hiperkloremia, edema otak, hipokalsemia PROGNOSIS Dubia ad malam, tergantung pada usia, komorbid, adanya infark miokard akut, sepsis, syok. WEWENANG RS pendidikan : Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam dengan konsultasi pada konsulen Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan : Departemen Ilmu Penyakit Dalam - Divisi Metabolik Endokrinologi RS non pendidikan : Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan: Departemen Patologi Klinik RS non pendidikan : Bagian Patologi Klinik REFERENSI J. PERKENl. PetunjukPraktis Pengelolaan Diabetes Melitus Tipe Waspadji S. Kegawatanpada Diabetes Melitus. In: Presiding Simposium Penatalaksanaan Kedaruratan di Bidang Ilmu Penyakit Dalam. Jakarta, April 2000: Soewondo P. Ketoasidosis Diabetik. In:Prosiding Simposium Penatalaksanaan Kedaruratan di Bidang Ilmu Penyakit Dalam. Jakarta, April 2000: Kitabchi AE, Umpierrez GE, Murphy MB, Barrett EJ, Kreisberg RA, Malone JI, et al. Management of Hyperglycemic Crises in Patients With Diabetes. Diabetes Care, Jan 2001;24(1):131-5L 22 Metabolik Endokrinologi HIPOGUKEMIA PENGERTIA U Hipoglikemiaadalahkeadaandimanakadarglukosadarah <60 mg/dl, ataukadar glukosa darah < 80 mg/dl dengan gejala klinis.hipoglikemia pada DM teijadi karena: Kelebihan obat / dosis obat: terutama insulin, atau obat hipoglikemik oral Kebutuhan tubuh akan insulin yang relatif menurun: gagal ginjal kronik, pasca persalinan Asupan makan tidak adekuat: jumlah kalori atau waktu makan tidak tepat Kegiatan jasmani berlebihan.
36 DIAGNOSIS Gejala dan tanda klinis : Stadium parasimpatik; lapar, mual, tekanan darah turun Stadium gangguan otak ringan; lemah, lesu, sulit bicara, kesulitan menghitung sementara Stadium simpatik; keringat dingin pada muka, bibir atau tangan gemetar Stadium gangguan otak berat: tidak sadar, dengan atau tanpa kejang Anamnesis: Penggunaan preparat insulin atau obat hipoglikemik oral: dosis terakhir, waktu pemakaian terakhir, perubahan dosis. Waktu makan terakhir, jumlah asupan gizi Riwayat jenis pengobatan dan dosis sebelumnya Lama menderita DM, komplikasi DM Penyakit penyerta: ginjal, hati, dll Penggunaan obat sistemik lainnya: penghambat adrenergik P, dll. Pemeriksaan fisik: pucat, diaphoresis, tekanan darah, frekuensi denyut jantung, penurunan kesadaran, defisit neurologik fokal transien Trias Whipple untuk hipoglikemia secara umum: 1, Gejala yang konsisten dengan hipoglikemia 2 Kadar glukosa plasma rendah 3. Gejala'mereda setelah kadar glukosa plasma meningkat DIAGNOSIS BANDING Hipoglikemia karena Obat: - (sering): insulin, sulfonilurea, alkohol, (kadang): kinin, pentamidine (jarang): salisilat, sulfonamid Hiperinsulinisme endogen: insulinoma, kelainan sel P jenis lain, sekretagogue Panduan Pelayanan Medik PAPDI 23 (sulfonilurea), autoimun, sekresi insulin ektopik Penyakit kritis: gagal hati, gagal ginjal, gagal jantung, sepsis, starvasi dan inanisi Defisiensi endokrin: kortisol, growth hormone, glukagon, epinefrin Tumor non-sel P: sarkoma, tumor adrenokortikal, hepatoma, leukemia, limfoma, melanoma Pasca-prandial: reaktif (setelah operasi gaster), diinduksi alkohol PEMERIKSAAN PEN UNJ ANQ Kadar glukosa darah (GD), tes flingsi ginjal, tes fungsi hati, C-peptide TERAPI Stadium permulaan (sadar) Berikan gula mumi 30 gram (2 sendok makan) atau sirop/permen gula mumi (bukan pemanis pengganti gula atau gula diet/gula diabetes) dan makanan yang
37 mengandung karbohidrat Hentikan obat hipoglikemik sementara, Pantau glukosa darah sewaktu tiap 1-2 jam Pertahankan GD sekitar 200 mg/dl (bila sebelumnya tidak sadar) Cari penyebab Stadium lanjut (koma hipoglikemia atau tidak sadar dan curiga hipogukemia): 1. Diberikan larutan Dekstrosa 40 % sebanyak 2 flakon (= 50 ml) bolus intra vena, 2. Diberikan cairan Dekstrosa 10 %per infus, 6jamperkolf, 3. Periksa GD sewaktu (GDs), kalau memungkinkan dengan glukometer: Bila GDs <50 mg/dl > + bolus Dekstrosa40 % 50 ml IV Bila GDs < 100 mg/dl > + bolus Dekstrosa 40 % 25 ml IV 4, Periksa GDs setiap 1 jam setelah pemberian Dekstrosa 40 % : Bila GDs < 50 mg/dl > + bolus Dekstrosa 40 % 50 ml IV Bila GDs <100 mg/dl > + bolus Dekstrosa 40 % 25 ml IV Bila GDs mg/dl > tanpa bolus Dekstrosa 40 % Bila GDs > 200 mg/dl pertimbangkan menurunkan kecepatan drip Dekstrosa 10% 5. Bila GDs > 100 mg/dl sebanyak 3 kali berturut-turut, pemantauan GDs setiap 2 jam, dengan protokol sesuai di atas. Bila GDs > 200 mg/dl pertimbangkan mengganti infus dengan Dekstrosa 5 % atau NaCl 0,9 %. 6. Bila GDs > 100 mg/dl sebanyak 3 kali berturut-turut, pemantauan GDs setiap 4 jam, dengan protokol sesuai di atas. Bila GDs > 200 mg/dl pertimbangkan mengganti infus dengan Dekstrosa 5 % atau NaCl 0,9 %. 7. Bila GDs > 100 mg/dl sebanyak 3 kali berturut-turut, sliding scale setiap 6 jam: GD RI (mg/dl)_(unit, subkutan) < > MetBbolik Endokiinobgi 8. Bila hipoglikemia belum teratasi, dipertimbangkan pemberian antagonis insulin, seperti: adrenalin, kortison dosis tinggi, atau glukagon 0,5-1 mg IV / IM (bila penyebabnya insulin) 9. Bila pasien belum sadar, GDs sekitar 200 mg/dl: Hidrokortison 100 mg per 4 jam selama 12jamatauDeksametason lomg IVbolus dilanjutkan2 mgtiap 6jamdan Manitol 1,5-2 g/kgbb IV setiap6-8jam. Can penyebab lain penurunan kesadaran menurun KOMPLIKASI Kerusakan otak, koma, kematian PROGNOSIS Dubia. WEWENANG RS pendidikan : Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam
38 dengan konsultasi pada konsulen Penyakit Dalam RS non pendidikan; Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan : Departemen Ilmu Penyakit Dalam - Divisi Metabolik Endokrinologi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan: Departemen Patologi Klinik, Medical High RS non pendidikan: Bagian Patologi Klinik, ICU Care / ICU REFERENSI: /. PERKENL Petunjuk Praktis Pengelolaan Diabetes Melitus Tipe Waspadji S. Kegawatan pada Diabetes Melitus. Dalam Presiding Simposium Penatalaksanaan 2. Kedaruratan di Bidang Ilmu Penyakit Dalam. Jakarta, April 2000: Cryer PE. Hypoglycemia. In Braunwald E, Fauci AS, Kasper DL, Hauser SL, Longo DL, Jameson JL. Harrisons Principles of Internal MedicineJ 5' ed. New York: McGraw- Hill: 2001.p Panduan Pelayanan Medik PAPDI 25 DISLIPIDEMIA PENGERTIAN Dislipidemia merupakan kelainan metabolisme lipid yang ditandai oleh kelainan (peningkatan atau penurunan) fraksi lipid dalam plasma. Kelainan fraksi lipid yang utama adalah kenaikan kadar kolesterol total, kenaikan kadar trigliserid serta penurunan kadar kolesterol HDL. Dalam proses terjadinya aterosklerosis ketiganya mempunyai peran penting dan berkaitan, sehingga dikenal sebagai triad lipid. Secara klinis dislipidemia diklasifikasikan menjadi 3, yaitu: Hiperkolesterolemia, hipertrigliseridemia, dan campuran hiperkolesterolemia dan hipertrigliseridemia DIAGNOSIS Klasifikasi kadar kolesterol: Kolesterol LDL: Klasifikasi: Kolesterol total:
39 Kolesterol HDL < loomg/dl mg/dL mg/dL mg/dL > 190mg/dL <200mg/dL mg/dl > 240 mg/dl <40 mg/dl > 60 mg/dl Optimal Hampir optimal Borderline tinggi Tinggi Sangat tinggi Idaman Borderline tinggi Tinggi Rendah Tinggi Untuk mengevaluasi risiko penyakit jantung koroner (PJK), perlu diperhatikan faktorfaktor risiko lainnya: Faktor risiko positif: Merokok - Umur (pria > 45 tahun, wanita > 55 tahun) Kolesterol HDL rendah - Hipertensi ( TD > 140/90 atau dalam terapi antihipertensi) - Riwayat penyakit jantung koroner dini dalam keluarga {first degree: pria < 55 tahun, wanita < 65 tahun) Faktor risiko negatif: - Kolesterol HDL tinggi: mengurangi 1 faktor risiko dari perhitungan total. ATP III menggunakanframfrtg/awi Risk Score (FRS) untuk menghitung besamya risiko penyakit jantung koroner (PJK) pada pasien dengan > 2 faktor risiko, meliputi: umur, kadar kolesterol total, kolesterol HDL, kebiasaan merokok, dan hipertensi. Penjumlahan skor pada FRS akan menghasilkan angka persentase risiko PJK dalam 10 tahun. Ekivalen risiko PJK mengandung risiko kejadian koroner mayor yang sebanding dengan kejadian PJK, yakni > 20 % dalam 10 tahun, terdiri dari: 26 Metabolik EndokrinolDgi Bentuk klinis lain dari aterosklerosis: penyakit arteri perifer, aneurisma aorta abdominalis, penyakit arteri karotis yang simptomatis, Diabetes Faktor risiko multipel yang mempunyai risiko PJK dalam 10 tahun > 20 %. Peningkatan kadar trigliserida juga merupakan faktor risiko independen untuk terjadinya PJK. Faktor yang mempengaruhi tingginya trigliserida: Obesitas, berat badan lebih Inaktivitas fisik Merokok Asupan alkohol berlebih Diet tinggi karbohidrat ( > 60 % asupan energi), Penyakit DM tipe 2, gagal ginjal kronik, sindrom nefrotik Obat: kortikosteroid, estrogen, retinoid, penghambat adrenergik-beta dosis tinggi Kelainan genetik (riwayat keluarga)
40 Klasifikasi derajat hipertrigliseridemia Normal : <150mg/dL Borc/erline-iinggi : mg/dL T inggi : mg/dl Sangat tinggi : > 500 mg/dl DIAGNOSIS BANDING Hiperkolesterolemia sekunder, karena hipotiroidisme, penyakit hati obstruksi, sindrom nefrotik, anoreksia nervosa, porfiria intermiten akut, obat (progestin, siklosporin, thiazide) HipenriHliseridemia sekunde r, karena obesitas, DM, penyakit ginjal kronik, lipodistrofi, glycogen storage disease, alkohol, bedah bypass ileal, stres, sepsis, kehamilan, obat (estrogen, isotretinoin, penghambat beta, glukokortikoid, resin pengikat bile-acid thiazide), hepatitis akut, lupus eritematosus sistemik, gammopatimonoklonal: myeloma multipel, limfoma AIDS: inhibitorprotease HDL rendah sekunder, karena malnutrisi, obesitas, merokok, penghambat betasteroid anabolik PEMERIKSAAN PENUNJANG Skrining dianjurkan pada semua pasien berusia 20 tahun, setiap 5 tahun sekah: Kadar kolesterol total, LDL, HDL, trigliserida, glukosa darah, tes fiingsi hati, urin lengkap, tes flingsi ginjal, TSH, EKG TERAPI Untuk hiperkolesterolemia: Penatalaksanaa n Non-famiakolopi s (Perubahan Gaya Hidup): Diet, dengan komposisi: - Lemakjenuh < 7 % kalori total - PUFA hingga 10% kalori total - MUFA hingga 10% kalori total - Lemak total % kalori total Panduan Pelayanan Medik PAPDI 27 - Karbohidrat % kalori total - Protein hingga 15 % kalori total - Serat g/hari - Kolesterol <200 mg/hari Latihanjasmani Penurunan berat badan bagi yang gemuk Menghentikan kebiasaan merokok, minuman alkohol Pemantauan profil lipid dilakukan setiap 6 minggu. Bila target sudah tercapai (lihat tabel target di bawah ini), pemantauan setiap 4-6 bulan. Bila setelah 6 minggu PGH, target belum tercapai: intensifkan penurunan lemak jenuh dan kolesterol, tambahkan stanol/steroid nabati, tingkatkan konsumsi serat, dan kerjasama dengan dietisien. Bila setelah 6 minggu berikutnya terapi non-farmakologis tidak berhasil menurunkan kadar kolesterol LDL, maka terapi farmakologis mulai diberikan, dengan tetap meneruskan pengaturan makan dan latihanjasmani.
41 Terapi Farmakologis: Golongan statin: - Simvastatin 5-40 mg - Lovastatin 10-80mg - Pravastatin 10-40mg - Fluvastatin 20-80mg - Atorvastatin 10-80mg Golongan bile acid sequestrant. - Kolestiramin 4-16 g Golongan nicotinic acid: - Nicotinic acid (immediate release) 2 x 100 mg s.d. 1,5-3 g Target Kolesterol LDL (mg/dl) : Kategori Risiko PJK atau Ekivalen PJK (FRS > 20 %) Faktor risiko > 2 (FRS <20%) Faktor risiko 0-1 Target Kadar LDL LDL untuk mulai PGH <100 >100 ( : opsional) <130 >130 <160 >160 ( : opsional) Kadar LDL untuk mulai terapi farmakologis 130 >130 (FRS 10-20% ( : opsional) >190 Terapi hiperkolesterolemia untuk pencegahan primer, dimulai dengan statin atau bile acid sequestrant atau nicotinic acid. Pemantauan profil lipid dilakukan setiap 6 minggu. Bila target sudah tercapai (lihat tabel target di atas), pemantauan setiap 4-6 bulan. Bila setelah 6 minggu terapi, target belum tercapai; intensifkan/ naikkan dosis statin atau kombinasi dengan yang lain. Bila setelah 6 minggu berikutnya terapi non-farmakologis tidak berhasil menurunkan kadar kolesterol LDL, maka terapi farmakologis diintensifkan, 28 Metabolik Endokrinobgi Pasien dengan PJK, kejadian koroner mayor atau dirawat untuk prosedur koroner, diberi terapi obat saat pulang dari RS jika kolesterol LDL > 100 mg/dl. Pasien dengan hipertrigliseridemia: Penatalaksanaan non farmakologis sesuai di atas. Penatalaksanaaan farmakologis: Target terapi: - Pasien dengan trigliserida borderline tinggi atau tinggi: tujuan utama terapi adalah mencapai target kolesterol LDL. - Pasien dengan trigliserida tinggi: target sekunder adalah kadar kolesterol non-hdl, yakni sebesar 30 mg/dl lebih tinggi dari target kadar kolesterol LDL (lihat tabel di atas). - Pendekatan terapi obat: 1. Obat penurun kadar kolesterol LDL, atau 2. Ditambahkan obat fibrat atau nicotinic acid. Golongan fibrat terdiri dari: Gemfibrozil 2 x 600 mg atau 1 x 900 mg Fenofibrat 1 x 200 mg Penyebab primer dari dislipidemia sekunderjuga hams ditatalaksana.
42 KOMPLIKASI Aterosklerosis, penyakit jantung koroner, strok, pankreatitis akut PROGNOSIS Dubia ad Bonam WEWE NANG RS pendidikan : Dokter Spesialis Penyakit Dalam dan peserta PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan : Departemen Ilmu Penyakit Dalam - Divisi Metabolik Endokrinologi / Divisi Kardiologi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan: Divisi Kardiologi, Departemen Patologi Klinik, Gizi RS non pendidikan: Bagian Patologi Klinik, Gizi REFERENSI 1. PERKENI. Konsensus Pengelolaan Dislipidemia pada Diabetes Melitus di Indonesia Expert Panel on Detection, Evaluation, and Treatment ofhigh Blood Cholesterol in Adults. Executive Summary o f the Third Report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment ofhigh Blood Cholesterol in Adults (Adult Treatment Panel 111). JAMA, May 16, 2001;285(19): Panduan Pelayanan Medik PAPDI 3. Semiardji G National Cholesterol Education Program - Adult Treatment Panel III (NCEP-ATP III): Adakah hal yang baru? Makalah Slang Klinik Bagian Metabolik Endokrinologi Bagian Ilmu Penyakit Dalam, Ginsberg HN, Goldberg IJ. Disorders of Lipoprotein Metabolism. In Braunwald E, Fauci AS, Kasper DL, Hauser SL, Longo DL, Jameson JL. Harrison s Principles of Internal Medicine. 15' ed. New York: McGraw-Hill; 2001.p Suyono S. Terapi Dislipidemia, Bagaimana Memilihnya dan Sampai Kapan? Prosiding Simposium Current Treatment in Internal Medicine Jakarta,11-12 November 2000:
43 30 MetaboUk Endokrindogi STRUMA NODOSA NON TOKSIK PENGERTIAN Struma nodosa non toksik merupakan pembesaran kelenjar tiroid yang teraba sebagai suatu nodul, tanpa disertai tanda-tanda hipertiroidisme.berdasarkan jumlah nodul, dibagi: Struma mononodosa non toksik Struma multinodosa non toksik Berdasarkan kemampuan menangkap iodium radioaktif, nodul dibedakan menjadi: nodul dingin, nodul hangat, nodul panas Sedangkan berdasarkan konsistensinya, nodul dibedakan menjadi; nodul lunak, odul kistik, nodul keras, nodul sangat keras DIAGNOSIS Anamnesis: Sejak kapan benjolan timbul
44 Rasa nyeri spontan atau tidak spontan, berpindah atau tetap Cara membesamya: cepat, atau lambat Pada awalnya berupa satu benjolan yang membesar menjadi beberapa benjolan atau hanya pembesaran leher saja Riwayat keluarga Riwayat penyinaran daerah leher pada waktu kecil/muda Perubahan suara Gangguan menelan, sesak napas Penurunan berat badan Keluhan tirotoksikosis Pemeriksaan fisik: Umum Lokal: - Nodul tunggal atau majemuk, atau difus - Nyeri tekan - Konsistensi - Permukaan - Perlekatan pada j aringan sekitamya - Pendesakan atau pendorongan trakea - Pembesaran kelenjar getah bening regional - Pemberton sign Penilaian risiko keganasan; Anamnesis dan pemeriksaan fisik yang mengarahkan diagnostik penyakit tiroid jinak, tetapi tak sepenuhnya menyingkirkan kemungkinan kanker tiroid: Riwayat keluarga dengan struma nodosa atau difiisa jinak Panduan Pelayanan Medik PAPDI 31 Riwayat keluarga dengan tiroiditis Hashimoto atau penyakit tiroid autoimun. Gejala hipo atau hipertiroidisme. Nyeri berhubungan dengan nodul. Nodul lunak, mudah digerakkan. Multinodul tanpa nodul yang dominan, dan konsistensi sama. Anamnesis dan pemeriksaan fisik yang meningkatkan kecurigaan ke arah keganasan tiroid: Umur < 20 tahun atau > 70 tahun Gender laki-laki Nodul disertai disfagi, serak, atau obstruksi jalan napas Pertumbuhan nodul cepat (beberapa minggu - bulan) Riwayat radiasi daerah leher waktu usia anak-anak atau dewasa Quga meningakatkan insiden penyakit nodul tiroidjinak) Riwayat keluarga kanker tiroid meduler Nodul yang tunggal, berbatas tegas, keras, irreguler dan sulit digerakkan Paralisis pita suara, Temuan limfadenopati servikal Metastasis jauh (paru-paru, dll) LangkahdiagnostikI: TSHs, FT4
45 Hasil; Non-toksik > Langkah diaostik II: BAJAH nodul liroid Hasil: A. Ganas B. Curiga C. Jinak D. Tak cukup/sediaan tak representatif(dilanjutkan di kolom Terapi) DIAGNOSISI BANDING Struma nodosa yang terjadi pada peningkatan kebutuhan terhadap tiroksin saat masa pertumbuhan, pubertas, laktasi, menstruasi, kehamilan, menopause, infeksi, stres lain. Tiroiditis akut Tiroiditis subakut Tiroiditis kronis: limfositik (Hashimoto), fibrous-invasif(riedel) Simple goiter Struma endemik Kista tiroid, kista degenerasi Adenoma Karsinoma tiroid primer, metastatik Limfoma PEMERIKSAAN! P E NUNJANG Laboratorium: T4 atau ft4, T3, dan TSHs Biosi aspirasi jarum halus (BAJAH) nodul tiroid: - Bila hasil laboratorium: non-toksik - Bilahasillab. (awal) toksik, tetapi hasil scan: syarat: sudah menjadi eutiroid, 32 Metabolik EndokmiolDgi USGtiroid; - Pemantau kasus nodul yang tidak dioperasi - Pemandu pada BAJAH Sidik tiroid: - Bila klinis: ganas, tetapi hasil sitologi dengan BAJAH (2 kali): jinak, - Hasil sitologi dengan BAJAH: curiga ganas Petanda keganasan tiroid (bila ada riwayat keluarga dengan karsinoma tiroid medular, diperiksakan kalsitonin) Pemeriksaan antitiroglobulin bila TSHs meningkat, curiga penyakit Hashimoto. TERAPI Sesuai hasil BAJAH, maka terapi: A- Ganas > Operasi Tiroidektomi near-total B, Curiga > Operasi dengan lebih dahulu melakukan potong beku (VC): Bila hasil = ganas > Operasi Tiroidektomi near-total. Bila hasil = jinak > Operasi Lobektomi, atau Tuo\dQVXom\ near-total. Altematif: Sidik tiroid. Bila hasil = cold nodule > Operasi C. Tak cukup/sediaan tak representatif Jika nodul Solid (saat BAJAH): ulang BAJAH. Bila klinis curiga ganas tinggi > Operasi Lobektomi
46 Bila klinis curiga ganas rendah Observasi Jika nodul Kistik (saat BAJAH): aspirasi. Bilakistaregresi > Observasi Bila kista rekurens, klinis curiga ganas rendah > Observasi Bila kista rekurens, klinis curiga ganas tinggi > Operasi Lobektomi D. Jinak > terapi dengan Levo-tiroksin (LT4) dosis subtoksis. dosis dititrasi mulai 2 x 25 ug (3 hari), dilanjutkan 3 x 25 ug (3-4 hari), bila tidak ada efeksamping atau tandatoksis: dosis- menjadi2x looug sampai 4-6 minggu, kemudian evaluasi TSH (target 0,1-0,3 ulu/l) supresi TSH dipertahankan selama 6 bulan evaluasi dengan USG: apakah nodul berhasil mengecil atau tidak (berhasil bila mengecil > 50% dari volume awal) - Bila nodul mengecil atau tetap > L-tiroksin dihentikan dan diobservasi: - Bila setelah itu struma membesar lagi, maka L-tiroksin dimulai lagi (target TSH 0,1-0,3 uiu/l). - Bila setelah l-tiroksin dihentikan, struma tidak berubah, diobservasi saja. - Bila nodul membesar dalam 6 bulan atau saat terapi supresi > obat dihentikan dan operasi Tiroidektomi dan dilakukan pemeriksaan histopatologi > hasil PA: - Jinak: terapi dengan L-tiroksin: target TSH 0,5-3,0 uiu/l - Ganas: terapi dengan L-tiroksin - Individu dengan risiko ganas tinggi: Panduan Pelayanan Medik PAPDI 33 target TSH <0,01-0,05 uiu/l - Individu dengan risiko ganas rendah: target TSH 0,05-0,1 uiu/l KOMPLIKASI Umumnya tidak ada, kecuali ada infeksi seperti pada tiroiditis akut / subakut PROGNOSIS Tergantung jenis nodul, tipe histopatologis. WEWE NANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam- Divisi Metabolik Endokrinologi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan : Departemen Patologi Klinik, Radiologi / Radiodiagnostik/ Kedokteran nuklir, Bedah Tumor, Patologi Anatomik RS non pendidikan: Bagian Radiologi, Bedah, Patologi klinik, Patologi Anatomik
47 REFERENSI I. Kariadi SHKS. Struma Nodosa Non-Toksik. In: Waspadji S, et al, eds. Buku Ajar Ilmu Penyakit Dalam. Edisi 3. Jakarta: Balai Penerbit FKUI;.p Suyono S. Pendekatan Pasien dengan Struma. Dalam Markum HMS, Sudoyo HAW, Effendy S, Setiati S, Gani RA, Alwi I, eds. Naskah Lengkap Pertemuan Ilmiah Tahunan Ilmu Penyakit Dalam Jakarta: Departemen Ilmu Penyakit Dalam; }997.p J3. 3. Subekti I Struma Nodosa Non-Toksik (SNNT). In Simadibrata M, Setiati S, Alwi I, Maryantoro, GaniRA, MansjoerA,eds. PedomanDiagnosis dan TerapidiBidangllmu Penyakit Dalam. Jakarta: Pusat Informasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUI; Soebardi S. Pemeriksaan Diagnostik Nodul Tiroid. Makalah Jakarta Endocrinology Meeting Jakarta, 18 Oktober Jameson JL, Weetman AP. Disorders of the Thyroid Gland. In Braunwald E, Fauci AS, Kasper DL, Hauser SL, Longo DL, Jameson JL. Harrison's Principles of Internal Medicine. 15' ed. New York: McGraw-Hill; 2001.p Metabolik Endokrinologi KISTA TIROID PENGERTIAN Kista tiroid adalah nodul kistik pada jaringan tiroid, merupakan 10-25% dari seluruh nodul tiroid.insidens keganasan pada nodul kistik kurang dibandingkan nodul solid. Pada nodul kistik kompleks masih mungkin merupakan suatu keganasan. Sebagian nodul kistik mempunyai bagian yang solid. DIAGNOSIS Anamnesis Sejakkapanbenjolantimbul Rasa nyeri spontan atau tidak spontan, berpindah atau tetap Cara membesamya: cepat, atau lambat Pada awalnya berupa satu benjolan yang membesar menjadi beberapa benjolan atau hanya pembesaran leher saja Riwayat keluarga Riwayat penyinaran daerah leher pada waktu kecil/muda Perubahan suara Gangguan menelan Sesak napas Penurunan berat badan
48 Keluhan tirotoksikosis Pemeriksaan fisik: Umum Lokal: Nodus tunggal atau majemuk, atau difus - Nyeri tekan - Konsistensi: kistik Permukaan - Perlekatan pada jaringan sekitamya - Pendesakan atau pendoiongan trakea - Pembesaran kelenjar getah bening regional - Pemberton's sign Penilaian risiko keganaian: Anamnesis dan pemeriksaan fisik yang mengarahkan diagnostik penyakit tiroid jinak, tetapi tak sepenuhnya menyingkirkan kemungkinan kanker tiroid: Riwayat keluarga dengan struma nodosa atau difiisa jinak Riwayat keluarga dengan tiroiditis Hashimoto atau penyakit tiroid autoimun. Gejala hipotiroidisme atau hipertiroidisme. Nyeri berhubungan dengan nodul. Nodul lunak, mudah digerakkan. Multinodul tanpa nodul yang dominan, dan konsistensi sama. Panduan Pelayanan Medik PAPDI 35 Anamnesis dan pemeriksaan fisik yang meningkatkan kecurigaan ke arah keganasan tiroid: Umur < 20 tahun atau > 70 tahun Gender laki-laki Nodul disertai disfagia, serak, atau obstruksi jalan napas Pertumbuhan nodul cepat (beberapa minggu - bulan) Riwayat radiasi daerah leher waktu usia anak-anak atau dewasa meningkatkan insidens penyakit nodul tiroid jinak) Riwayat keluarga kanker tiroid modular Nodul yang tunggal, berbatas tegas, keras, irreguler dan sulit digerakkan- Paralisis pita suara, Temuan limfadenopati servikal Metastasis jauh (paru-paru, dll) Langkahdiagnostikawal: TSHs, FT4 BilaHasil :Nontoksik Langkah diagnostik II: > Pungsi aspirasi kista dan BAJAH bagian solid dari kista tiroid DIAGNOSIS BANDING Kista tiroid, kista degenerasi, karsinoma tiroid PEMERIKSAAN PENUNJANG USG tiroid:
49 dapat membedakan bagian padat dan cair, - dapat untuk memandu BAJAH: menemukan bagian solid. gambaran USG kista = kurang lebih bulat, seluruhnya hipoekoik sonolusen, dinding tipis. Sitologi cairan kista dengan prosedur sitospin. Biopsi aspirasi jarum halus (BAJAH): pada bagian yang solid. TERAPI Pungsi aspirasi seluruh cairan kista: Bila kista regresi > Observasi Bila kista rekurens, klinis kecurigaan ganas rendah > pungsi aspirasi dan observasi Bila kista rekurens, klinis kecurigaan ganas tinggi operasi lobektomi KOMPLIKASI Tidak ada. PROGNOSIS Dubia ad bonam, tergantung tipe dan jenis histopatologinya. 36 Metabolik Endokrinologi WEWEN ANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan : Departemen Ilmu Penyakit Dalam - Divisi Metabolik Endokrinologi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan: Departemen Patologi Klinik, Patologi Anatomi, Bedah tumor RS non pendidikan: Bagian Patologi Klinik, Patologi Anatomi, Bedah REFERENSI 1. Kariadi SHKS. Struma Nodosa Non-Toksik. Dalam Waspadji S, et al, eds. Buku Ajar Ilmu Penyakit Dalam. Edisi 5. Jakarta: Balai Penerbit FKUI;.p Suyono S. Pendekatan Pasien dertgan Struma. Dalam Markum HMS, Sudoyo HAW, EffendyS, SetiatiS, GaniRA, Alwileditors. NaskahLengkapPertemuanllmiah Tahunan Ilmu Penyakit Dalam Jakarta:Departemen Ilmu Penyakit Dalam; 1997.p Subekti I. Struma Nodosa Non-Toksik (SNNT). In Simadibrata M, Setiati S, Alwi I. Maryantoro, Gani RA, Mansjoer A,editors. Pedoman Diagnosis dan Terapi di Bidang Ilmu Penyakit Dalam. Jakarta: Pusat Informasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUI; 1999.p Soebardi S. Pemeriksaan Diagnostik Nodul Tiroid. Makalah Jakarta Endocrinology Meeting Jakarta, 18 Oktober 2003.
50 KARDIOLOGI BRADIARITMIA Kdiologi PENGERTIAN Bradiaritmia adalahperlambatan denyut jantung di bawah 50 kali/menit yang dapat disebabkan oleh disfungsi sinus node, hipersensitivitas/ kelainan sistem persarafan dengan dan atau adanya gangguan konduksi atrioventrikular. Dua keadaan yang sering ditemukan:
51 1. Gangguan pada sitms node (sick sinus syndrome) 2. Gangguan konduksi atrioventrikular/blokav {AVblock) :blokavderajatsatu, blokavderajatdua, blokav total. DIAGNOSIS Gangguan pada sinus node {sick sinus syndrome) Keluhan: Penurunan curah jantung yang bermanifestasi dalam bentuk letih, pening, limbung, pingsan Kongesti pulmonal dalam bentuk sesak napas Bila disertai takikardia disebut braditakiaritmia; terdapat palpitasi, kadang-kadang disertai angina pektoris atau sinkop (pingsan) Dapat pula menyebabkan kelainan/perubahan kepribadian, lupa ingatan, dan emboli sistemik EKG: EKG monitoring baik selama dirawat inap di RS maupun dalam perawatan jalan (ambulatory/holter ECG monitoring), dapat menemukan kelainan EKG berupa bradikardia sinus persisten. BlokAV BlokAV Derajat Satu Irama teratur dengan perpanjangan interval PR melebih 0,2 detik I lok AV Derajat dua - Mobitz tipe I {Wenckebach) Gelombang P bentuk normal dan irama atrium yang teratur, pemanjangan PR secara progresif lalu terdapat gelombang P yang tidak dihantarkan, sehingga terlihat interval RR memendek dan kemudian siklus trsebutberulang kembali - Mobitz tipe II, Irama atrium teratur dengan gelombang P normal. Setiap gelombang P diikuti gelombang QRS kecuali yang tidak dihantarkan dan bisa lebih dari 1 gelombang P berturut-turut yang tidak dihantarkan. Irama QRS bisa teratur atau tidak teratur tergantung pada denyut yang tidak dihantarkan. Kompleks QRS bisa sempit bila hambatan teijadi pada berkas his, namun bisa lebar seperti pada blok cabang berkas bila hambatan ini pada cabang berkas Panduan Pelayanan Medik PAPDI 41 BlokAV Total {Comply A\Block): terjadi hambatan total konduksi antara atrium dan ventrikel. Atrium dan ventrikel masing-masing mempunyai frekuensi sendiri (frekuensi ventrikel < frekuensi atrium) Keluhan :Sinkop, vertigo, denyut jantung (< 50 kali/menit) EKG : Disosisasi atrioventrikulardenyut atrium biasanya lebih cepat DIAGNOSIS I BANDING
52 PEMERIKSAAN PENUNJANG EKG 12 sadapan, Rekaman EKG 24 jam (Holler ECG Monitor), Ekokardiografi, Angiografi koroner, Pemeriksaan elektrofisiologi (Electrophysiology Study) TERAPI Gangguan pada sinus node (sick sinus syndrome) Pada keadaan gawat darurat berikan sulfas atropin (SA) 0,5-1 mg IV (total (0,04 mg/ kgbb) jika tidak tidak ada respons berikan drip isoproterenol mulai dengan dosis 1 ug/menit sampai 10 ug/kg /menit secara bertahap. Kemudian lanjutkan dengan pemasangan pacu jantung, sesuai dengan sarana yang tersedia (transcutaneus temporary pace maker dan transvenous temporary pace maker). Pada penatalaksanaan selanjutnya dilakukan pemasangan pacu jantung permanen. BlokAV Pengobatan hanya diberikan pada penderita yang simtomatik. Walaupun demikian etiologi penyakit dan riwayat alamiah penyakit ikut menentukan tindakan selanjutnya. Bila penyebabnya obat-obatan maka harus dihentikan. Demikian pula bila penyebabnya oleh karena faktor metabolik yang reversibel maka faktor-faktor tersebut juga harus dihilangkan (seperti hipotiroidisme, asidosis, gangguan elektrolit dan sebagainya). Bila penyebab yang mendasarinya diketahui dan bila hal itu bersifat sementara, maka mungkin hanya perlu diberikan pengobatan sementara (pacu jantung sementara) seperti halnya pada infark miokard akut inferior. Pada penderita yang simptomatik, perlu dipasang pacu jantung permanen. BlokAV total Pada keadaan gawat darurat (simptomatik/asimptomatik) berikan sulfas atropin (SA) 0,5-1 mg IV (total 0,04 mg/kgbb), atau isoproterenol. Bila obat tidak menolong, pasang alat pacu jantung sementara, selanjutnya dilakukan pemasangan pacujantung permanen. KOMPLIKASI Sinkop, tromboemboli bila disertai takikardia, gagal jantung. PROGNOSIS Tergantung penyebab, berat gejala dan respons terapi 42 KaidiolDgL WEWENANG RS pendidikan : Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam dengan konsultasi pada konsulen Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam Divisi Kardiologi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan: Departemen Patologi Klinik, Medical High Care / ICCU
53 RS non pendidikan: Bagian Patologi Klinik, ICCU REFERENSI /. Panggabean MM. Bradiaritmia. Dalam. In: Simadibraia M, Setiaii S, Alwi I, Maryantoro, GaniRA, Mansjoer A, editors. Pedoman Diagnosis dan Terapi di Bidang Ilmu Penyakit Dalam. Jakarta: Pusat Informasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUI ;1999.p Karo KS. Disritmia. In: Rilantono LI, Baraas F, Kara KS, Roebiono PS, editors. Buku Ajar Kardiologi. Jakarta: Balai Penerbit FKUI; p Trisnohadi HB. Kelainan Gangguan Irama Jantung Yang Spesifik. In: SJaifoellah N, Wdspadji S, Rachman M, Lesmana LA, Widodo D, Isbagio H, et al, editors. Buku Ajar Ilmu Penyakit Dalam Jilid /, edisi ketiga. Jakarta: Balai Penerbit FKUI;1996. p Panduan Pelayanan Medik PAPDI 43 EDEMA RUJAKUT (KARDIAK) PENGERTIAN Edema paru akut (kardiak) adalah Akumulasi cairan di pam-paru secara tiba-tiba akibat peninggian tekanan intravaskular DIAGNOSIS Riwayat sesak napas yang bertambah hebat dalam waktu singkat (jam atau hari) disertai gelisah, batuk dengan sputum berbusa kemerahan
54 emeriksaan flsik: Sianosis sentral Sesak napas dengan bunyi napas seperti mukus berbuih Ronki basah nyari di basal paru kemudian memenuhi hampir seluruh lapangan paru; kadang-kadang disertai ronki kering dan ekspirasi yang memanjang akibat bronkospasme sehingga disebut asma kardial Takikardia dengan gallop S3 Murmur bila ada kelainan katup Elektrokardiografi Bisa sinus takikardia dengan hipertrofi atrium kiri atau fibrilasi atrium, tergantung penyebab gagal jantung Gambaran infark, hipertrofi ventrikel kiri atau aritmia bisa ditemukan Laboratorium Analisi gas darah po rendah, pco mula-mula rendah dan kemudian hiperkapnia Enzim kardiospesifik meningkat j ika penyebabnya infark miokard Foto toraks Opasifikasi hilus dan bagian basal paru kemudian makin ke arah apeks paru kadangkadang timbul efusi pleura Ekokardiografi Gambaran penyebab gagal jantung; Kelainan katup, hipertrofi ventrikel (hipertensi), segmental wall motion abnormality (penyakit jantung koroner), dan umumnya ditemukan dilatasi ventrikel kiri dan atrium kiri DIAGNOSIS BANDING Edema paru akut non kardiak, emboli paru, asma bronkial PEMERIKSAAN P E NUNJANG Darah rutin, ureum, kreatinin, analisis gas darah, elektrolit, urinalisis, foto toraks, EKG, Enzimjantung (CK-CKMB, Troponin T), ekokardiografi transtorakal, angiografi koroner 44 Kardioloy TERAPI 1. Posisi Vi duduk 2. Oksigen (40-50%) sampai 8 liter/menit bila perlu dengan masker. Jika memburuk: pasien makin sesak, takipnu, ronki bertambah, Pa02 tidak bisa dipertahankan > 60 mmhg dangan 02 konsentrasi dan aliran tinggi, retensi C02, hipoventilasi, atau tidak mampu mengurangi cairan edema secara adekuat: dilakukan intubasi endotrakeal, suction dan ventilator/bipep 3, Inflis emergens! 4. Monitor tekanan darah, monitor EKQ oksimetri bila ada 5. Nitrogliserin sublingual atau intravena. Nitrogliserin per oral 0,4-0,6 mg tiap 5-10 menit. Jika tekanan darah sistolik > 95 mmhg bisa diberikan nitrogliserin intravena mulai dosis 3-5 ug/kgbb. Jika tidak memberi hasil memuaskan maka dapat diberikan nitroprusid. Nitroprusid IV dimulai dosis 0,1 ug/kgbb/menit bila tidak
55 memberi respons dengan nitrat, dosis dinaikkan sampai didapatkan perbaikan klinis atau sampai tekanan darah sistolik mmhg pada pasien yang tadinya mempunyai tekanan darah normal atau selama dapat dipertahankan perfusi yang adekuat ke organ-organ vital 6. Morfin sulfat: 3-5 mg iv, dapat diulangi tiap 25 menit sampai total dosis 15 mg 7. Diuretik: flirosemid mg IV bolus dapat diulangi atau dosis ditingkatkan tiap 4 jam atau dilanjutkan drip kontinu sampai dicapai produksi urin 1 ml/kgbb/ jam 8. Bila perlu (tekanan darah turun/tanda hipoperfiisi): Dopamin 2-5 ug/kgbb/menit atau dobutamin 2-10 ug/kgbb/menit untuk menstabilkan hemodinamik. Dosis dapat ditingkatkan sesuai respons klinis atau keduanya. 9. Trombolitik atau revaskularisasi pada pasien infark miokard 10. Intubasi dan ventilator pada pasien dengan hipoksia berat, asidosis atau tidak berhasil dengan terapi oksigen 11. Atasi aritmia atau gangguan konduksi 12. Operasi pada komplikasi akut infarkjantung akut, seperti regurgitasi, VSD, dan ruptur dinding ventrikel atau korda tendinae. KOMPLIKASI Gagal napas PROGNOSIS Tergantung penyebab, beratnya gejala, dan respons terapi WEWENANG RS pendidikan : Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam dengan konsultasi pada konsulen Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Kardiologi RS non pendidikan: Bagian Ilmu Penyakit Dalam Panduan Pelayanan Medik PAPDI 45 UNITTERKAIT RS pendidikan: ICCU, Departemen Anestesi, Bedah toraks \ RS non pendidikan: Bagian Anestesi, ICCU/ICU, Bedah REFERENSI Panggabean MM, Suryadipraja RM. Gagal Jantung Akut dan Gagal Jantung Kronik. In: SimadibrataM, SetiatiS, Alwil, Maryantoro, GaniRA, Mansjoer A, eds. PedomanDiagno sis dan Terapi di Bidang Ilmu Penyakit Dalam. Jakarta: Pusat Informasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUI; 1999.p
56 46 Kardiologi ENDOKARDITIINFEKTIF PENGERTIAN Endokarditis' infektif adalah Inflamasi pada endokard yang biasanya melibatkan katup dan jaringan sekitamya yang terkait dengan agen penyebab infeksi DIAGNOSIS Kriteria Klinis Duke untuk Endokarditis Infektif (EI): EI definite: Kriteria Patologis Mikroorganisme ; ditemukan dengan kultur atau histologi dalam vegetasi yang
57 mengalami emboli atau dalam suatu abses intrakardiak Lesi patologis : vegetasi atau terdapat abses intrakardiak yang dikonfirmasi dengan histologis yang menunjukkan endokarditis aktif Kriteria klinis : menggunakan defmisi spesiflk, yaitu :Dua kriteria mayor atau satu mayor dan tiga kriteria minor atau lima kriteria minor Kriteria Mayor: 1, Kultur darah positif untuk endokarditis Infektif (EI) A. Mikroorganisme khas konsisten untuk EI dari 2 kultur darah terpisah seperti tertulis di bawah ini: (i) Streptococci viridans, streptococcus bovis atau grup HACEK atau (ii) Community acquired Staphylococcus aureus atau enterococci tanpa ada fokus primer atau B. Mikroorganisme konsisten dengan EI dari kultur darah positif persisten didefinisikan sebagai: (i) > 2 kultur dari sampel darah yang diambil terpisah > 12 jam atau (ii) Semua dari 3 atau mayoritas dari > 4 kultur darah terpisah (dengan sample awal dan akhir diambil terpisah > 1 jam) 2. Bukti keterlibatan kardial A. Ekokardiografi positif untuk EI didefinisikan sebagai: (i) Massa intrakardiak oscilating pada katup atau struktur yang menyokong, di jalur aliran jet regurgitasi atau pada material yang diimplantasikan tanpa ada altematif anatomi yang dapat menerangkan, atau (ii) Abses, atau (iii) Tonjolan baru pada katup prostetik atau B. Regurgitasi valvular yang baru teijadi (memburuk atau berubah dari murmur yang ada sebelumnya tidak cukup) Kriteria Minor: 1. Predisposisi: predisposisi kondisi jantung atau pengguna obat intravena 2. Demam: suhu > 3 8C Panduan Pelayanan Medik PAPDI Fenomena vaskular: emboli arteri besar, infark pulmonal septik, aneurisma mikotik, perdarahan intrakranial, perdarahan konjungtiva, dan lesi Janeway. 4. Fenomena imunologis : glomerulonefritis. Osier's nodes. Roth Spots, dan faktorreumatoid. 5. Bukti mikrobiologi: kultur darah positiftetapi tidak memenuhi kriteria mayor seperti tertulis diatas atau bukti serologis infektif aktif oleh mikroorganisme konsisten dengan EI 6. Temuan kardiografi: konsisten dengan EI tetapi tidak memenuhi kriteria seperti tertulis di atas EI possible Temuan konsisten dengan EI turun dari kriteria definite tetapi kriteria rejected tidak memenuhi El Rejected Diagnosis altematif tidak memenuhi manifestasi endokardits atau resolusi
58 manifestasi endokarditis dengan terapi antibiotik selama < 4 hari atau Tidak ditemukan bukti patologis EI pada saat operasi atau autopsi setelah terapi antibiotik > 4 hari DIAGNOSIS BANDING Demam rematik akut dengan karditis, sepsis tuberkulosis milier, lupus eritematosus sistemik, glomerulonefritis pasca streptokokus, pielonefritis,poliarteritis nodosa, reaksi obat PEMERIKSAAN PENUNJANG Darah rutin, EKQ foto toraks, ekokardiografi, transesofageae ekokardiografl, kultur darah TERAPI Prinsip terapi adalah oksigenasi, cairan intravena yang cukup, antipiretik, antibiotika. Regimen yang dianjurkan (AHA) 1. Endokarditis katup asli karena Streptococcus viridans dan Str. Bovis : Penisilin G kristal juta unit/24 jam ivkontinu atau 6 dosis terbagi selama 4 minggu atau seftriakson 2 g Ikali/hari iv atau im selam 4 minggu Penisilin G kristal juta unit/24 jam iv kontinu atau 6 dosis terbagi selama 2 minggu dengan gentamicin sulfat 1 mg/kgbb im atau iv tiap 8 jam selama 2 minggu Vankomisin hidroklorida 30 mg/kgbb/24 jam iv dalam 2 dosis terbagi, tidak > 2g/24 jam kecuali kadar serum dipantau selama 4 minggu 2. Endokarditis katup asli karena Str. Viridans dan Str Bovis relatif resisten terhadap Penisilin G Penisilin G kristal 18 juta unit/24 jam iv kontinu atau dalam 6 dosis terbagi selama 4 minggu dengan gentamicin sulfat 1 mg/kgbb im atau iv tiap 8 jam selama 2 minggu Vankomisin hidroklorida 30 mg/kgbb/24 jam iv dalam 2 dosis terbagi, tidak > 48 2g/24 jam kecuali kadar serum dipantau selama 4 minggu Kdiologi 3. Endokarditis karena Enterococci Penisilin G kristal juta unit/24 jam iv kontinu atau dalam 6 dosis terbagi selama 4-6 minggu dengan gentamisin sulfat 1 mg/kgbb im atau iv tiap 8 jam selama 4-6 minggu Ampisilin 12 g/24 jam/24 jam iv kontinu atau dalam 6 dosis terbagi selama 4-6 minggu dengan gentamisin sulfat 1 mg/kgbb im atau iv tiap 8 jam selama 4-6 minggu Vankomisin hidroklorida 30 mg/kgbb/24 jam iv dalam 2 dosis terbagi, tidak > 2g/24 jam selama 4-6 minggu dengan gentamisin sulfat 1 mg/kgbb im atau iv tiap 8 jam selama 4-6 minggu 4. Endokarditis karena Stafilokokus tanpa materi prostetik. a Regimen untuk Methicilin Succeptible Staphylococci - Nafsilin atau oksasilin 2 g IV tiap 4 jam selama 4-6 minggu dengan opsional ditambah gentamisin sulfat 1 mg/kgbb im atau iv tiap 8 jam selama 3-5 hari b. Regimen untuk pasien alergi beta laktam
59 Cefazolin (atau sefalosporin generasi I laian dalam dosis setara) 2 g iv tiap 8 jam selama 4-6 minggu dengan opsional ditambah gentamisin sulfat Img/kgBB imatau iv tiap 8jam selama 3 5 hari Vankomisin hidroklorida 30 mg/kgbb/24 jam iv dalam 2 dosis terbagi, tidak > 2g/24 jam kecuali kadar serum dipantau selama 4-6 minggu Operasi dilakukan bila Bakteremia yang menetap setelah pemberian terapi medis yang adekuat, gagal jantung kongestifyang tidak responsif terhadap terapi medis, vegetasi yang menetap setelah emboli sistemik, dan ekstensi perivalvular KOMPLIKASI Gagal jantung, emboli, aneurisma nekrotik, gangguan neurologi, perikarditis PROGNOSIS Tergantung beratnya gejala dan komplikasi WEWENANG RS pendidikan : Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam dengan konsultasi pada konsulen Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Penyakit Dalam - Divisi Kardiologi RS non pendidikan: Bagian Penyakit Dalam Panduan Pelayanan Medik PAPDI 49 UNIT TERKAIT RS pendidikan: Departemen Bedah RS non pendidikan: Bagian Bedah REFERENSI Alwi /. Diagnosis dan Penatalaksanaan Endokarditis Infektifpada Penyalah guna Obat Intravena. In: SetiatiS, Sudoyo AW, Alwi I, Bawazier LA, Soejono CH, LydiaA, etal, editors. Naskah Lengkap Pertemuan Ilmiah Tahunan Umu Penyakit Dalam Jakarta: Pusat Informasi dan Penerbitan Bagian Umu Penyakit Dalam FKUI;2000. p
60 50 IBRILASI ATRIAL Kaidiologi PENGERTIAN FIBRILASl ATRIAL (FA) adalah Adanya irregularitas kompleks QRS dan gambaran gelombang "P" dengan frekuensi antara permenit. DIAGNOSIS Gambaran EKG berupa adanya irregularitas kompleks QRS dan gambaran gelombang "P" dengan frekuensi antara per menit Klasifikasi FA Berdasarkan ada tidaknya penyakit jantung yang mendasari: 1. Primer : bila tidak ditemukan kelainan struktur jantung dan kelainan sistemik yang dapat menimbulkan aritmia. 2. Sekunder : bila tidak ditemukan kelainan struktur jantung tetapi ada kelainan sistemik yang dapat menimbulkan aritmia
61 Klasifikasi FA berdasarkan waktu timbulnya Fibrilasi atrial (FA) serta kemungkinan keberhasilan usaha konversi ke irama sinus : 1. Paroksismal, bila FA berlangsung kurang dari 7 hari, berhenti dengan sendirinya tanpa intervensi pengobatan atau tindakan apapun 2 Persisten, bila FA menetap lebih dari 48 jam, hanya dapat berhenti dengan intervensi pengobatan atau tindakan. 3. Pennanen bila FAberlangsung lebih dari 7 hari, dengan intervensi pengobatan AF tetap tidak berubah FA dapat pula dibagi menjadi: 1. FAAkut, bila timbul kurang dari 48 jam 2 FA Kronik, bila timbul lebih dari 48 jam PEMERIKSAAN PENUNJANG EKG bila perlu gunakan Holter Monitoring pada pasien AF paroksismal. Foto toraks, ekokardiografi untuk mengetahui adanya penyakit primer Pemeriksaan elektrofisiologi tidak diperlukan kecuali untuk kepentingan akademik TERAPI Fibrilasi Atrial Paroksismal 1. Bila asimptomatik, tidak diberikan obat antiaritmia, hanya diberi penerangan saja. 2 Bila menimbulkan keluhan yang memerlukan pengobatan dan tanpa kelainan jantung atau disertai kelainan jantung minimal dapat diberi obat penyekat beta atau obat antiaritmia kelas IC seperti propafenon atau flekainid. 3. Bila obat tersebut tidak berhasil, dapat diberikan amiodaron. 4. Bila dengan obat-obat itu juga tidak berhasil, dipertimbangkan terapi ablasi atau obat-obat antiaritmia lain. 5. Bila disertai kelainan jantung yang signifikan, amidaron mempakan obat pilihan. Panduan Pelayanan Medik PAPDI 51 Fibrilasi atrial persisten 1. Bila FA tidak kembali ke irama sinus secara spontan kurang dari 48 jam, perlu dilakukan kardioversi ke irama sinus dengan obat-obatan (farmakologis) atau elektrik tanpa pemberian antikoagulan sebelumnya. Setelah kardioversi diberikan obat antikoagulan paling sedikit selama 4 minggu. Obat antiaritmia yang dianjurkan kelas IC (propafenon dan flekainid) 2. Bila FA lebih dari 48 jam atau tidak diketahui lamanya maka pasien diberi obat antikoagulan secara oral paling sedikit 3 minggu sebelum dilakukan kardioversi farmakologis atau elektrik. Selama periode tersebut dapat diberikan obat-obat seperti digoksin, penyekat beta, atau antagonis kalsium untuk mengontrol laju irama ventrikel. Altematif lain pada pasien tersebut dapat diberikan heparin dan dilakukan pemeriksaan TEE untuk menyingkirkan adanya trombus kardiak sebelum kardioversi. 3. Pada FApersisten episode pertama, setelah dilakukan kardioversi tidak diberikan obat antiaritmia profilaksis. Bila terjadi relaps dan perlu kardioversi pada pasien ini dapat diberikan antiaritmia profilaksis dengan penyekat beta, golongan kelas IC (propafenon, flekainid), sotalol atau amiodaron.
62 Fibrilasi Arial Permanen 1. Kardioversi tidak efektif 2. Kontrol laju ventrikel dengan digoksin, penyekat beta, atau antagonis kalsium. 3. Bila tidak berhasil dapat dipertimbangkan ablasi nodus AV atau pemasangan pacu jantung permanen. 4. FA resisten, perlu pemberian antitromboemboli KOMPLIKASI Emboli, strok, trombus intrakardiak PROGNOSIS Tergantung penyebab, beratnya gejala dan respons terapi WE WENANG RS pendidikan : Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam dengan konsultasi pada konsulen Penyakit Dalam RS non pendidikan : Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Kardiologi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan: Departemen Bedah toraks, ICCU, Anestesi RS non pendidikan : ICCU, Departemen Anestesi, Bedah 52 Kardiobgi REFERENSI 1. IsmailD. FibrilasiAtrial: AspekPencegahan TerjadinyaStrok. In: SetiatiS, SudoyoAW, Alwil, Bawazier LA, Kasjmir Y, MansjoerA, editors. Naskah Lengkap Perfemuart Ilmiah Tahunan Ilmu Penyakit Dalam Jakarta; Pusat Informasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUI; p Karo KS. Disritmia. Dalam: Rilantono LI, Baraas F, Karo KS, Roebiono PS, editors.buku Ajar Kardiologi. Jakarta, Balai Penerbit FKUI; p Trisnohadi HB. Kelainan Gangguan Irama Jantung Yang Spesifik. In: Sjaifoellah N, Waspadji S, Rachman M, Lesmana LA, Widodo D, Isbagio H, et al, editors. Buku Ajar Ilmu Penyakit Dalam Jilid I, edisi ketiga. Jakarta; Balai Penerbit FKUI; p Makmun LH. Gangguan Irama Jantung. In: SimadibrataM, SetiatiS, Alwil, Maryantoro, Gani RA, Mansjoer A, eds. Pedoman Diagnosis dan Terapi di Bidang Ilmu Penyakit Dalam. Jakarta; Pusat Informasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUI ; p
63 Panduan Pelayanan Medik PAPDI 53 GAGAL JANTUNG KRONIK PENGERTIAN Gagal jantung kronik merupakan Sindrom klinis yang kompleks akibat kelainan fungsi atau struktural jantung yang mengganggu kemampuan jantung untuk berfungsi sebagai pompa DIAGNOSIS Anamnesis : Dispnea d' effort', orthopnea', paroxysmal nocturnal dispnea', lemas; anoreksia dan mual; gangguan mental pada usia tua Pemeriksaan Fisik: Takikardia, gallop bunyi jantung ketiga, peningkatan/ekstensi venajugularis, refluks hepatojugular, pulsus alternans, kardiomegali, ronkhi basah halus di basal paru, dan bisa meluas di kedua lapang paru bila gagal jantung berat, edema pretibial pada pasien yang rawat jalan, edema sakral pada pasien tirah baring. Efusi pleura, lebih sering pada paru kanan daripada paru kiri. Asites sering terjadi pada pasien dengan penyakit katup mitral dan perikarditis konstriktif, hepatomegali, nyeri tekan, dapat diraba pulsasi hati yang berhubungan dangan hipertensi vena
64 sistemik, ikterus, berhubungan dengan peningkatan kedua bentuk bilirubin, ekstremitas dingin, pucat dan berkeringat. KRITERIA DIAGNOSIS Kriteria Framingham : Diagnosis ditegakkan bila terdapat paling sedikit satu kriteria mayor dan dua kriteria minor Kriteria Mayor Paroxysmal nocturnal dispnea Distensi vena-vena leher Peningkatan vena jugularis Ronki Kardiomegali Edema paru akut Gallop bunyi jantung III Refluks hepatojugular positif Kriteria Minor Edema ekstremitas Batukmalam Sesak pada aktivitas Hepatomegali Efusi pleura Kapasitas vital berkurang 1/3 dari normal Takikardia (>120 denyut per menit) Mayor atau minor Penurunan berat badan > 4,5 kg dalam 5 hari terapi DIAGNOSIS BANDING Penyakit paru : pneumonia, PPOK, asma eksaserbasi akut, infeksi paru berat misalnyaards, emboli paru Penyakit ginjal: gagal ginjal kronik, sindrom nefrotik Penyakit hati: sirosis hepatis 54 Kdiologi PEMERIKSAAN PENUNJANG Pemeriksaan Penunjang Foto rontgen dada : Pembesaran jantung, distensi vena pulmonaris dan redistribusinya ke apeks paru (opasifikasi hilus paru bisa sampai ke apeks), peningkatan tekanan vaskular pulmonar, kadang-kadang ditemukan ellisi pleura. Elektrokardiografi :Membantu menunjukkan etiologi gagal jantung (infark, iskemia, hipertrofl, dan Iain-lain) Dapat ditemukan low voltage, T inversi, QS, depresi ST, dan Iain-lain Laboratoratoiium Kimia darah (termasuk ureum, kreatinin, glukosa, elektrolit), hemoglobin, tes fungsi tiroid, tes fungsi hati, dan lipid darah Urinalisa untuk mendeteksi proteinuria atau glukosuria. Ekokardiografi Dapat menilai dengan cepat dengan informasi yang rinci tentang fungsi dan struktur jantung, katup dan perikard.dapat ditemukan fraksi ejeksi yang rendah < 35-40% atau normal, kelainan katup (stenosis mitral, regurgitasi mitral, stenosis trikuspid atau regurgitasi trikuspid), hipertrofl ventrikel kiri, dilatasi atrium kiri, kadang-kadang ditemukan dilatasi ventrikel kanan atau atrium kanan, efusi perikard, tamponade, atau perikarditis
65 TERAPI Non farmakologi Anjuranumum: a. Edukasi : terangkan hubungan keluhan, gejala dengan pengobatan b. Aktivitas sosial dan pekeijaan diusahakan agar dapat dilakukan seperti biasa. Sesuaikan kemampuan fisik dengan profesi yang masih bisa dilakukan c. Gagal jantung berat hams menghindari penerbangan panjang d. Vaksinasi terhadap infeksi influensa dan pneumokokus bila mampu e. Kontrasepsi dengan lud pada gagal jantung sedang dan berat, penggunaan hormon dosis rendah masih dapat dianjurkan. Tindakan umum: a. Diet (hindarkan obesitas, rendah garam 2 g pada gagal jantung ringan dan 1 g pada gagal jantung berat, jumlah cairan 1 liter pada gagal jantung berat dan 1,5 liter pada gagal jantung ringan. b. Hentikan rokok c. Hentikan alkohol pada kardiomiopati. Batasi g/hari pada yang lainnya d. Aktivitas fisik (latihan jasmani: jalan 3-5 kali/minggu selama menit atau sepeda statis 5 kali/ minggu selama 20 menit dengan beban 70-80% denyut jantung maksimal pada gagal jantung ringan dan sedang) e. Istirahat baring pada gagal jantung akut, berat dan eksaserbasi akut Farmakologi a. Diuretik. Kebanyakan pasien dengan gagal jantung membutuhkan paling sedikit diuretik regular dosis rendah tujuan untuk mencapai tekanan vena Panduan Pelayanan Medik PAPDI 55 jugularis normal dan menghilangkan edema. Permulaan dapat digunakan loop diuretik atau tiazid. Bila respons tidak cukup baik dosis diuretik dapat dinaikkan, berikan diuretik intravena, atau kombinasi loop diuretik dan tiazid. Diuretik hemat kalium, spironolakton, dengan dosis mg/hari dapat mengurangi mortalitas pada pasien dengan gagal jantung sedang sampai berat (klas fungsional IV) yang disebabkan gagal jantung sistolik. b. Penghambat ACE bermanfaat untuk menekan aktivasi neurohormonal, dan pada gagal jantung yang disebabkan disfungsi sistolik ventrikel kiri. Pemberian dimulai dengan dosis rendah, dititrasi selama beberapa minggu sampai dosis yang efektif. c. Penyekat Beta bermanfaat sama seperti penghambat ACE. Pemberian mulai dosis kecil, kemudian dititrasi selama beberapa minggu dengan kontrol ketat sindrom gagal jantung. Biasanya diberikan bila keadaan sudah stabil. Pada gagal jantung klas fungsional II dan III. Penyekat Beta yang digunakan carvedilol, bisoprolol atau metoprolol Biasa digunakan bersama-sama dengan penghambat ACE dan diuretik. d. Angiotensin II antagonis reseptor dapat diguna kan bila ada kontraindikasi penggunaan penghambat ACE e. Kombinasi hidralazin dengan isosorbide dinitrat Memberi hasil yang baik f pada pasien yang intoleran dengan penghambat ACE dapat dipertimbangkan Digoksin diberikan untuk pasien simptomatik dengan gagal j antung disfungsi
66 sistolik ventrikel kiri dan terutama yang dengan fibrilasi atrial, digunakan bersama-sama diuretik, penghambat ACE, penyekat beta. g. Antikoagulan dan antiplatelet. Aspirin diindikasikan untuk pencegahan em boli serebral pada penderita dengan fibrilasi atrial dengan fungsi ventrikel yang buruk. Antikoagulan perlu diberikan pada fibrilasi atrial kronis maupun dengan riwayat emboli, trombosis dan transient ischemic attacks, trombus intrakardiak dan aneurisma ventrikel. h. Antiaritmia tidak direkomendasikan untuk pasien yang asimptomatik atau aritmia ventrikel yang tidak menetap. Antiaritmia klas I hams dihindari kecuali pada aritmia yang mengancam nyawa. Antiaritmia kelas III temtama amiodaron dapat digunakan untuk terapi aritmia atrial dan tidak digunakan untuk mencegah kematian mendadak, L Antagonis kalsium dihindari. Jangan menggunakan kalsium antagonis untuk mengobati angina atau hipertensi pada gagal jantung. KOMPLIKASI Syok kardiogenik, infeksi paru, gangguan keseimbangan elektrolit PROGNOSIS Tergantung klas fiingsionalnya WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam 56 Kardiologi UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Kardiologi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan : ICCU / medical High Care RS non pendidikan; ICCU / ICU REFERENSI 1. Panggabean MM, Suryadipraja RM. Gagal JantungAkut dan Gagal Jantung Kronik. In: Simadibrata M, Setiati S, Alwi I, Maiyantoro, Gani RA, Mansjoer A, eds. Pedoman Diagnosis dan Terapi di Bidang Ilmu Penyakit Dalam. Jakarta: Pusat Informasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUI ;I999.p A CC/AHA. ACC/AHA Guidelines for the Evaluation and Management ofchronic Heart Failure in Adult: Executive Summary. A Report of The American College ofcardiology/ American Heart Association Task Force on Practice Guidelines (Committee to Revise the 1995 Guidelines for the Evaluation and Management of Heart Failure). Circulation 2001; 104:
67 Panduan Pelayanan Medik PAPDI 57 TAKIKARDIA ATRIAL PAROKSISMAL PENGERTIAN Takikardia atrial paroksismal adalah takikardia yang teijadi karena perangsangan yang berasal dari AV node di mana sebagian rangsangan antegrad ke ventrikel sebagian ke atrium DIAGNOSIS Gelombang P dapat negatif di depan kompleks QRS, terletak di belakang kompleks QRS atau sama sekali tidak ada karena berada dalam kompleks QRS.Jarak R-R teraturkompleks QRS langsing, kecuali pada rate ascendent aberrant conduction PEMERIKSAAN PENUNJANG EKG 12 sandapan Rekaman EKG 24jam Pemeriksaan Elektrofisiologi Ekokardiografi Angiografi koroner
68 TEE (Transesofageal Echocardiografi) TERAPI 1. Manipulasi saraf autonom dengan manuver valsava, eye ball pressure pemijitan sinus karotikus dan sebagainya 2. Pemberian obat yang menyekat node AV a. Adenosin atau adenosin Tri Phosphate (ATP) IV. Obat ini harus diberikan secara intrvena dan cepat (flush) b. Verapamil intravena c. Obat penyekat beta d. Digitalisasi Pilihan utama adalah ATP dan verapamil. 3. Bila sering berulang dapat dilakukan ablasi dengan terlebih dahulu EPS untuk menentukan lokasi bypass tract atau ICD {Defibrillator Intra Cardial) KOMPLIKASI Emboli, kematian mendadak PROGNOSIS Tergantung penyebab, beratnya gejala dan respons terapi WEWENANG RS pendidikan : Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam dengan konsultasi kepada dokter konsulen Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam 58 Kardiobgi UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Kardiologi RS non pendidikan: Bagian l mu Penyakit Dalam UNIT TERKAIT RS pendidikan; ICCU / medical High Care, Departemen Anestesi RS non pendidikan: ICCU / ICU, Bagian Anestesi REFERENSI 1. Trisnohadi HB. Kelainan Gangguan Irama Jantung Yang Spesifik. In : Sjaifoellah N, Waspadji S, Rachman M, Lesmana LA, Widodo D, Isbagio H, et al, editors. Buku Ajar Ilmu Penyakit Dalam Jilid I, edisi ketiga. Jakarta:Balai Penerbit FKUI :1996. p Makmun LH. Gangguan Irama Jantung. In: Simadibrata M, Setiati S, Alwi I, Maryantoro, Gani RA, MansjoerA, editors. Pedoman Diagnosis dan Terapi di Bidangllmu Penyakit Dalam. Jakarta: Pusat Informasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUI: I999.p
69 Panduan Pelayanan Medik PAPDI 59 PERIKARDITIS PENGERTIAN Perikarditis peradangan pada perikard parietalis, viseralis atau kedua-duanya, yang dapat bermanifestasi sebagai : perikarditis akut, efusi perikard tanpa tamponade, efusi perikard dengan tamponade, perikarditis konstriktif DIAGNOSIS Tergantung manifestasi klinis perikarditis : Perikarditis akut Sakit dada tiba-tiba substernal atau prekordial, yang berkurang bila duduk dan bertambah sakit bila menarik napas (sehingga perlu dibedakan dengan pleuritis).pada pemeriksaan fisik ditemukan friction rub. EKG menunjukkan ST elevasi cekung (bedakan dengan infark jantung akut dan repolarisasi dini). Foto jantung normal atau membesar Tamponade Pada fase awal terjadi peninggian tekanan vena jugularis dengan cekungan x prominen dan hilangnya cekungan y (juga terlihat pada kateter vena sentral). Pada
70 fase selanjutnya timbul tanda Kusmaull (peninggian tekanan vena jugularis pada saat inspirasi), pulsus paradoksus (penurunan tekanan darah > mmhg pada inspirasi, terlihat pada arterial line atau tensimeter). Penurunan tekanan darah. Umumnya tamponade disertai: pekak hati yang meluas, bunyi jantung melemah, friction rub, takikardia.foto toraks menunjukkan: paru normal kecuali bila sebabnya kelainan paru seperti tumor Jantung membesar membentuk kendi (bila cairan > 250 ml) EKG low voltage, elektrikal ahemans (gelombang QRS saja, atau P, QRS dan T) Ekokardiografi ; efusi perikard moderat sampai berat, swinging heart dengan kompresi diastolik vena kava inferior, atrium kanan dan ventrikel kanan Kateterisasi; peninggian tekanan atrium kanan dengan gelombang x prominen serta gelombang y menurun atau menghilang. Pulsus paradoksus dan ekualisasi tekanan diastolik di ke-4 ruang jantung (atrium kanan, ventrikel kanan, ventrikel kiri dan PCW) Perikarditis Konstriktif Kelelahan, denyut jantung cepat, dan bengkak. Pemeriksaan fisik menunjukkan tanda gagal jantung seperti peningkatan tekanan vena jugularis dengan cekungan x dan y yang prominen, hepatomegali, asites dan edema Pulsus paradoksus (pada bentuk subakut) End diastolic sound {knock) (lebih sering pada kronik) Tanda Kusmaull (peninggian tekanan vena jugularis pada inspirasi) terutama pada yang kronik. Foto toraks; kalsifikasi perikard, jantung bisa membesar atau normal. Echo CT Scan dan MRI bisa mengkonfirmasi foto toraks. Bila CT Scan/MRI 60 Kardiologi normal maka diagnosis perikarditis konstriktif hampir pasti sudah bisa disingkirkan. Kateterisasi menunjukkan perbedaan tekanan atrium kanan, diastolik ventrikel kanan, ventrikel kiri, dan rata-rata PCW < 5 mmhg. Gambaran dip dan platen pada tekanan ventrikel. DIAGNOSIS BANDING Perikarditis akut: infark jantung akut, emboli paru, pleuropneumonia, diseksi aorta, akut abdomen Eflisi pcrikard/tamponade: kardiomiopati dilatasi atau gagal jantung, emboli paru, Perikarditis konsirikiiva: kardiomiopati restriktif PEMERIKSAANi PE NU NJANG EKG, foto toraks, ekokardiografi (terutama bila tersangka pericardial efusion), Kateterisasi, CT Scan, MRI TERAPI Perikarditis Akut Pasien hams dirawat inap dan istirahat baring untuk memastikan diagnosis dan diagnosis banding serta melihat kemungkinan terjadinya tamponade Simptomatik dengan aspirin 650 mg/4 jam atau GAINS indometasin mg/6 jam. Dapat ditambahkan morfin 2-5 mg/6jam atau petidin mg/4jam, hindarkan
71 steroid karena sering menyebabkan ketergantungan. Bila tidak membaik dalam 72 jam, maka prednison mg/hari dapat dipertimbangkan selama 5-7 hari dan kemudian tapering off. Cari etiologi/kausal Efusi Perikard Sama dengan perikarditis akut, disertai pungsi perikard untuk diagnostik mponade Jantung Perikardiosentesis perkutan Bila belum bisa dilakukan perikardiosentesis perkutan, infus normal salin 500 ml dalam menit disertai dobutamin 2-10 ug/kgbb/menit atau isoproterenol 2-20 ug/menit Kalau perlu membuat j endela perikardial dengan: a. Dilatasi balon melalui perikardiostomi j arum perkutan b, Pembedahan (dengan mortalitas sekitar 15%) untuk membuat j endela perikardial dapat dilakukan bila : tidak ada cairan yang keluar saat perikardiosentesis, tidak membaik dengan perikardiosentesis, kasus trauma Pembedahan yang dapat dilakukan : 1. Bedah sub-xyphoidperikardiostomi 2. Reseksi perikard lokal dengan bantuan video 3. Reseksi perikard anterolateral j antung Pengobatan kausal; bila sebabnya antikoagulan, harus dihentikan; antibiotik, antituberkulosis, atau steroid tergantung etiologi, kemoterapi intraperikard bila etiologinya tumor. Panduan Pelayanan Medik PAPDI Perikarditis Konstrikitiva Bila ringan diberikan diuretika atau dapat dicoba GAINS Bila progresif, dapat dilakukan perikardiektomi 61 KOMPLIKASI Perikarditis akut: chronic relapsing pericarditis, efusi perikard, tamponade, perikarditis konstriktiva Efusi perikard/ tamponade: henti jantung, aritmia : fibrilasi atrial atau flutter, perikarditis konstriktiva. PROGNOSIS Tergantung beratnya gejala dan komplikasi yang terjadi WEWENANG RS pendidikan : Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam dengan konsultasi kepada dokter konsulen Penyakit Dalam RS non pendidikan : Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan : Departemen Ilmu Penyakit Dalam - Divisi Kardiologi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT
72 RS pendidikan; ICCU / medical High Care, Departemen Bedah RS non pendidikan : ICCU / ICU, Bagian Bedah REFERENSI I. Ismail D, Panggabean MM. Perikarditis. In: Sjaifoellah N, Waspadji S, Rachman M, Lesmana LA, WldodoD, IsbagioH, etal, editors. Buku Ajar Ilmu Penyakit Dalam Jilid A edisi ketiga, Jakarta: Balai Penerbit FKUJ ;l996.p. IQ77-SL 2. Panggabean MM, Mansjoer H. Perikarditis, Dafam : Simadibrata M, Setiati S, Alwi I, Maryxwtoro. Gani RA. Maiisjoer A, editors, Pedoman Diagnosis dan Terapi di Bidang Ilmu Penyakit Dalam. Jakarta: Pusat Informasi dan Penerhitan Bagian Ilmu Penyakit Dalam FKUI;1999. p BINDROM KORONER AKUT Kardiologi PENGERTIAN Sindrom koroner akut suatu keadaan gawat darurat jantung dengan manifestasi klinis berupa perasaan tidak enak di dada atau gejala-gejala lain sebagai akibat iskemia miokard. Sindrom koroner akut mencakup : 1. Infark miokard akut dengan elevasi segmen ST 2. Infark miokard akut tanpa elevasi segmen ST 3. Angina pektoris tak stabil {unstable angina pectoris) DIAGNOSIS Anamnesis Nyeri dada tipikal (angina) berupa nyeri dada substernal, retrostemal, dan prekordial. Nyeri seperti ditekan, ditindih benda berat, rasa terbakar, seperti ditusuk, rasa diperas dan dipelintir. Nyeri menjalar ke leher, lengan kiri, mandibula, gigi, punggung/ interskapula, dan dapat juga ke lengan kanan. Nyeri membaik atau hilang dengan istirahat atau obatnitrat, atau tidak. Nyeri dicetuskan oleh latihan fisik, stres emosi, udara dingin, dan sesudah makan. Dapat disertai gejala mual, muntah, sulit bemapas, keringat dingin, dan lemas. lektrokardiogram Angina pektoris tidak stabil : depresi segmen ST dengan atau tanpa inversi gelombang T, kadang-kadang elevasi segmen ST sewaktu ada nyeri, tidak
73 dijumpai gelombang Q Infark miokard ST elevasi: hiperakut T, elevasi segmen ST, gelombang Q inversi gelombang T Infark miokard non ST elevasi: depresi segmen ST, inversi gelombang T dalam. Petanda Biokimia CK, CKMB, Troponin-T, dll Enzim meningkat minimal 2 kali nilai batas atas normal DIAGNOSIS BANDING Angina pektoris tak stabil: infark miokard akut Infark miokard akut: diseksi aorta, perikarditis akut, emboli paru akut, penyakit dinding dada, Sindrom Tietze, gangguan gastrointestinal seperti: hiatus hernia dan refluks esofagitis, spasme atau ruptur esofagus, kolesistitis akut, tukak lambung, dan pankreatitis akut. PEMERIKSAAN penunjang EKG Foto rontgen dada Petanda biokimia: darah rutin, CK, CKMB, Troponin T, dll Profil lipid, gula darah, ureum kreatinin Ekokardiografi Panduan Pelayanan Medik PAPDI 63 Tes Treadmill (untuk stratifikasi setelah infark miokard) Angiografi koroner TERAPI Tirah baring di ruang rawat intensif jantung (ICCU) Pasang infiis intravena dengan N a d 0,9% atau dekstrosa 5% Oksigenisasi dimulai dengan 2 liter /menit 2-3 jam, dilanjutkan bila sarurasi oksigen arteri rendah (< 90%) Diet: puasa sampai bebas nyeri, kemudian diet cair. Selanjutnya diet jantung. Pasang monitor EKG secara kontinu Atasi nyeri dengan Nitrat sublingual/transdermal/nitrogliserin intravena titrasi (kontraindikasi bila TD sistolik < 90 mmhg), bradikardia (< 50 kali/menit), takikardia. atau Morfm 2,5 mg (2-4 mg)intravena, dapat diulang tiap 5 menit sampai dosis total 20 mg atau petidin mg intravena atau tramadol mg intravena. Antitrombotik Aspirin ( mg), bila alergi atau intoleransi/ tidak responsif diganti dengan tiklopidin atau klopidogrel. Trombolitik dengan streptokinase 1,5 jutalj dalam 1 jam atau aktivator plasmino gen jaringan (t-pa) bolus 15 mg, dilanjutkan dengan 0,75 mg/kgbb (maksimal 50 mg) dalam jam pertama dan 0,5 mg/kgbb (maksimal 35 mg) dalam 60 menit jika elevasi segmen ST > 0,1 mv pada dua atau lebih sadapan ekstremitas berdampingan atau > 0,2 mv pada dua atau lebih sadapan prekordial berdampingan, waktu mulai nyeri
74 dada sampai terapi < 12 jam, usia < 75 tahun. Blok cabang (BBB) dan anamnesis dicurigai infark miokard akut. Anti koagula n Heparin dir eko me nda sika n untuk pasien yang menjalani revaskularisasi perkutan atau bedah, pasien dengan risiko tinggi terjadi emboli sistemik seperti infark miokard anterior atau luas, fibrilasi atrial, riwayat emboli, atau diketahui ada trombus ventrikel kiri yang tidak ada kontraindikasi heparin. Heparin diberikan dengan target aptt 1,5-2 kali kontrol.pada angina pektoris tak stabil heparin 5000 unit bolus intravena, dilanjutkan dengan drip 1000 unit/jam sampai angina terkontrol dengan menyesuaikan aptt 1,5-2 kali nilai kontrol Pada infark miokard akut yang ST elevasi > 12 jam diberikan heparin bolus intravena 5000 unit dilanjutkan dengan inflis selama rata-rata 5 hari dengan menyesuaikan aptt 1,5-2 kali nilai kontrol Pada infark miokard anterior transmural luas antikoagulan diberikan sampai saat pulang rawat. Pada penderita dengan trombus ventrikular atau dengan diskinesi yang luas di daerah apeks ventrikel kiri antikoagulan oral diberikan secara tumpang tindih dengan heparin sejak beberapa hari sebelum heparin dihentikan. Antikoagulan oral diberikan sekurang-kurangnya 3 bulan dengan menyesuaikan nilai INR (2-3) 64 Kardiologi Atasi rasa takut atau cemas Diazepam 3 X 2-5 mg oral atau IV Pelunak tinja laktulosa (laksadin) 2 X 15 ml Penyekat Beta diberikan bila tidak ada kontraindikasi * Penghambat ACE diberikan bila keadaan menizinkan terutama pada infark miokard akut yang luas, atau anterior, gagal jantung tanpa hipotensi, riwayat infark miokard Antagonis kalsium : verapamil untuk infark miokard non ST elevasi atau angina pektoris tak stabil bila nyeri tidak teratasi Atasi komplikasi: 1. Fibrilasi atrium Kardio versi elektrik untuk pasien dengan gangguan hemodinamik berat atau iskemia intraktabel Digitalisasi cepat Penyekat Beta Diltiazem atau verapamil bila penyekat beta dikontraindikasikan Heparinisasi 2. Fibrilasi ventrikel DC Shock unsynchronized dengan energi awal 200 J, jika tak berhasil harus diberikan 5/20cA:kedua J dan jika perlu //ocketiga 360 J. 3. Takikardia ventrikel VT polimorfik menetap (> 30 detik) atau menyebabkan gangguan hemodinamik : DC Shock unsynchronized dengan energi awal 200 J, jika gagal harus diberikan shock kedua J dan jika perlu shockkqiigdi 360 J
75 VT monomorfik yang menetap diikuti anina, edema paru atau hiptensi harus diterapi dengan DC shock synchronized energi awal 100 J. Energi dapat ditingkatkan jika dosis awal gagal. VT monomorfik yang tidak disertai angina, edema paru atau hipotensi dapat diberikan: Lidokain bolus 1-15 mg/kg BB. Bolus tambahan 0,5-0,75 mg/kg BB tiap 5-10 menit sampai dosis loading total maksunal 3 mg/kgbb. Kemudian loading dilanjutkan dengan infiis 2-4 mg/menit (30-50 ug/kgbb/menit); atau Disopiramid: bolus 1-2 mg.kgbb dalam 5-10 menit dilanjutkan dosis pemeliharaan 1 mg/kg BB/jam; atau Amiodaron 150 mg infus selama menit atau 5 ml/kgbb20-60 menit dilanjutkan infus tetap 1 mg/menit selama 6 jam dan kemudian infus pemeliha raan 0,5 mg/menit; atau Kardioversi Q\QkXn](. synchronized dimulai dosis 50 J (anestesi sebelumnya) 4. Bradiaritmia dan blok Bradikardia sinus simtomatik (frekuensi jantung < 50 kali/menit disertai hipotensi, iskemia aritmia ventrikel escape) Asistol ventrikel Blok AV simtomatik terjad pada tingkat nodus AV (derajat dua tipe 1 atau derajat tiga dengan ritme escape kompleks sempit) Terapi dengan sulfas atropin 0,5-2 mg. Isoproterenol 0,5-4 ug/menit bila atropin gagal, sementara menunggu pacu jantung sementara Panduan Pelayanan Medik PAPDI Gagal jantung akut, edema paru, syok kardiogenik diterapi sesuai standar pelayanan medis mengenai kasus ini 6. Perikarditis Aspirin ( mg/hari) Indometasin, Ibuprofen Kortikosteroid 7. Komplikasi mekanik Ruptur muskulus papilaris, ruptur septum ventrikel, ruptur dinding ventrikel ditatalaksana operasi. KOMPLIKASI 1. Angina pektoris tak stabil : payah jantung, syok kardiogenik, aritmia, infark miokard akut 2. Infark miokard akut (dengan atau tanpa ST elevasi) : gagal jantung, syok kardiogenik, ruptur korda, ruptur septum, ruptur dinding bebas, aritmia gangguan hantaran, aritmia gangguan pembentukan rangsang, perikarditis, sindrom dresler, emboli paru. PROGNOSIS Tergantung daerah jantung yang terkena, beratnya gejala, ada tidaknya komplikasi WEWE NANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI
76 RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Kardiologi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan: ICCU / medical High Care RS non pendidikan: ICCU / ICU REFERENSI 1. Harun S, Mansjoer H. Diagnosis dan Penatalaksanaan Sindrom Koroner Akut. In: Bawazier LA, Ali 1, SyamAF, Gustaviani R, Mansjoer A, editors. Presiding Simposium Pendekatan Holistik Penyakit Kardiovaskular. Jakarta. Pusat Informasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUf; p Harun S, Aiwi I, Rasyidi K. Infark Miokard Akut. In: Simadibrata M. Setiati S, Alwi I, Maryantoro, Gani RA, Mansjoer A, editors. Pedoman Diagnosis dan Terapi di Bidang Ilmu Penyakit Dalam. Jakarta: Pusat Informasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUI:1999.p Santoso T Tatalaksana Infark MiokardAkut. In: Subekti I, LydiaA, Rumende CM, Syan AF, Mansjoer A, Suprohaita, editors. Prosiding Simpsosium Penatalaksanaan Kedaruratan di Bidang Penyakit Dalam. Jakarta: Pusat Informasi dan Penerbitan Ilmu Bagian Ilmu Penyakit Dalam FKUI; 2000.p Kdiologi RENJATAN KARDIOGENIK PENGERTIAN Renjatan kardiogenik adalah kegagalan sirkulasi akut karena ketidakmampuan daya pompa jantung DIAGNOSIS Trias renjatan: tekanan darah < 90 mmhg, takikardia, dan oliguria Pemeriksaan fisik 1. Tanda-tanda gagal jantung 2. Kemungkinan: komplikasi infark miokard akut seperti ruptur septum interventrikel atau muskulus papilaris. Infark ventrikel kanan pada infark inferior dimana denyut jantung rendah karena blok AV, tanda gagal jantung kanan dengan paru yang tidak kongestif.murmur : regurgitasi akut aorta, mitral, stenosis aorta berat, atau trombosis katup prostetik Elektrokardiografl 1. Tanda iskemia, infark, hipertrofi, low voltage 2. Aritmia: AVblok, bradiaritmia, takiaritmia Foto toraks opsifikasi hilus dan bagian basal paru, kemudian makin ke arah apeks paru. Kadangkadang efusi pleura Ekokardiografi Kontraktilitas ventrikel kiri atau ventrikel kanan yang buruk, dilatasi ventrikel kiri
77 atau atrium kiri atau arteri pulmonalis, Regurgitasi katup, Miksoma atrium, Efusi perikard dengan tamponade, Kardiomiopati hipertrofik, Perikarditis konstriktiva DIAGNOSIS BANDING Syok hipovolemik Syok obstruktif (emboli paru, tension pneumotoraks) Syok distributif (syok anafilaksis, sepsis, toksik, overdosis obat Infark j antung kanan PEMERIKSAAN PENUNJANG Darah rutin, ureum, kreatinin, AGD, elektrolit, foto toraks, EKQ Enzim jantung (CK- CKMB, Troponin T), Angiografi koroner TERAPI 1. Posisi Vi duduk bila ada edema paru kecuali hipotensi berat 2. Oksigen (40-50%) sampai 8 liter/menit bila perlu dengan masker. Jika memburuk: pasien makin sesak, takipnu, ronki bertambah, Pa02 tidak bisa dipertahankan > 60 mmhg dangan konsentrasi dan aliran tinggi, retensi CO, hipoventilasi, Panduan Pelayanan Medik PAPDI 67 atau tidak mampu mengurangi cairan edema secara adekuat: dilakukan intubasi endotrakeal, suction dan ventilator 3. Infus emergensi 4. Bila ada tension pneumotoraks segera diidentifikasi dan ditatalaksana imtuk dekompresi dengan chest tube torakotomi 5. Atasi segera aritmia dengan obat atau DC 6. Jika ada defisit volume yang ikut berperan berikan normal salin ml kecuali ada edema paru akut. Jika terapi cairan gagal pasang kateter Swan Ganz. 7. EKG prekordial kanan untuk deteksi gagal jantung kanan bila ada infark akut inferior 8. Penilaian cukup tidaknya volume paling baik dengan kateter Swan Ganz untuk mendapatkan PAWR Jika pemberian cairan kontraindikasi atau tidak efektif berikan vasopressor untuk mempertahankan tekanan darah sistolik 1 GO mmghg. Dopamin dimulai dengan 5 ug/kgbb/menit dititrasi sampai tercapai target mempertahankan tekanan darah atau sampai 15 ug/kgbb/menit. Tambahkan norepinefrin bila tekanan darah < 80 mmghg dengan dosis 0,1-30 ug/kgbb/ menit. Jika tidak respons dengan dopamin dapat juga ditambahkan dobutamin dengan dosis titrasi 2,5-20 ug/kgbb/menit. Atau milrininon/amrinon 9. labp {Intra Aortic Ballon Pump) bila tidak responsif dengan terapi adekuat sambil menunggu tindakan intervensi bedah. 10, Jika tekanan darah sudah stabil dapat diberikan vasodilator untuk mengurangi afterload dan memperbaiki fiingsi pompa terutama berguna pada : hipertensi berat, edema paru, dekompensasi katup. Nitrolgliserin sublingual atau intravena. 11. Nitrogliserin peroral 0,4-0,6 mg tiap 5-10 menit. Jika tekanan darah sistolik > 95 mmhg bisa diberikan nitrogliserin intravena mulai dosis 3-5 ug/kgbb. Jika tidak memberi hasil memuaskan maka dapat diberikan nitroprusid. Nitroprusid IV dimulai dosis 0,1 ug/kgbb/ menit bila tidak memberi respons dengan nitrat, dosis dinaikkan sampai didapatkan perbaikan klinis atau sampai tekanan darah sistolik mmhg pada pasien yang tadinya mempunyai tekanan darah normal atau selama dapat dipertahankan perfusi yang adekuat ke organ-organ vital.
78 12. Bila perlu: Diberikan Dopamin 2-5 ug/kgbb/menit atau dobutamin 2-10 ug/kgbb/ menit untuk menstabilkan hemodinamik. Dosis dapat ditingkatkan sesuai respons klinis 13. Trombolitik atau revaskularisasi pada pasien infark miokard 14. Intubasi dan ventilator pada pasien dengan hipoksia berat, asidosis atau tidak berhasil dengan terapi oksigen 15. Atasi aritmia atau gangguan konduksi 16. Operasi pada komplikasi akut infark jantung akut seperti regurgitasi, VSD dan ruptur dinding ventrikel atau korda tendinae KOMPLIKASI Gagal napas PROGNOSIS Tergantung penyebab, beratnya gejala dan respons terapi 68 Kardiologi WEWEN ANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan: ICCU / medical High Care, Departemen Bedah toraks / Jantung. RS non pendidikan: ICCU / ICU, Bagian Bedah, Anestesi REFERENSI 1. Panggabean MM, SuryadiprajaRM. GagalJantungAkut dan GagalJantungKronik. In: Simadibrata M, Setiati S, Alwi I, Maryantoro, Gani RA, Mansjoer A, editors. Pedoman Diagnosis dan Terapi di Bidang Ilmu Penyakit Dalam. Jakarta:Pusat Informasi dan Penerbiian Bagian Ilmu Penyakit Dalam FKUI ;I999. p Trisnohadi HB. Syok kardiogenik. In: Prosiding Simpsosium Penatalaksanaan Kedaruratan di Bidang Penyakit Dalam. Jakarta: Pusat Informasi dan Penerbitan Ilmu Bagian Ilmu Penyakit Dalam FKUI; 2000.p Harun S, Mansjoer H. Diagnosis dan Penatalaksanaan Sindrom Koroner Akut. In: Bawazier LA, Alwi I, SyamAF, Gustaviani R, Mansjoer A, editors. Prosiding Simposium Pendekatan Holistik Penyakit Kardiovaskular Jakarta:Pusat Informasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUI; p
79 Panduan Pelayanan Medik PAPDI 69 FIBRILASI VENTRIKULAR PENGERTIAN Fibrilasi ventrikular adalah kelainan irama jantung dengan tidak ditemukan depolarisasi ventrikel yang terorganisasi sehingga ventrikel tidak mampu berkontraksi sebagai suatu kesatuan dengan irama yang sangat kacau serta tidak terlihat gelombang P, QRS maupun T DIAGNOSIS EKG: kompleks QRS sudahberubah sama sekali, amplitudo R sudah mengecil sekali. PEMERIKSAAN PENUNJANG EKG 12 sandapan, rekaman EKG 24 jam, ekokardiografi, angiografi koroner TERAPI 1. DC shock dengan evaluasi dan shock sampai 3 kali j ika perlu dimulai dengan 200 Joule, kemudian Joule dan 360 Joule. 2. Resusitasi jantung paru selama tidak ada irama jantung yang efektif (pulsasi di pembuluh nadi besar tidak teraba). 3. Bila teratasi penatalaksanaan seperti takikardia ventrikular. KOMPLIKASI Emboli paru, emboli otak, henti jantung PROGNOSIS Tergantung penyebab, beratnya gejala dan respons terapi WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam
80 RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Kardiologi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan : ICCU / medical High Care RS non pendidikan: ICCU / ICU REFERENSI 1. Trisnohadi HB. Kelainan Gangguan Irama Jantung Yang Spesifik. In: Sjaifoellah N, Waspadji S, Rachman M, Lesmana LA, Widodo D, Isbagio H, et al, editors. Buku Ajar Ilmu Penyakit Dalam Jilidl, edisi ketiga. Jakarta: Balai Penerbit FKUI; p Kardiologi 2. Makmun LH. Gangguan Irama Jantung. In: Simadibrata M, Setiati S, Alwi I, Maryantoro, Gani RA, Mansjoer A, editors. Pedoman Diagnosis dan Terapi di Bidang Ilmu Penyakit Dalam. Jakarta: Pusat Informasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUI: p
81 Panduan Pelayanan Medik PAPDI 71 TAKIKARDIAVENTRIKULAR PENGERTIAN Takikardia ventrikular adalah kelainan irama jantung berupa tiga atau lebih kompleks yang berasal dari ventrikel secara berurutan dengan laj u lebih dari 100 per menit. DIAGNOSIS EKG: frekuensi kompleks QRS meningkat, kali/menit, kompleks QRS melebar, hubungan gelombang P dan kompleks QRS tidak tetap DIAGNOSIS BANDING Supraventrikular takikardia dengan konduksi aberans PEMERIKSAAN PE NUNJA NG EKG 12 sandapan, Rekaman EKG 24 jam, Ekokardiografi, Angiografi koroner, Pemeriksaan elektrofisiologi TERAPI Atasi penyakit dasar : bila iskemia maka dilakukan revaskularisasi koroner, bila pay ah jantung maka diatasi payah jantungnya Pada keadaan akut: Bila mengganggu hemodinamik: dilakukan DC shock Bila tidak mengganggu hemodinamik : dapat diberikan antiaritmia dan bila tidak berhasil dilakukan DC shock DC 5/;oc diberikan dan dievaluasi sampai 3 kali (200 Joule, Joule, 360 Joule atau bifasik ekuivalen) jika perlu. Antiaritmia yang diberikan: lidokain atau amiodaron. Lidokain diberikan mulai dengan bolus dosis 1 mg/kgbb (50-75 mg dilanjutkan dengan rumatan 2-4 mg/kgbb). Bila masih timbul bisa diulangi bolus 50mg/kgBB. Untuk amiodaron dapat diberikan 15 mg/kg BB bolus 1 jam dilanjutkan 5 mg/kg BB bolus /drip dalam 24 jam sampai dengan 1000 mg/24 jam.
82 Untuk jangka panjang Bila selama takikardia tidak terjadi gangguan hemodinamik maka dapat dilakukan tindakan ablasi kateter dari ventrikel kiri maupun ventrikel kanan. Hal ini terutama untuk ventrikular takikardia reentran cabang berkas. Bila selama takikardia terjadi gangguan hemodinamik perlu dilakukan tindakan konversi dengan defibrilator, kalau perlu pemasangan defibrilator jantung otomatik. KOMPLIKASI Emboli paru, emboli otak, kematian PROGNOSIS Tergantung penyebab, beratnya gejala dan respons terapi 72 Kardiologi WE WENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Kardiologi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan : ICCU / medical High Care RS non pendidikan: ICCU / ICU REFERENSI 1. Trisnohadi HB. Kelainan Gangguan Irama Jantung Yang Spesifik. In: Sjaifoellah N, Waspadji S, Rachman M, Lesmana LA, Widodo D, Isbagio H, et al, editors. Buku Ajar Ilmu Penyakit Dalam Jilid I, edisi ketiga. Jakarta: Balai Penerbit FKUI; p Makmun LH. Gangguan Irama Jantung. In: Simadibrata M, Setiati S, Alwi I, Maryantoro, Gani RA, MansjoerA, editors. Pedoman Diagnosis dan Terapi di Bidang Ilmu Penyakit Dalam. Jakarta: Pusat Informasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUI;1999.p
83 Panduan Pelayanan Medik PAPDI EKSTRASISTOL VENTRIKULAR 73 PENGERTIAN Ekstrasistol ventrikular adalah suatu kompleks ventrikel prematur timbul secara dini di salah satu ventrikel akibat cetusan dini dari suatxi fokus yang otomatis atau melalui mekanisme reentri. DIAGNOSIS P sinus biasanya terbenam dalam kompleks QRS, segmen ST atau gelombang T, kompleks QRS muncul lebih awal dari seharusnya, QRS melebar (> 0,12 detik), gambaran QRS wide and bizzare, segmen ST dan gelombang T berlawanan arah dengan kompleks QRS, bila karena mekanisme reentri maka interval antara kompleks QRS normal yang mendahuluinya dengan kompleks ekstrasistol ventrikel akan selalu sama. Bila berbeda maka asalnya dari fokus ventrikel yang berbeda Pemeriksaan Penunjang EKG 12 sandapan, rekaman EKG 24 jam, ekokardiografl, angiografi koroner TERAPI Tidak perlu diobatijikajarang, timbul padapasien tanpa/tidak dicurigai kelainan jantung organik. Perlu pengobatan bila terjadi pada keadaan iskemia miokard akut, bigemini, trigemini, atau multifokal, alvo ventrikel.. Koreksi gangguan elektrolit, gangguan keseimbangan asam basa, dan hipoksia Obat: xilokain intravena dengan dosis 1-2 mg/kgbb dilanjutkan infus 2-4 mg/ menit. Obat altematif; prokainamid, disopiramid, amiodaron, meksiletin. Bila pengobatan tidak perlu segera, obat-obat tersebut dapat diberikan secara oral, KOMPLIKASI VT/VF, kematian mendadak PROGNOSIS
84 Tergantung penyebab, beratnya gejala dan respons terap WEWENANG RS pendidikan; Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan; Departemen Ilmu Penyakit Dalam - Divisi Kardiologi RS non pendidikan; Bagian Ilmu Penyakit Dalam 74 Kdiobgi UNIT TERKAIT RS pendidikan: ICCU / medical High Care RS non pendidikan: ICCU / ICU REFERENSI Trisnohadi HB. Kelainan GangguanlramaJantung Yang Spesifik, In: SjaifoellahN, Waspadji S, Rachman M, Lesmana LA, Widodo D, Isbagio H, et al, editors. Buku Ajar llmu Penyakit Dalam JilidI, edisi ketiga. Jakarta: Balai Penerbit FKUI;1996. p
85 PULMONOLOGI HEMOPTISIS Pulmonologi PENGERTIAN Hemoptisis adalah ekspektorasi darah dari saluran napas. Darah bervariasi dari dahak disertai bercak/lapisan darah hingga batuk berisi darah saja. Batuk darah masif adalah batuk darah lebih dari 100 ml hingga lebih dari 600 ml darah dalam 24 jam. DIAGNOSIS Anamnesis - batuk, darah berwama merah segar, bercampur busa, - batuk sebelumnya, dahak (jumlah, bau, penampilan), demam, sesak, nyeri dada, riwayat penyakit paru, penurunan berat badan, anoreksia - penyakit komorbid, riwayat penyakit sebelumnya - kelainan perdarahan, penggunaan obat antikoagulan / obat yang dapat menginduksi trombositopenia - kebiasaan: merokok
86 Pemeriksaan fisik - orofaring, nasofaring: tidak ada sumber perdarahan. - paru : ronk basah atau kering, pleuralfriction rub, - jantung : tanda-tanda hipertensi pulmonal, mitral stenosis, gagal jantung Foto toraks : Menentukan lesi paru (lokal/difus), kardiak Laboratorium - DPL, LED, ureum, kreatinin, urin lengkap - Hemostasis (aptt): bila perlu - Sputum: pemeriksaan BTA langsung dan kultur, pewamaan Gram, kultur MOR Bronkoskopi: Menentukan lokasi sumber perdarahan dan diagnosis CT scan toraks: Menemukan bronkiektasis, malformasi AV Angiografi: Menemukan emboli paru, malformasi AV DIAGNOSIS BANDING Sumber trakeobronkial: - Neoplasma (karsinoma bronkogenik, tumor metastasis endobronkial, dll) - Bronkitis (akut dan kronik) Bronkiektasis - Bronkiolitiasis Trauma - Benda asing Sumber parenkim paru: - Tuberkulosis paru Pneumonia - Abses paru - Mycetoma {fungus hall) Sindrom Goodpasture Panduan Pelayanan Medik PAPDI 79 - Granulomatosis Wegener - Pneumonitis lupus - Sumber vaskular - Peningkatan tekanan vena pulmonal (stenosis mitral) - Emboli paru - MalformasiAV - Hematemesis - Perdarahan nasofaring - Koagulopati, pengobatan trombolitik/antikoagulan Pemeriksaan penunjang Foto toraks Laboratorium: - DPL, LED, ureum, kreatinin, urine lengkap - Hemostasis: bila perlu - Sputum: pemeriksaan BTA, pewamaan Gram, kultur MOR, Bronkoskopi: bila perlu CT Scan toraks: bila perlu
87 TERAPI Hemoptisis masif: Tujuan terapi adalah mempertahankan jalan napas, proteksi paru yang sehat, menghentikan perdarahan. Istirahat baring, kepala direndahkan tubuh miring ke sisi sakit Oksigen Infus, bila perlu transfusi darah Medikamentosa: - Antibiotika - Kodein tablet untuk supresi batuk - Koreksi koagulopati: Vitamin K intravena Bronkoskopi: diagnostik dan terapeutik topikal (bilas air es, instilasi epinefrin), Intubasi selektif pada bronkus paru yang tidak berdarah (bila perlu) Indikasi operasi pada pasien batuk darah masif: Batuk darah > 600 cc/24 jam, dan pada observasi tidak berhenti Batuk darah cc/24 jam, Hb < 10 g/dl, dan pada observasi tidak berhenti Batuk darah cc/24jam,Hb> 10 g/dl, dan pada observasi 48 jam tidak berhenti Hemoptisis non-masif: Tujuan terapi adalah mengendalikan penyakit dasar. Terapi konservatif sesuai penyakit dasar KOMPLIKASI Asfiksia, atelektasis, anemia 80 Puhnonobgi PROGNOSIS Tergantung pada penyebabnya. WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Pulmonologi RS non pendidikan: Bagian Ilmu Penyakit Dalam,Paru UNIT TERKAIT RS pendidikan: Departemen Bedah / Toraks, Radiologi, Patologi Klinik RS non pendidikan: Bagian Bedah, Patologi Klinik, Paru REFERENSI 1. Uyainah A. Hemoptisis. In: Simadibrata M, Setiati S, Alwi I, Maryantoro, Gani RA, Mansjoer A, editors. Pedoman Diagnosis dan Terapl di Bidang Ilmu Penyakit Dalam. Jakarta: Pusat Informasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUI;1999.p.
88 Approach to the Patient. In: Fishman AP, Elias JA, Fishman JA, Grippi MA, Kaiser LR, Senior RM, editors. Fishman s Manual of Pulmonary Diseases and Disorders. 3" ed. New York: McGraw-Hill; 2002.p Weinberger SE, Braunwald E. Cough and Hemoptysis. In: Braunwald E, Fauci AS, Kasper DL, Hauser SL, Longo DL, Jameson JL. Harrison j Principles of Internal Medicine.15' ed. New York: McGraw-Hill; 2001.p Panduan Pelayanan Medik PAPDI EFUSI PLEURA 81 PENGERTIAN Eflisi pleura adalah adanya cairan di rongga pleura > 15 ml, akibat ketidakseimbangan gaya Starling, abnormalitas stniktur endotel dan mesotel, drainase limfatik terganggu, dan abnormalitas site of entry (defek diafragma) Tipe efusi pleura 1. Efusi transudatif: cairan pleura bersifat transudat (kandungan konsentrasi protein atau molekul besar lain rendah). Efusi transudatif teijadi karena perubahan faktor sistemik yang mempengaruhi pembentukan dan absorpsi cairan pleura. Penyebab; gagal j antung kongestif, sindrom nefrotik, sirosis hati, sindrom Meigs, hidronefrosis, dialisis peritoneal, efusi pleura maligna / paramaligna: karena atelektasis pada obstruksi bronkial,
89 atau stadium awal obstruksi limfatik, 2 Efusi eksudatif: cairan pleura bersifat eksudat (konsentrasi protein lebih tinggi dari transudat). Efusi eksudatif terjadi karena perubahan faktor lokal yang mempengaruhi pembentukan dan absorpsi cairan pleura. Penyebab Tuberkulosis Efusi parapneumonia; eflisi pada pneumonia Keganasan; metastasis (karsinoma paru, kanker mammae, limfoma, ovarium, dll), mesothelioma Emboli paru Penyakit abdomen: penyakit pankreas, abses intraabdominal, hernia diafragmatika, Penyakit kolagen (LES, dll) Trauma Chylothorax Uremia Radiasi Sindrom Dressier PascaCABG Penyakit pleura diinduksi obat: amiodarone, bromocriptine, Penyakit perikardium Chylothoraks: timbul bila terjadi disrupsi ductus thoracicus dan akumulasi chylus di rongga pleura keadaan ini disebabkan trauma, atau tumor mediastinum. Hemothoraks: cairan pleura mengandung darah, dan Ht cairan pleura > 50 % Ht darah tepi keadaan ini disebabkan trauma atau ruptur pembuluh darah atau tumor. 82 PulinonolDgi Efusi pleura maligna: dapat ditemukan sel-sel ganas yang terbawa pada cairan pleura atau ditemukan pada jaringan pleura saat biopsi pleura Efusi paramaligna: eflisi yang disebabkan keganasan, tetapi sel-sel neoplasma tidak dapat ditemukan pada cairan pleura atau jaringan pleura. Efusi paramaligna dapat berupa cairan transudat. DIAGNOSIS Anamnesis: Nyeri, Sesak, Demam Pemeriksaan flsik Restriksi ipsilateral pada pergerakan dinding dada- Bila > 300 ml cairan: Bagian bawah / daerah cairan : perkusi : redup fremitus taktil dan fokal : menghilang suara napas : melemah s.d. menghilang,fremitus (saat awal) trakea : terdorong ke kontralateral Di atas dari cairan ; penekanan paru/konsolidasi
90 Foto torak PA: sudut kostofrenikus tumpul (bila > 500 ml cairan)* Lateral: sudut kostofrenikus tumpul (> 200 ml cairan)- PA / Lateral: gambaran perselubungan homogen menutupi struktur paru bawah, biasanya relatif radioopak, permukaan atas cekung USG: menentukan adanya dan lokasi cairan di rongga pleura, membimbing aspirasi eflisi terlokulasi (terutama bila ketebalan efusi < 10 mm atau terlokulasi), CT scan (bila perlu): menunjukkan efusi yang belum terdeteksi dengan radiologi konvensional, memperlihatkan parenkim paru, identifikasi penebalan pleura dan kalsifikasi karena paparan asbestos, membedakan abses paru perifer dengan empy ema terlokulasi. Pungsi pleura (torakosentesis) dan analisis cairan pleura: melihat komposisi cairan pleura dan membandingkan komposisi cairan pleura dengan darah. Dinilai secara: Makroskopis: Transudat = jemih, sedikit kekuningan Eksiidat = wama lebih gelap, keruh, Empiema = opak, kental Eflisi kaya kolesterol = berkilau seperti satin Efusi chylous = seperti susu Mikroskopis: Sel leukosit < 1.000/mm3 : transudat Sel leukosit meningkat, predominasi limfosit matur: neoplasma, limfoma, TBC Sel leukosit predominasi PMN: pneumonia, pankreatitis Panduan Pelayanan Medik PAPDI 83 Kimiawi Protein LDH Cairan disebut eksudat bila memenuhi salah satu dari 3 kriteria: - Rasio kadar protein total cairan pleura / serum > 0,5" - Rasio kadar LDH cairan pleura / serum > 0,6 - Kadar LDH > 200 lu atau > 2/3 batas atas nilai normal serum Jika eflisi pleura eksudat, selanjutnya diperiksakan: - Kadar glukosa Kadar amilase - PH - Hitungjenis Kadar lipid: trigliserida - Pemeriksaan mikrobiologi dan sitologi. - Amilase - Tes bakteriologi: pewamaan Gram, kultur MOR, pemeriksaan BTA - langsung dan kultur BTA Sitologi
91 DIAGNOSIS BANDING Transudat, eksudat, chylothorax, empiema (lihat di atas) PEMERIKSAAN PE NUNJA NG Foto toraks PA, lateral dan lateral dekubitus, Analisis cairan pleura Pemeriksaan cairan pleura; BTA langsung, kultur BTA, kultur mikroorganisme + resistensi Sitologi cairan pleura (dengan atau tanpa cytospin) USG toraks CT scan TERAPI Efusi karena gagal jantung Diuretik. Torakosentesis diagnostik bila: - Efusi menetap dengan terapi diuretik - Efusi unilateral Efusi bilateral, ketinggian cairan berbeda bermakna - Efusi + febris - Efusi + nyeri dada pleuritik Efusi Parapneumonia/ Empiema Torakosentesis +Antibiotika± drainase (lihat lampiran algoritme). Efusi pleura liarena pleuritis Tuberkulosis Obat anti Tuberkulosis (minimal 9 bulan) + kortikosteroid dosis 0,75-1 mg/kgbb/ hari selama 2-3 minggu, setelah ada respons diturunkan bertahap + torakosentesis terapeutik, bila sesak atau efusi > tinggi dari sela iga III 84 Pubnonologi Efusi pleura keganasan* Drainase dengan chest tube + pleurodesis kimiawi. Kandidat yang baik untuk pleurodesis ialah: - Terjadi rekurens yang cepat - Angka harapan hidup: minimal beberapa bulan - Pasien tidak debilitasi - Cairan pleura dengan ph > 7,30- Altematif pasien yang tidak dapat dilakukan pleurodesis ialahpleuroperitoneal shunt. Terapi kanker paru (lihat PPM kanker paru). - Kemoterapi sistemik pada limfoma, kanker mammae dan karsinoma paru small cell - Radioterapi pada limfoma dan chylothorax limfomatous dengan keterlibatan KGB mediastinum. Pasien dengan lama harapan hidup pendek atau keadaan buruk: torakosentesis terapeutik periodik. Chylothoraks Chest tube/thoracostomy sementara, selanjutnya dipasang pleuroperitoneal shunt
92 Hemotoraks Chest tube/thoracostomy, Bila perdarahan > 200 ml/jam, pertimbangkan torakotomi Efusi karena penyebab lain: Atasi penyakit primer KOMPLIKASI Efusi pleura berulang, efusi pleura terlokalisir, empiema, gagal napas PROGNOSIS Dubia: tergantung penyebab, dan penyakit komorbid. Prognosis buruk pada efusi pleura maligna. WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Pulmonologi RS non pendidikan: Bagian Ilmu Penyakit Dalam, Paru UNIT TERKAIT RS Pendidikan: Departemen Bedah / Toraks, Radiologi / Radiodiagnostik, Patologi Klinik, mikrobiologi klinik, Patologi Anatomi RS non pendidikan ; Bagian Bedah, Patologi Klinik, Paru, Radiologi, Patologi Anatomi, Mikrobiologi klinik Panduan Pelayanan Medik PAPDI 85 REFERENSI 1. Uyainah A. Efusi Pleura. In: Simadibraia M, Setiati S, Alwi 1, Maryantoro, Gani RA, Mansjoer A, editors. Pedoman Diagnosis dan Terapi di Bidang Ilmu Penyakit Dalam. Jakarta: Pusat Informasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUl, 1999: Rosenbluth DB. Pleural Effusions: Nonmalignant and Malignant. In: FishmanAP, Elias JA, Fishman JA, Grippi MA, Kaiser LR, Senior RM, editors. Fishman j Manual of Pulmonary Diseases and Disorders. 3" ed. New York: McGraw-Hill, 2002: Light RW. Disorders of the Pleura, Mediastinum, and Diaphragm. In: Braunwald E, Fauci AS, Kasper DL, Hauser SL, Longo DL, Jameson JL. Harrison 5 Principles of Internal Medicine.15' ed. New York: McGraw-Hill, 2001:
93 86 PNEUMOTORAKS Pulmonologi PENGERTIAN Pneumotoraks adalah akumulasi udara di rongga pleura disertai kolaps paru. Pneumotoraks spontan : terjadi tanpa trauma atau penyebab jelas: Pneumotoraks spontan primer: Pada orang sehat. Faktor risiko; merokok. Penyebab : umumnya ruptur bleb subpleural atau bullae. Pneumotoraks spontan sekunder: pada penderita PPOK, tuberkulosis paru, asma, cysticfibrosis pneumonia Pneumocystis carinii, dll. Pneumotoraks traumatik adalah pneumotoraks yang didahului trauma, termasuk : biopsi transtorakal, ventilasi mekanik, pemasangan kateter vena sentral, torakosentesis, biopsi transbronkhial, dll. Menurut jenis flstulanya, dibagi atas: 1. Pneumotoraks ventil 2. Pneumotoraks terbuka 3. Pneumotoraks tertutup
94 DIAGNOSIS Gejala: nyeri dada, akut, terlokalisir, dispnea (pada pneumotoraks ventil: tiba-tiba, makin hebat), batuk, hemoptisis Pemeriksaan Fisik: Takipneu, Sisi terkena (ipsilateral): - Statis: lebihmenonjol - Dinamis: pergerakan berkurang/tertinggal - Fremitus: menghilang - Perkusi: hipersonor - Auskultasi: suara napas melemah - menghilang Tanda pneumotoraks tension: - Keadaan umum sakit berat - Denyut jantung > 140 x/m - Hipotensi - Takipneu, pemapasan berat - Sianosis - Diaforesis - Deviasi trakea ke sisi kontralateral - Distensi vena leher Foto toraks: Tepi luar pleura viseral terpisah dari pleura parietal oleh ruangan lusen PA tegak pneumotoraks kecil: tampak ruangan antara paru dan dinding dada pada apeks, Panduan Pelayanan Medik PAPDI 87 Bila perlu foto saat ekspirasi: mediastinal shift, depresi diafragma, ekspansi rib cage CT Scan: membedakan pneumotoraks terlokulasi dari kista atau bullae AGD : hipoksemia, mungkin disertai hipokarbia (karena hiperventilasi) atau hiperkarbia. DIAGNOSIS BANDING Penyakit tromboemboli paru, pneumonia, infark miokardium, PPOK eksaserbasi akut, eflisi pleura, kanker paru PEMERIKSAAN PE NUNJA NG Foto toraks CT scan toraks Analisis gas darah : bila diperlukan TERAPI Pneumotoraks unilateral kecil ( < 20 %) dan asimtomatik: observasi, foto toraks serial. Aspirasi: anestesi lokal di sela iga II anterior (garis midklavikula) aspirasi dengan kateter 16F atau 18F, hingga tidak ada gas lagi keluar. Jika tidak resolusi dengan aspirasi atau volume udara besar: konsul Bagian Bedah/Subbagian Bedah Toraks untuk pertimbangan pemasangan
95 thoracostomy tube. Tube disambungkan ke water sealed chamber dapat disertai suction untuk 24 jam pertama atau selama masih ada kebocoran udara. Setelah 24 jam tidak terjadi pneumotoraks lagi: tube dapat dicabut. Jika pneumotoraks rekurens: - Pleurodesis kimiawi dengan zat iritan terhadap pleura, atau: - Konsul Bagian Bedah / Subbagian Bedah Toraks untuk pertimbangan: - Pleurodesis mekanik (abrasi permukaan pleura parietal atau stripping pleura parietal), atau Torakoskopi, atau Open thoracotomy. Indikasi: - Kebocoran udara memanj ang, - Reekspansi paru tidak sempuma - Bullae besar - Risiko pekeij aan Indikasi relatif: - Pneumotoraks tension - Hemopneumotoraks - Bilateral pneumotoraks - Rekurens ipsilateral / kontralateral KOMPLIKASI Gagal napas, pneumotoraks tension, hemopneumotoraks, infeksi/piopneumotoraks, penebalan pleura, atelektasis, pneumotoraks rekurens, emfisema mediastinum, edema paru reekspansi 88 PulinonolDgi PROGNOSIS Dubia: tergantung tipe penyakit dasar, faktor pemberat/ komorbid. WEWE NANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan; Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Pulmonologi RS non pendidikan: Bagian Ilmu Penyakit Dalam, Paru UNIT TERKAIT RS Pendidikan: Departemen Bedah / Toraks, Radiologi / Radiodiagnostik RS non pendidikan: Bagian Bedah, Paru, Radiologi REFERENSI L Bahar A. Pneumothoraks. In Simadibrata M, Setiati S, Alwi I, Maryantoro, Gani RA, Mansjoer A, editors. Pedoman Diagnosis dan Terapi di Bidang Ilmu Penyakit Dalam. Jakarta: PusatInformasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUI;1999.p.22l Rosenbluth DB. Pneumothorax. In Fishman AP. Elias J A, Fishman J A, Grippi MA, Kai ser LR, Senior RM, editors. Fishman's Manual ofpulmonary Diseases anddisorders. 3" ed. New York: McGraw-Hill: 2002.p. 507.
96 3. Light RW. Disorders of the Pleura, Mediastinum, and Diaphragm. In Braunwald E, Fauci AS, Kasper DL, Hauser SL, Longo DL, Jameson JL. Harrison's Principles of Internal Medicine. IS"" ed. New York: McGraw-Hill; 2001.p Panduan Pelayanan Medik PAPDI 89 PNEUMONIA DIDAPAT Dl MASYARAKAT PENGERTIAN Pneumonia adalah Inflamasi parenkim paru yang disebabkan mikroorganisme selain Mikobakterium tuberkulosis. Pneumonia Didapat Di Masyarakat {Community-acquiredPneumonia, CAP) Pneumonia pada individu yang menjadi sakit di luar rumah sakit, atau dalam 48 jam sejak masuk rumah sakit infeksi akut pada parenkim paru yang berhubungan dengan setidaknya beberapa gejala infeksi akut, disertai adanya gambaran inflltrat akut pada radiologi toraks atau temuan auskultasi yang sesuai dengan pneumonia (perubahan suara napas dan atau ronkhi setempat) pada orang yang tidak dirawat di rumah sakit atau tidak berada pada fasilitas perawatan jangka panjang selama > 14 hari sebelum timbulnya gejala (IDSA 2000) Etioiogi penyebab Grup I: rawat jalan, tanpa penyakit kardiopulmonal, tanpa faktor modifikasi Streptococcus pneumoniae Mycoplasma pneumoniae
97 Chlamydia pneumoniae (tunggal atau infeksi campuran) Hemophilus influenzae Respiratory viruses Lain: Legionella spp., Mycobacterium tuberculosis, fungi endemik Grup 11: rawat jalan, dengan penyakit kardiopulmonal, dan / atau faktor modifikasi Streptococcus pneumoniae (termasuk DRSP ) Mycoplasma pneumoniae Chlamydia pneumoniae Infeksi campuran (bakteri + patogen atipik atau virus) Hemophilus influenzae Enterik gram negatif Respiratory viruses Lain: Moraxella catarrhalis, Legionella spp, aspirasi ( anaerob ), Mycobacte rium tuberculosis, fungi endemik Grup 111: rawat inap Non-lCU a. Dengan penyakit kardiopulmonal dan / atau faktor modifikasi (termasuk penghuni pantijompo) Streptococcus pneumoniae (termasuk DRSP) Hemophilus influenzae Mycoplasma pneumoniae Chlamydia pneumoniae Infeksi campuran (bakteri + patogen atipik ) 90 Pulmanobgi Enterik gram negatif Aspirasi (Anaerob) Vitus Legionella spp Lain: Mycobacterium tuberculosis,mgi endemik, Pneumocystis carinii b. Tanpa penyakit kardiopulmonal, tanpa faktor modifikasi Streptococcus pneumoniae Hemophilus influenzae Mycoplasma pneumoniae Chlamydia pneumoniae Infeksi campuran (bakteri + patogen atipik ) Vnus Legionella spp Lain; Mycobacterium tuberculosis, fungi endemik, Pneumocystis carinii Grup rv: RawatlCU a. Tanpa resiko infeksi Pseudomonas aeruginosa Streptococcus pneumoniae (termasuk DRSP ) Legionella spp Hemophilus influenzae Enterik gram negatif Staphylococcus aureus Mycoplasma pneumoniae Respiratory Virus Lain: - Chlamydiapneumoniae,Mycobacterium tuberculosis, f\mg\ endemik
98 b. Ada resiko infeksi Pseudomonas aeruginosa Semua patogen diatas (IV.a) + Pseudomonas aeruginosa DIAGNOSIS Rencana diagnostikbertujuan: 1. Diagnostik adanya CAP: Foto paru terdapat infiltrat baru atau infiltrat yang bertambah Terdapat 2 dari 3 gejala berikut: demam, batuk + sputum produktif, leukositosis (pada penderita usia lanjut: gejala dapat tidak khas/tersamar, seperti lesu, tidak mau makan, dll) 2 Pengkajian awal derajat berat penyakit dengan The Pneumonia PORT prediction rule atau Pneumonia Severity o f Illness Index (PSI): Berdasarkan proses dua langkah yang mengevaluasi faktor demografis, penyakit komorbid, pemeriksaan fisik, pemeriksaan laboratorium dan radiologis, pasien distratifikasi menjadi lima kelas risiko mortalitas dan outcome: Pasien dengan kondisi berikut dimasukkan dalam kelas risiko II-V - Usia di atas 50 tahun - Terdapat riwayat penyakit komorbid: > keganasan > gagal jantung kongestif 91 Panduan Pelayanan Medik PAPDI > penyakit serebrovaskular > penyakit ginjal > penyakit hati - Terdapat kelainan pada pemeriksaan fisis: > perubahan status mental > nadi > 125 kali/menit > pemapasan >30 kali/menit > tekanan darah sistolik < 90 mmhg > suhu <3 OC atau > 40C Selain kondisi di atas pasien dimasukkan dalam kelas risiko I 3. Identifikasi penyebab mikrobiologis (lihat tabel 4): pewamaan Gram sputum kultur sputum kultur darah pemeriksaan serologis, pemeriksaan antigen, pemeriksaanpolymerase chain reaction (PGR), dan tes invasif (torakosentesis, aspirasi transtrakheal, bronkoskopi, aspirasi jarum transtorakal, biopsi paru terbuka dan torakoskopi): bila diperlukan. DIAGNOSIS BANDING Tuberkulosis paru, jamur PEMERIKSAAN P E NUNJANG foto toraks pulse oxymetry
99 Laboratorium Rutin; DPL, hitung jenis, LED, Glukosa darah, Ureum, Creatinin, SGOT,SGPT Analisis gas darah, elektrolit Pewamaan Gram sputum Kultur sputum Kultur darah Pemeriksaan serologis Pemeriksaan antigen Pemeriksaan polymerase chain reaction ( PGR), Tes invasif (torakosentesis, aspirasi transtrakheal, bronkoskopi, aspirasi jarum transtorakal, biopsi paru terbuka dan thorakoskopi TERAPI Tata laksana Umum: Rawatjalan: Dianjurkan untuk tidak merokok, beristirahat, dan minum banyak cairan Nyeri pleuritik/demam diredakan dengan parasetamol Ekspektoranmukolitik Nutrisi tambahan pada penyakit yang berkepanjangan Kontrol setelah 48 j am atau lebih awal bila diperlukan 92 Pulmonobgi Bila tidak membaik dalam 48 jam: dipertimbangkan untuk dirawat di rumah sakit, atau dilakukan foto toraks Keputusan mcrawat pasien di RS ditentukan oleh: Derajat berat CAP (lihat di atas) Penyakit terkait, Faktor prognostik lain, Kondisi dan dukungan orang di rumah Kepatuhan, keinginan pasien. Raw at inapdi RS : Oksigen, bila perlu dengan pemantauan saturasi oksigen dan konsentrasi oksigen inspirasi. Tujuannya: mempertahankan PaOj > 8 kpa dan SaO > 92 % Terapi oksigen pada pasien dengan penyakit dasar PPOK dengan komplikasi gagal napas dituntun dengan pengukuran analisis gas darah berkala Cairan: bila perlu dengan cairan intravena Nutrisi Nyeri pleuritik/demam diredakan dengan parasetamol Ekspektoran/mukolitik" Foto toraks diulang pada pasien yang tidak menunjukkan perbaikan yang memuaskan Rawat dilcu : Bronkoskopi dapat bermanfaat untuk retensi sekret, mengambil sampel untuk kultur guna penelusuran mikrobiologi lain dan menyingkirkan kelainan endobronkial. Terapi Antibiotika Pemilihan antibiotika dengan spektrum sesempit mungkin, berdasarkan perkiraan etiologi yang menyebabkan CAP pada kelompok pasien tertentu, sesuai pedoman terapi empirik inisial ATS Syarat untuk alih terapi (ATS 2001):
100 - berkurangnya keluhan batuk dan sesak napas, - suhu afebris (< 100 ""F) pada dua pengukuran yang terpisah 8 jam lamanya, leukosit berkurang / menjadi normal, - saluran gastrointestinal berfungsi baik, masukan oral adekuat, Syarat untuk pemulangan dapat merujuk pada kriteria Weingarten atau Ramirez (lihat tabel 6). KOMPLIKASI CAP berat: Bila memenuhi satu kriteria mayor (dari 2 kriteria modifikasi) atau dua kriteria minor (dari 3 kriteria minor modifikasi). Kriteria minor yang dikaji saat masuk RS: 1. gagal napas berat (PaO/FIO < 250), 2. Foto toraks: pneumonia multilobaris, 3. TD sistolik < 90 mmhg, Kriteria mayor yang dikaji saat masuk RS atau dalam perjalanan penyakit: L perlunya ventilator mekanis, 2. syok sepsis. Gagal napas Panduan Pelayanan Medik PAPDI 93 Sepsis, syok sepsis Gagal ginjal akut Efusi parapneumonik Bronkiektasis PROGNOSIS Tergantung pada derajat berat penyakit, penyakit komorbid, status imunologis, dll. WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan; Departemen Ilmu Penyakit Dalam - Divisi Pulmonologi RS non pendidikan : Bagian Ilmu Penyakit Dalam, Paru UNIT TERKAIT RS Pendidikan: Divisi Tropik- Infeksi, Departemen Radiologi / Radiodiagnostik, Patologi Klinik, mikrobiologi klinik, Parasitologi, Anestesi / ICU RS non pendidikan : Bagian Paru, Patologi Klinik, Radiologi, Parasitologi, Mikrobiologi klinik, Anestesi / ICU REFERENSI 1. American Thoracic Society. Guidelinesfor the Management of Adults with Community- Acquired Pneumonia: Diagnosis, Assessment of Severity, Antimicrobial Therapy, and Prevention. Am JRespir Crit Care Med, 2001;163: British Thoracic Society Standards of Care Committee. British Thoracic Society Guide linesfor the Management ofcommunity Acquired Pneumonia in Adults. Thorax 2001:56
101 (suppl IV): Available at ljrl: hmjiournals,com /cgi/content/full/56/ suppl_4/ Rhew DC, Weingarten SR. Achieving A Safe and Early Discharge for Patients With Community-Acquired Pneumonia. Medical Clinics of North America, November 2001;85(6):1427' Bartlett JG, Dowell SF, Mandell LA, File Jr TM, Musher DM, Fine MJ Guidelinesfrom the Infectious Diseases Society of America: Practice Guidelines for the Management of Community-Acquired Pneumonia in Adults. Clinical Infectious Diseases 2000;31: Rawat Rawat Semua Inap jalan pasien I 0,5 0,0 0,1 Rawat jalan II <70 0,9 0,4 0,6 Rawat jalan III ,2 0,0 0,9 Rawat inap singkat IV ,0 12,5 9,3 Rawat inap V >130 27,1 0,0 27,0 Rawat inap Pulmondogi Tabel 2. Langkah kedua sistem Skor Rumus Prediksi Pneumonia Karakteristik pasien Nilai Faktor demografik : Usia Laki-laki Umur ( tahun ) Perempuan Penghuni panti jompo Umur ( tahun ) Penyakit ko-morbid: Neoplasma +30 Penyakit hati Gagal jantung kongestif 0 Penyakit serebrovaskular -H10 Penyakit ginjal +10 Temuan pemeriksaan fisik: Perubahan status mental +20 Frekuensi pemafasan > 30 / menit +20 Tekanan darah sistolik < 90 mmhg +20 Suhu <35 C atau >40"C +15 Frekuensi nadi > 125 / menit +10 Hasil laboratorium dan radiologis : AGD: ph<7, Blood Urea Nitrogen > 30 mg/dl ( 11 mmol/l) +20
102 Natrium < 130 mmol/l +20 Glukosa > 250 mg/dl +10 Hematokrit < 30 % +10 AGD; Pa02<60mmHg +10 Efusi pleura_+10_ Tabel 3. Stretifikasi Pneumonia Berdasarkan Skor Risiko, Angka Kematian dan Rekomendasi Tempat Rawat Kelas Jumlah Mortalitas Penatalaksanaan Risiko nilai Cohort validasi Pneumonia 95 PORT (%)
103 Panduan Pelayanan Medik PAPDI Lab. rutin CRP Pemeriksaan oksigenasi: pulse oximetry, Pemeriksaan oksigenasi: analisa gas darah Folo thoraks Gram sputum Kultur sputum Tabel 4. Perbandingan Pemeriksaan Diagnostik CAP ATS 2001 BTS 2001 CIDS DSA2U00 Rawat ialan: Rawat ialan: Rawat ialan: pasien yang tak perlu untuk jika klinis/ro masih mayoritas pasien, mcngarah ke 96 mungkin prognosis buruk, Penyakit Tampa Tanpa penyakil dirawat RS, Rawat inao : Rawat inao / Rawat inao: Kardiopulmonal risiko Kardiopulmonal, risiko > 65 th, harus Datanp ke IGD: direkomendasikan+/ P.aeruginosa atau tanpa P.aeruginosa faktor komorbid direkomendasikan faktor modikasi modifikasi Rawat inan: semua pasien Grup Grup IMA IV A Grup Grup HI IV B B Rawat inao: bila tersedia Rawat ialan: penyakit dasar jan tung/paru Rawat inao: semua Rawat inan: peny. berat, peny. Paru kronis Rawal ialan & inao: Hams Rawat ialan & inao: Bila cariga bakleri resisten, atau bakteri tak sensitif thd AB yang biasa Rawat ialan & inan: Bila curiga bakteri resisten, atau bakleri tak sensitif thd AB yang biasa Kultur darah Rawat inao ; direkomendas ikan Tcs irologis Pneumococcal (tytttcrcp tfvt Tes antigen (A), serologis (S), kultur (K) Legionella Pemeriksaan sputum BTA langsung + Rawat inan: Tidak rutin direkomendas ikan Rawat inao: A1 CAP berat Rawat ialan: dipertimbangkan Rawat inao: semua Rawat inan: SaO; <92 %, CAP berat Rawat ialan: tak perlu untuk mayontas pasien, Rawat inao: harus Rawal ialan: tidak respons thd AB cmpiris Rawat inao: CAP berat, komplikasi (-I-) Rawat ialan: tidak respons thd AB empiris Rawat inao: bukan CAP berat + dahak purulen + belum AB, CAP berat, tidak respons thd AB empiris Rawat inao : direkomendasikan Rawat inan: CAP berat, tak respons thd beta lactam, faktor resiko, wabah Rawat inan: CAP berat Rawat inao fa.s.k): CAP berat, faktor resiko, wabah Rawat ialan: Batuk produktif persisten, Rawat ialan: jika klinis/ro mengarah ke prognosis buruk, Rawat inan / Datane ke IGD; direkomendasikan Rawat ialan & inao: PPOK Rawal ialan: direkomendasikan bila memungki nkan, Rawat inao: harus Rawat ialan: mayoritas tidak direkomendasikan Rawat inao: direkomendasikan Rawat inan: direkomendasikan Rawat inao : direkomendasikan Tidak direkomendasikan Rawat inan: CA) CAP berat Bila klinis sesuai, faktor resiko Rawat inao: Pasien tertentu Rawat inao: Pasien tertentu Rawat ialan & inao: Harus Rawat ialan: optional Rawat inao: direkomendasikan Rawat ialan: optional Rawat inao: direkomendasikan Rawat inao : direkomendasikan Tidak direkomendasikan direkomendasikan Rawat inao CA.K") CAP berat. > 40 th, tak respons thd beta lactam, Immunocompromized. kecarigaan klinis. wabah Rawat inao Pasien tertentu: batuk > 1 bulan, PiimonolDgi
104 IslBlaksana rawal Jalan CAP Tatalakssna Rawal Inap Tanpa Penyakit Kardiopulmonal, tanpa faktor modifikasi Riwayat penyakit Kardiopulmonal, / atau faktor TnodiUkasI Sakil nngan-sedang Severe CAP Grup I Grup II
105 Gambar 2. Stratiflkasi Pasien CAP (ATS 2001) Z
106 Grup Karakteristik Antibiotik Pilihan (kedua pilihan ini setingkat) I Rawat jalan, MAKROLID GENERASI DOXYCYCLINE penyakit BARU kardiopulmonal (-) faktor modifikasi (-) II Rawat jalan, p- lactam oral: Fluoroquinolonpenyakit Cefpodoxime, antipneumococcus kardiopulmonal (+) Cefiiroxime, Dan/atau Amoxicillin dosis tinggi, Faktor modifikasi (+) Amoxicillin/clavulanat. Atau Darenteral: Ceftriaxone, diikuti Cefpodoxime oral Dikombinasi dengan: Makrolid atau doxvcvcline III A Rawat inap, B- lactam IV: Fluoroauinolonpenyakit Cefotaxime, antipieumococcus IV kardiopulmonal (+) Ceftriaxone, Dan/ atau Ampicillin/sulbactam, faktor modifikasi (+) Ampicillin dosis tinggi Dikombinasi dengan: Makrolid IV atau oral Atau doxvcvcline IIIB Rawat inap Azithromvcin IV Fluoroquinolonpenyakit Atau: antipneumococcus kardiopulmonal (-) Doxvcvcline dan B- lactam faktor modifikasi (-) IV A Rawat ICU B- lactam IV Tanpa resiko Ps. Cefotaxime Aeruginosa Ceftriaxone Dikombinasi dengan: Makrolid IV (Azithromvcin) Atau Fluoroauinolon IV IV B Rawat ICU p- lactam antipseudomonas IV P" lactam Dengan resiko Ps tertentu antinseudomonas IV aeruginosa Cefepime tertentu Imipenem Cefepime Meropenem Imipenem Piperac i Hi n/tazobactam Meropenem Dikombinasi dengan : Piperacillin/tazo Ouinolon antipseudomonas IV bactam ciprofloxacin Dikombinasi dengan: Aminoslikosida IV Dikombinasi dengan: Makrolid (Azithromycin) atau Fluoroauinolon nonnseudomonas IV IV
107 Tabel 5, 6. Rekomendasi KHteria Alih Terapi Empiris dan Permulangan (ATS 2001) Pasien (Weingarten dan Ramirez) Kriteria alih terapi Weingarten Tidak ada alasan yang jelas untuk tetap dirawat; TD sistolik <100 mmhg, dehidrasi seperti ditunjukkan oleh hipematremia (Na >155 mmol/1), rasio BUN: creatinin > 20 : 1, perubahan TD sistolik ortostatik > 20mmHg, perubahan mental akut, hipoksia (saturasi gas darah arteri pada udara kamar < 90 % atau PO2 < 55 mmhg), asidosis respiratorik akut den gan ph < 7,30, ketidakmampuan mimum obat atau cairan per oral, penjalaran infeksi (meningitis), penyakit komorbid yang tak stabil. Ramirez Perbaikan batuk dan sesak napas Absorpsi gastrointestinal adekuat Suhu menjadi normal (< 37,8 selama minimal 8 jam) Leukosit menjadi normal Tidak ada pathogen berisiko tinggi: Stapylococcus aureus, aspirasi, pasca-obstruksi, mycobacterial fungi. Tidak ada komplikasi fatal selama perawatan: infark miokard akut, fibrilasi ventrikular, takikardia ventrikular, asystole, blok jantung total, fibrilasi atrial tak stabil atau baru, flutter atrial tak stabil atau baru, takikardia supraventrikular, pneumotorak, gagal jantung kongestif Waktu alih terapi Kriteria pulang Waktu Dulane 1 *- Tidak ada imunosupresi, atau infeksi HIV Hari ke-3 Tidak ada Hari ke-4 Jika kriteria alih terapi terpenuhi Kandidat terapi oral Tak perlu tata laksana kondisi komorbid (CHF, dll) Tak perlu tindakan diagnostik (bronkoskopi untuk massa paru) Tak ada indikasi sosial untuk melanjutkan perawatan ( kondisi rumah tak stabil) Jika kriteria pulang terpenuhi A Pulmonobgi DIAGNOSIS BANDING Pneumonia didapat di masyarakat (CAP) bronkitis kronik PEMERIKSAAN PENUNJANG
108 Laboratorium: DPL, retikulosit, LED, SCOT, SGPT, serologis Foto toraks TERAPI Antibiotik: pemilihan antibiotika dengan spektrum sesempit mungkin: Makrolid: Eritromisin Claritomisin 2 X 500 mg - Azitroniicin 1 x 500 mg - Roksitromisin 2x500 mg- Doksisiklin Respiratory -Fluorokuinolon + Rifampisin (bila curiga Legionella) Tata laksana umum pneumonia ( = tata laksana umum CAP): Rawatjalan Dianjurkan untuk tidak merokok, beristirahat, dan minum banyak cairan Nyeri pleuritik/demam diredakan dengan parasetamol Ekspektoran/mukolitik Nutrisi tambahan pada penyakit yang berkepanjangan Kontrol setelah 48 jam atau lebih awal bila diperlukan Bila tidak membaik dalam 48 jam: dipertimbangkan untuk dirawat di rumah sakit, atau dilakukan foto toraks Keputusan merawatpasien di RS ditentukan oleh derajatberat penyakit terkait faktor prognostik lain kondisi dan dukungan orang di rumah kepatuhan, keinginan pasien RawatinapdiRS Oksigen, bila perlu dengan pemantauan saturasi oksigen dan konsentrasi oksigen inspirasi. Tujuannya: mempertahankan PaO 8 kpa dan SaO 92 %. Terapi oksigen pada pasien dengan penyakit dasar PPOK dengan komplikasi gagal napas dituntun dengan pengukuran AGD berkala Cairan: bila perlu dengan cairan intravena Nutrisi Nyeri pleuritik/demam diredakan dengan parasetamol Ekspektoran/mukolitik Foto toraks diulang pada pasien yang tidak menunjukkan perbaikan yang memuaskan Panduan Pelayanan Medik PAPDI 101 RawatdilCU Bronkoskopi dapat bermanfaat untuk retensi sekret, mengambil sampel untuk kultur guna penelusuran mikrobiologi lain dan menyingkirkan kelainan endobronkial.
109 KOMPLIKASI Efusi pleura, empiema, abses paru, atelektasis, gagal napas, kor pulmonal, pneumotoraks, septikemia, herpes labialis, penyakit tromboemboli PROGNOSIS Dubia: tergantung derajat berat penyakit, penyakit terkait, faktor prognostik lain WEWENANG RS pendidikan : Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Pulmonologi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS Pendidikan : Departemen Radiologi / Radiodiagnostik, Patologi Klinik, mikrobiologi klinik RS non pendidikan; Bagian Patologi Klinik, Paru, Radiologi, Mikrobiologi klinik REFERENSI 1. Bahar A. Diagnosis Pneumonia Atipik. Makalah Siang Klinik Penyakit Dalam FKUI/ RSUPN CM. 25 Maret Suwondo A. Penatalaksanaan Pneumonia Atipik. Makalah Siang Klinik Penyakit Dalam FKUI/RSUPN CM, 25 Maret American Thoracic Society. Guidelines for the Management of Adults with Community- Acquired Pneumonia: Diagnosis, Assessment of Severity, Antimicrobial Therapy, and Prevention. Am JRespir Crit Care Med, 2001;163: British Thoracic Society Standards of Care Committee. British Thoracic Society Guide lines for the Management ofcommunity Acquired Pneumonia in Adults. Thorax 2001;56 (suppl IV):l-64. Available at URL: com/cgi/content/full/56/ suppl_4/ GAGAL NAPAS Pulmonoliogi PENGERTIAN Gagal napas adalah Ketidakmampuan mempertahankan nilai ph (keasaman), oksigen
110 (O), dan karbondioksida (CO) darah arteri supaya tetap dalam batas normal. Etiologi Penyakit saluran napas: bronkitis kronik, emfisema, asma bronkial, bronkietasis Penyakit paru parenkim: pneumonia, edema paru, aspirasi, inhalasi asap, gas Gangguan hiperpermeabilitas: edema paru, ARD S Penyakit pembuluh darah: emboli paru, syok kardiogenik, fistula A. V pulmoner Trauma; dada, leher, kepala Gangguan neuromuskular: poliomielitis, sindrom tetanus, Guillain Barre, paralisis diafragma Obat-obat: barbiturat, narkotik, sedatif, obat-obat relaksasi Kelainan dinding dada: kifoskoliosis, ankylosing spondylitis Lain-lain: hipotermia DIAGNOSIS Sesak napas berat, batuk, sianosis, pulsus paradoksus, stridor, aritmia, takikardia, konstriksi pupil Gagal napas tipe I PCO2 normal atau meningkat PO turun Umumnya kurus Wama kulit: pinkpuffer Hiperventilasi Pemapasan; purse-lips Gagal napas tipe 11: PCO2 meningkat PO2 menurun Sianosis Umumnya kegemukan Hipoventilasi Tremor CO Edema DIAGNOSIS BANDING Edema paru, ARDS PEMERIKSAAN PENUNJANG Analisis gas darah Foto toraks Panduan Pelayanan Medik PAPDI 103 Kateter Swan Ganz dengan monitor - tekanan kapiler paru (PCWP) EKG TERAPI Tahapl Perbaiki gangguan hipoksemia dengan terapi Bronkodilator nebulizer
111 Humidifikasi Fisioterapi dada Antibiotika Tahapn B ronkodilator p arenteral Kortikosteroid Tahapin: Stimulan pemapasan Mini trakeostomi j ika retensi sputum TahapIV Ventilasi Mekanik KOMPLIKASI Mortalitas PROGNOSIS Malam WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan; Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Pulmonologi RS non pendidikan: Bagian Ilmu Penyakit Dalam, UNIT TERKAIT RS Pendidikan: Departemen Patologi Klinik, Radiologi, Anestesi/ICU RS non pendidikan: Bagian Patologi Klinik, Paru, Radiologi, Anestesi/ICU REFERENSI BaharA. GagalNapas. In :SimadibrataM, SetiatiS, Alwil, Maryantoro, GaniRA, Mansjoer A, editors. Pedoman Diagnosis dan Terapi di Bidang Ilmu Penyakit Dalam. Jakarta: Pusat Informasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUI;1999.p PENYAKIT PARU OBSTRUKTIF KRONIK Pulmonobgi PENGERTIAN Penyakit paru obstruktif kronik Penyakit yang ditandai dengan adanya perlambatan aliran udara yang tidak sepenuhnya reversibel. Perlambatan aliran udara umumnya
112 bersifat progresif dan berkaitan dengan respons inflamasi yang abnormal terhadap partikelatau gas iritan (GOLD 2001). DIAGNOSIS Keluhan: sesak napas, batuk-batuk kronis, sputum yang produktif, faktor risiko (+), PPOK ringan dapat tanpa keluhan atau gejala Anamnesis riwayat paparan dengan faktor risiko, riwayat penyakit sebelumnya, riwayat keluarga PPOK, riwayat eksaserbasi dan perawatan di RS sebelumnya, komorbiditas, dampak penyakit terhadap aktivitas-dll, kemungkinan mengurangi faktor risiko Pemeriksaan fisik - Pemapasan pursed lips, Takipnea, - dada emfisematous atau barrel chest - dengan tampilan fisik pink puffer atau blue bloater - bunyi napas vesikuler melemah - eksirasimemanjang - ronki kering atau wheezing - bunyi j antung j auh. Diagnosis pasti dengan uj i spirometri: - FEV,/FVC <70% - Uji bronkodilator (saat diagnosis ditegakkan): FEVj pasca bronkodilator < 80 % prediksi Uj i coba kortikosteroid Analisis gas darah pada: - Semua pasien dengan VEP, < 40% prediksi - Secara klinis diperkirakan gagal napas atau payah jantung kanan. PPOK Eksaserbasi Akut - Gejala eksaserbasi: bertambahnya sesak napas, kadang-kadang disertai mengi, bertambahnya batuk disertai meningkatnya sputum dan sputum menjadi lebih purulen atau berubah wama, - Gejala non-spesifik: malaise, insomnia, fatigue, depresi Spirometri: flingsi paru sangat menurun Etiologi eksaserbasi Infeksi mukosa trakeobronkial, terutama Streptococcus pneumonie, Haemophilus influenzae, Moraxella catarrhalis. Panduan Pelayanan Medik PAPDI 105 Pajanan polusi udara Kiasifikasi PPOK mgnnrninationalheart, Lung and Blood Institute dan WHO Stadium 0 Deraj at Berisiko PPOK Spirometri normal Kelainan kronik (batuk, sputum prioduktif) Stadium I PPOK ringan VEP,/KVP<70% VEP > 80%prediksi dengan/tanpa keluhan kronik (batuk, sputum produktif)
113 Stadium II Stadium III PPOK sedang VEP/KVP<70% 30% < VHP, < 80% prediksi (II A: 50% < VHP, < 80% prediksi) (IIB: 30 % < VEPj < 50%prediksi) dengan/tanpa keluhan kronik (batuk, sputum produktif) PPOK berat VEP,/KVP<70% VEP < 30% prediksi atau YEP < 50% prediksi + gagal napas DIAGNOSIS BANDING Asma bronkial, bronkiektasis, gagal jantung kongestif, pneumonia PEMERIKSAAN PENUNJANG Spirometri Foto toraks Bila eksaserbasi akut: analisis gas darah, DPL, sputum Gram, kultur MOR TERAPI Usaha mengurangi faktor risiko Edukasi-motivasi berhenti merokok Farmakoterapi stop merokok Terapi PPOK Stabil Terapi Farmakologis a. Bronkodilator - Secara inhalasi ( MDI), kecuali preparat tak tersedia / tak terjangkau - Rutin (bila gejala menetap) atau hanya bila diperlukan (gejala intermiten) - 3 golongan: - agonis -2: fenopterol, salbutamol, albuterol, terbutalin, formoterol, salmeterol, - antikolinergik: ipratropium bromid, oksitroprium bromid metilxantin: teofilin lepas lambat, bila kombinasi p-2 dan steroid belum memuaskan - Dianjurkan bronkodilator kombinasi daripada meningkatkan dosis bronkodilator monoterapi 106 Pulmonologi b. Steroid, pada: - PPOK yang menunjukkan respons pada uji steroid - PPOK dengan FEV1 < 50 % prediksi (stadium IIB dan III) Eksaserbasi akut c. Obat-obat tambahan lain - mukolitik (mukokinetik, mukoregulator); ambroksol, karbosistein, gliserol iodida - antioksidan: N-asetil-sistein - imunoregulator (imunostimulator, imunomodulator); tidak rutin - antitusif; tidak rutin - vaksinasi: influenza, pneumokok
114 Terapi Non-farmakologis. a. Rehabilitasi : latihan fisik, latihan endurance latihan pernapasan, rehabilitasi psikososial b. Terapi oksigen jangka panjang ( > 15 jam sehari): Pada PPOK stadium III, AGD = - PaO < 55 mmhg, atau SaO < 88 % dengan / tanpa hiperkapnia PaO mmhg, atau SaO < 88 % disertai hipertensi pulmonal, edema perifer karena gagal jantung, polisitemia. c. Nutrisi d. Pembedahan: pada PPOK berat, (bila dapat memperbaiki fiingsi paru atau gerakan mekanik paru) Terapi PPOK Eksaserbasi Akut Penatalaksanaan PPOK eksaserbasi akut di rumah: bronkodilator seperti pada PPOK stabil, dosis 4-6 kali 2-4 hirup sehari.steroid oral dapat diberikan selama hari. Bila infeksi: diberikan antibiotika spektrum luas (termasuk Spneumonie, H influenzae, M catarrhalis). Terapi eksaserbasi akut di rumah sakit: Terapi oksigen terkontrol, melalui kanul nasal atau venturi mask. Bronkodilator; inhalasi agonis p2 (dosis & frekuensi ditingkatkan) + antikolinergik, Pada eksserbasi akut berat: + aminofilin (0,5 mg/kgbb/jam) Steroid: prednisolon mg PO selama hari. Steroid intra vena: pada keadaan berat Antibiotika terhadap Spneumonie, H influenzae, M catarrhalis. Ventilasi mekanik pada: gagal napas akut atau kronik, KOMPLIKASI Gagal napas, kor pulmonal, septikemia PROGNOSIS Dubia, tergantung dari stage, penyakit paru komorbid, penyakit komorbid lain. WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam Panduan Pelayanan Medik PAPDI 107 UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Pulmonologi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS Pendidikan: Departemen Rehabilitasi Medik, Radiologi / Radiodiagnostik, Anestesi / ICU RS non pendidikan: Bagian Patologi Klinik, Paru, Radiologi, Anestesi / ICU REFERENSI
115 Uyainah A. Standardisasi Baru dalam Diagnosis dan Terapi PPOK. In: Setiati S, AIwi I, Kasjmir YI, Bawazier LA, Lydia A, Syam AF, et al, editors. Prosiding Simposium Current Diagnosis and Treatment in Internal Medicine Jakarta: Pusat Informasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUI,2002.p Pulmondogi fruberkulosislparu t>engertian Tuberkulosis paru adalah infeksi paru yangmenyerang jaringanparenkim paru, disebabkan bakteri Mycobacterium tuberculosis berdasarkan hasil pemeriksaan sputum, TB dibagi dalam: 1. TB paru BTAposilif: sekurangnya2dari3 spesimen sputum BTAposilif 2. TB Paru BTA negalif, dari 3 spesimen sputum BTA negatif, fqlo torssitif Berdasarkan lingkatkeparahanpenyakilyangdiiunjukkanoleh foto toraks, TB paru dibagi dalam:
116 1. TB Paru dengan kelainan paru luas 2. TB Paru dengan kelainan paru sedikit Berdasarkan organ selain paru yang terserang, TB paru dibagi dalam: 1. TBEksU'a Paru Ringan: TB kelenjar limfe, TB tulangnon-vertebra, TB sendi, TBdrenal 2. TB Ekslra Paru Berat: meningitis, TB milier, TB diseminata, perikarditis, pleuritis, peri ton ftlsttb verlebra, TB usus, TB genitourinarius Berdasarkan riwayat pengobatannya, TB paru dibagi dalam: 1. Kasus baru 2. Kambuh (relaps) 3. Drop-out / default 4. Gagalterapi 5. Kronis DIAGNOSIS Keluhan (tergantung derajat berat, organ terlibat, dan komplikasi): batuk-batuk > 3 minggu, baluk berdarah, sesak napas, nyeri dada. malaise, lemah, berat badan turun, nafsu makan lurun, keringat malam, demam Gejala yang ditemukan (tergantung derajat berat, organ terlibat, dan komplikasi): keadaan umum lemah, kakeksia, takipnea, febris, paru: tanda-tanda konsolidasi (redup, fremitus mengeras/ melemah, suara napas bronkhial/ melemah, ronkhi basah / kering) Laboratorium: LED meningkat Mikrobiologis: BTA sputum positifminimal 2 dari 3 spesimen SPS, Kultur Mycobacterium tuberculosis positif ( diagnosis pasti) Radiologis: Foto toraks PA ± lateral (hasil bervariasi): infiltrat, pembesaran KGB hilus/ KGB paratrakeal, milier, atelektasis, efusi pleura, kalsifikasi, bronkiektasis, kavitas, destroyed lung Imuno- Serologis: uji kulit dengan tuberkulin (Mantoux) positif > 15 mm pada orang Indonesia yang imunokompeten Panduan Pelayanan Medik PAPDI 109 tes PAP, ICT-TB ; positif PCR- TB dari sputum (hanya menunjang klinis) DIAGNOSIS BANDING Pneumonia, tumor/keganasanparu, jamurparu, penyakit paru, akibatkerja PEMERIKSAAN PE NUNJA NG Laboratorium: LED Mikrobiologis: BTA sputum, kultur resislensi sputum Lerbadap M tuhercnlosis, Pada kategori 1 dan 3: sputum BTAdiulangi pada akhir bulan ke 2,4 dan 6. Pada kategori 2: sputimi BTA diulangi pada akhir bulan ke 2,5 dan 8. Kultur BTA sputum diulangi pada akhir bulan ke 2 dan akhir terapi. Radiologis; foto loraks PA, lateral pada saat diagnosis awal dan akhir terapi.
117 Selama terapi: evaluasi foto selelah pengobatan 2 bulan dan 6 bulan. Imuno- Serologis; uji kulit dengan tuberkulin (Mantoux) tes PAP, ICT-TB PCR- TB dari sputum TERAPI Terapi umum: istirahat, stop merokok, hindari polusi, tata laksana komorbiditas, nutrisi, vitamin Medikamentosa obat anti TB ( OAT): Kategori 1: untuk penderita baru TB Paru, sputum BTA positif penderita TB Paru, sputum BTA negatif, rontgen positif dengan kelainan paru luas penderita TB Ekstra Paru berat diterapi dengan 2 RHZE / 4 RH-2 RHZE /4 R3H3-2 RHZE / 6 HE Kategori 2 : untuk: penderita kambuh penderita gagal penderita after default diterapi dengan: - 2 RHZES /1 RHZE / 5 RHE - 2 RHZES /1 RHZE / 5 R3H3E3 Kategori 3 : untuk: penderita baru TB Paru, sputum BTA negatif, rontgen positif dengan kelainan paru tidak luas penderita TB Ekstra Paru ringan diterapi dengan : - 2RHZ/4RH - 2RHZ/4R3H3-2RHZ/6HE 110 Pulmonologi Kategori 4 : untuk: penderita TB kronik diterapi dengan: - H seumur hidup, - Bila mampu: OAT lini kedua KOMPLIKASI Komplikasi paru: atelektasis, hemoptisis, fibrosis, bronkiektasis, pneumotoraks, gagal napas, TB eskstra paru: pleuritis, efusi pleura, perikarditis, peritonitis, TB kelenjar limfe, kor Pulmonal PROGNOSIS Dubia: tergantung derajat berat, kepatuhan pasien, sensitivitas bakteri, gizi, status
118 imun, komorbiditas WEWEN ANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan : Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Pulmonologi RS non pendidikan; Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS Pendidikan : Divisi di Departemen Ilmu Penyakit Dalam yang terkait dengan keterlibatan organ/komplikasi TB, Departemen Radiologi / Radiodiagnostik, Patologi Klinik, mikrobiologi klinik, Patologi Anatomi, Bedah / toraks dan Bagian lain yang terkait dengan keterlibatan organ/komplikasi TB- RS non pendidikan : Bagian Bedah, Patologi Klinik, Paru, Radiologi, Patologi Anatomi, Mikrobiologi klinik dan Bagian lain yang terkait dengan keterlibatan organ/komplikasi TB Panduan Pelayanan Medik PAPDI 111 KARSINOMAPARU PENGERTIAN Karsinoma paru umumnya berarti tumor yang berasal dari epitel pernapasan (bronkus, bronkiolus, alveolus ). Tipe sel yang paling sering ditemukan menumt klasifikasi WHO untuk neoplasma paru primer: 1. Karsinoma sel skuamosa {epidermoid) 2. Karsinoma sel kecil {oat cell carcinoma) 3. Adenokarsinoma (termasuk bronkioloalveolar ) 4. Karsinoma sel besar Faktor risiko: Merokok(aktif, pasif),
119 Polusi lingkungankerja: - asbestos (galangan kapal, konstruksi, pertambangan - arsenik (kebun anggur, gembala kambing, tambang emas, pelapis logam), hidrokarbon aromatikpolisiklik (industribaja) kromat dan kromium (pekerj a industri, pelapis krom) - silika (penemuan baja), - pabrik gas beracun, penyulingan nikel tambang uranium, radon, dan turunannnya Polusi udara : gas buangan kendaraan bermotor mengandung hidrokarbon aromatik polisiklik Radiasi non-ionisasi (telepon selular), radiasi prosedur diagnostik DIAGNOSIS Gambaran klinis: Asimptomatis Klinis lokal: Batuk, hemoptisis, wheezing, stridor, abses, atelektasis Klinis invasi lokal: Nyeri dada, dyspnea karena efusi pleura, aritmia (invasi ke pericardium), sindrom vena cava superior, sindrom Homer {facial anhidrosis, ptosis, miosis ), suara serak ( penekanan pada n. laryngeal recurrent), sindrom Pancoast (invasi pleksus brakialis dan saraf simpatis servikalis ) Metastasis : Nyeri tulang, sakit kepala, ikterus, perubahan neurologis, suara serak, sulit menelan, sesak napas, pembesaran kelanjar getah bening Sindrom paraneoplastik: - Gej ala sistemik: penurunan berat badan, anoreksia, demam - Hematologi: leukosistosis, anemia, hiperkoagulasi - Neurologik: demensia, ataksia, tremor, neuropati perifer, - Endokrin: sekresi PTH (hiperkalsemia), - Dermatologi: eritema multiform, hiperkeratosis, iari tabuh, - Renal :SIADH, Osteoartropati hipertrofi 112 Pulmonologi Diagnostik pada pasien dengan kanker paru terdiri dari: 1. Diagnosis adanya kanker paru 2. Diagnosis tipe histologis kanker paru 3. Staging kanker paru 4. Anatomic staging : penentuan lokasi tumor 5. Physiologic staging : pengkajian kemampuan pasien menerima berbagai terapi anti-tumor 6. Terutama untuk kanker paru non-small cell: resektabilitas (apakah tumor dapat diangkat seluruhnya dengan prosedur bedah standar seperti lobektomi atau pneumonektomi) dan operabilitas (apakah pasien dapat mentoleransi prosedur bedah) DIAGNOSIS BANDING Tumor metastasis dari kanker primer di tempat lain.tumor jinak paru: tersering ialah
120 adenoma bronkial dan hamartoma. Yang lebih jarang kondroma, fibroma, lipoma, hemangioma, leiomyoma, teratoma, endometriosis. Infeksi (TB paru, infeksi nonspesifik), granuloma. PEMERIKSAAN PE NUNJA NG / Pemeriksaan sitologi sputum merupakan pemeriksaan rutin pada pasien dengan batuk dan gambaran klinis dicurigai suatu keganasan. Pemeriksaan sitologi lain dapat dilakukan pada cairan pleura, aspirasi kelenjar getah bening, biopsi transthorakal, transbronchial needle aspiration ( TBNA), bilasan bronkus, sikatan bronkus, biopsi sumsum tulang. Pemeriksaan histopatologis, merupakan baku emas, dilakukan melalui cara: bronkoskopi, thorakoskopi, mediastinoskopi, thorakotomi. Foto toraks : untuk penapisan pasien dengan risiko tinggi, menentukan adanya massa di paru, melihat adanya efusi pleura. CT Scan toraks : memastikan adanya lesi di paru, menentukan lokasi dan ukuran lesi secara tepat, menilai KGB hilus dan mediastinum, mencari metastasis paru supra renalis dan hepar, menilai respons terapi, mendeteksi kekambuhan tumor. Pencitraan lain: CT Scan abdomen, USG abdomen, CT kepala, bone scan, bone survey, angiografi, MRl. Prosedur Staging untuk pasien kanker Paru A. Untuk semua pasien Riwayat penyakit dan pemeriksaan fisik lengkap Penentuan status tampilan Laboratorium.: DPL, elektrolit, glukosa, kalsium, fosfat, fungsi ginjal, fungsi hati EKG Tes kulit untuk tuberkulosis Foto toraks CT scan toraks CT scan abdomen atau USG abdomen CT scan otak Bone scan Panduan Pelayanan Medik PAPDI 113 Bone survey atau foto daerah tulang yang dicurigai berdasarkan bone scan atau klinis Foto Barium bila ada keluhan esofagus Fungsi paru/ spirometri dan analisis gas darah bila ada gangguan pemapasan Biopsi dari lesi yang dicurigai kanker yang dapat dijangkau : - Lesi sentral ; bronkoskopi dengan bilasan bronkus, sikatan bronkus, TBNA, biopsi forsep - Lesi perifer: biopsi aspirasi jarum halus transthorakal dengan atau tanpa bimbingan USG/CT scan, biopsi dengan thorakoskopi Sitologi cairan pleura bila ada efusi pleura B. Untuk pasien dengan NSCLC tanpa kontraindikasi untuk pembedahan kuratif atau radioterapi: Seperti butir A. ditambah; Tes koagulasi Jika rencana bedah; evaluasi mediastinum oleh bag. Bedah pada saat
121 mediastinoskopi atau thorakotomi C. Untuk pasien dengan SCLC : Seperti butir A. ditambah; Aspirasi sumsum tulang dan biopsi TERAPI Berdasarkan tipe histopatologis dan staging TNM menurut lucc 1997: NSCLC: Stagel A-B,II A-B,beberapaIII A: St. I A-B & II A-B : Reseksi St. Ill A dengan keterlibatan N2 minimal (ditentukan saat torakotomi atau mediastinoskopi): Reseksi + Diseksi KGB mediastinum lengkap + pertimbangkan kemoterapi neoajuvan Keterlibatan N2 (bila tidak diberikan Kemoterapi Neoajuvan): Radioterapi pasca- OP Kemoterapi / Ajuvan: diskusikan risiko / keuntungan bagi pasien Non-operabel: Radioterapi berpotensi kuratif Stage III A dengan tipe tertentu dari tumor stage T3 : Invasi dinding dada ( T3 ): Reseksi en blockiumoi + dinding dada yang terlibat, pertimbangkan Radioterapi pasca-op Tumor Pancoast ( T3 ): Radioterapi pre-op (30-45 Gy) dilanjutkan Reseksi en blockiwmox + dinding dada yang terlibat, pertimbangkan Radioterapi pasca-op atau Brakiterapi intra-op Keterlibatan saluran napas proksimal ( < 2 cm dari karina) tanpa KGB mediasti num : Reseksi sleeve (jika mungkin mempertahankan paru distal yang normal), atau Pneumonektomi Stage III A "lanjut, bulky, klinis terbukti N2 (pre-op), & Stage III B yang toleran terhadap Radioterapi port: Radioterapi potensial kuratif+ Kemoterapi (jika status tampilan dan kondisi umum memungkinkan), atau Radioterapi saja (bila tidak memungkinkan Kemo terapi) 114 PulitionDlogi Stage III A dengan N2 lanjut Pertimbangkan Kemoterapi Neoajuvan dan Reseksi Stage III B dengan invasi karina (T4) tanpa adanya N2 rpertimbangkan Pneumonektomi dengan Reseksi sleeve trakea dan Reanastomosis langsung ke bronkus mainstem kontralateral St age W dan III B yanglebihlanjut: Radioterapi pada daerah lokal yang simtomatik Kemoterapi untukpasien rawatjalan Drainase chest tube untuk efusi pleura maligna yang banyak Pertimbangkan Reseksi tumor primer / metastasis untuk kasus metastasis otak atau adrenal yang terisolasi SCLC: Limited stage (status tampilanbaik): Kemoterapi Kombinasi + Radioterapi toraks Extensive stage (status tampilan baik ):Kemoterapi Kombinasi Respons tumor komplit (semua/age ):Radioterapi kranial profilaktik
122 Status tampilan buruk (semua stage): Kemoterapi Kombinasi dengan modifikasi dosis Radioterapi paliatif Semua pasien: Radioterapi untuk: metastasis otak, kompresi medulla spinalis, lesi litik pada tulang penahan beban, lesi lokal simptomatik ( paralysis nervus, obstruksi saluran napas, hemoptisis pada NSCLC dan SCLC yang tidak respons terhadap Kemoterapi) Diagnosis dan tata laksana masalah medis lain dan supportive care selama Kemoterapi Mendorong stop merokok KOMPLIKASI Obstruksi jalan napas Gagal napas Perdarahan / hemoptisis Abses Atelektasis Nyeri kanker Efusi pleura Aritmia Sindrom vena cava superior Sindrom Homer Dysphonia Sindrom Pancoast Metastasis ke organ: otak, tulang, hepar, limfatik Sindrom paraneoplastik: - penurunan berat badan, anoreksia, demam, Panduan Pelayanan Medik PAPDI 115 leukosistosis, anemia, hiperkoagulasi, - hiperkalsemia - SIADH - demensia, ataksia, tremor, neuropati perifer, PROGNOSIS Tergantung tipe histologi, staging, resektabilitas dan operabilitas. WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan; Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan : Departemen Ilmu Penyakit Dalam - Divisi Pulmonologi, Hematologi-Onkologi Medik RS non pendidikan: Bagian Ilmu Penyakit Dalam, Paru
123 UNIT TERKAIT RS Pendidikan : Departemen Radiologi / Radiodiagnostik/ Radioterapi, Patologi Anatomi, Bedah / toraks/ Onkologi RS non pendidikan : Bagian Bedah, Patologi Klinik, Paru, Radiologi, Patologi Anatomi. REFERENSI 1. Uyainah A.PendekatanDiagnostikKankerParu. IniAlwil, SetiatiS, Kasjmir YI, Bawazier LA, Syam AF, Mansjoer A, editors. Naskah Lengkap Pertemuan Ilmiah Tahunan Ilmu Penyakit Dalam Jakarta: Pusat Informasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUI: 2002.p Minna JD. Neoplasms ofthe Lung. In: Braunwald E, Fauci AS, Kasper DL, Hauser SL, Longo DL, Jameson JL. Harrison s Principles o f Internal Medicine. IS''' ed. New York: McGraw-Hill; 200Lp.562~7L 116 EMBOLI PARU PulinonDLogi PENGERTIAN Emboli paru adalah kelainan jaringan paru yang disebabkan oleh embolus pada arteri pulmonalis paru. Bekuan vena sistemik yang menyangkut di percabangan arteri pulmonalis, merupakan komplikasi trombosis vena dalam (DVT) yang umumnya terjadi pada kaki atau panggul. Faktor predisposisi trombosis vena, dikaitkan dengan Trias Virchow, yaitu Stasis: Imobilitas, tirahbaring, anestesi, gagaljantungkongestif/korpulmonal, trombosis vena sebelumnya Hiperkoagulabilitas: keganasan,antibodi antikardiolipin, sindrom nefrotik, trombositosis esensial, terapi estrogen, heparin-induced thrombocytopenia, inflammatory bowel disease Paroxysmal nocturnal hemoglobinuria, koagulasi intravaskular diseminata, defisiensi protein C dan S, defisiensi antitrombin III
124 Kerusakan dinding pembuluh darah: trauma, pembedahan Manifestasi klinis terbagi atas; Akut: oklusi masif, infark paru, emboli paru tanpa infark Kronik: emboli paru unresolved DIAGNOSIS Keluhan; sesak napas, nyeri dada, hemoptisis Pemeriksaan fisik : takipneu, takikardia,p/ewra/ rub, tanda-tanda efusi pleura, tanda-tanda gagal jantung kanan akut (JVP meningkat, bunyi P2 mengeras, mur mur sistolik daerah katup pulmonal). EKG: terutama menyingkirkan penyakit lain, perubahan ST-T tidak spesifik. Inversi gelombangt di VI - V4, kadang-kadang dijumpai RBBB, AF. Pada em boli paru masif dapat dijumpai RAD, P pulmonal, S1 Q3 T3. Foto toraks: menyingkirkan penyebab lain berupa emboli paru infiltrat, eflisi, atelektasis, gambaran khas emboli paru Hamptons sign, Westermark's sign, Palla s sign, pada sebagian kasus: tidak tampak kelainan AGD : hipoksemia, alkalosis respiratorik D-dimer plasma: meningkat (sensitif, tidak spesifik). Bila > 500 ng/ml, dilanjutkan dengan pemeriksaan: Ventilation / Perfusion Lung Scan: (sensitif, tidak spesifik) - Pada emboli paru: kelainan perfusi tidak disertai kelainan ventilasi, atau kelainan perfusi lebih menonjol - Berdasarkan adanya, ukuran, dan hubungan defek ventilasi-perfusi, hasil dibagi atas : high-probability lung scan, non-high probablity lung scan (= low dan intermediate probability lung scan ), normal lung scan. USG kompresi kaki. Indikasi: hasil scan menunjukkan non-high probablity lung scan, sedangkan klinis sangat mengarah ke emboli paru. Jika hasil scan adalah high-probability lung scan, atau USG kaki positif DVT; diterapi sebagai emboli paru, Panduan Pelayanan Medik PAPDI 117 Angiografi pulmoner: baku emas. Indikasi: hasil diagnostik lain tidak jelas, dan dibutuhkan diagnosis pasti ( seperti pada pasien yang tidak stabil, atau yang memiliki risiko tinggi bila diterapi antikoagulan atau trombolitik). DIAGNOSIS BANDING Pneumonia, bronkitis, asma bronkial, bronkitis kronis eksaserbasi akut, infark miokard, edema paru, kanker paru, pneumotoraks, kostokondritis, aorta dissekans, tampon ade, fraktur iga, hipertensi pulmoner primer, nyeri muskukoskeletal, anksietas PEMERIKSAAN PENUNJANG Lab.; DPL, AGD, D-dimer plasma, hemostasis ( FT, aptt, INR, aktivitas protrombin, kadar fibrinogen), kadar protein C dan S, ACA, urin lengkap, Ventilation / Perfusion Lung Scan. USGDoppler EKG Angiografi pulmoner:
125 TERAPI Terapi Primer Obat trombolitik diindikasikan pada emboli paru masif yang menyebabkan instabilitas hemodinamik atau gagal napas, streptokinase: dosis loading lu drip IV dalam 30 menit. Dilanjutkan lu perjam drip IV, selama total 24 jam. Terapi Preventif Antikoagulan: Unfractionated heparin secara intravena, diberikan kontinyu atau intermiten, bolus inisial IV 80 lu/kgbb atau sekitar lu, dilanjutkan dengan drip 18 lu/ kgbb/jam IV Pemantauan dengan pemeriksaan aptt setiap 6 jam: target 1,5-2,5 x kontrol. Bila hasil aptt > 2,5 x kontrol: dosis diturunkan lu/jam, bila hasil aptt <1,5 X kontrol; dosis dinaikkan IU/jam,bila aptt 1,5-2,5 x kontrol: dosis dipertahankan. Pemantauan aptt hari II setiap 12 jam, hari III setiap 24 jam. - Setelah 7 hari heparinisasi: ditambahkan {overlapping) antikoagulan oral selama ± 5 hari, hingga tercapai target INR pada 2 kali pemeriksaan berturut -turut. Selama pemberian antikoagulan, perlu diperhatikan lesi fokal di tempat lain, prosedur invasif yang direncanakan, dipantau jumlah trombosit. Low Molecular Weight Heparin (LMWH) diberikan subkutan tiap 12 jam. Dosis LMWH, yaitu enoxaparin 1 mg/kgbb sedangkan nadroparin 0,1 ml/kgbb. Pada obesitas, BB < 50 kg, gagal ginjal kronik, kehamilan, dapat diperiksakan anti faktorxa: target 0,3-0,7 lu. Antikoagulan oral ( warfarin ) dimulai sesudah 7 hari pemberian heparin dengan dosis awal 5 mg / hari. Pemantauan dengan pemeriksaan INR tiap 1-3 hari: target INR 2-3. Bila INR < 2: dosis dinaikkan I/2 tablet /hari, bila INR > 3 : dosis diturunkan, bila INR 2-3 : dosis dipertahankan 118 Pulmonologi TerapiSuportif Oksigen Infus cairan Inotropik: dobutamin drip, bila hipotensi, atau tanda-tanda gagal jantung akut lain Vasopresor sesuai indikasi Anti aritmia sesuai indikasi Analgetik KOMPLIKASI Komplikasi emboli paru: gagal napas, gagal jantung kanan akut, hipotensi / syok kardiogenik.komplikasi diagnostik; reaksi alergi terhadap zat kontraskomplikasi terapi: perdarahan (termasuk intra-kranial), heparin-induced thrombocytopenia, nekrosis kulit, warfarin embriopati. PROGNOSIS Malam
126 WEWEN ANG RS pendidikan; Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan; Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Pulmonologi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS Pendidikan : Divisi Hematologi-Onkologi Medik, Departemen Radiologi / Radiodiagnostik, Patologi Klinik, Bedah/ toraks RS non pendidikan: Bagian Bedah, Patologi Klinik, Radiologi REFERENSI 1. BaharA. Diagnostik Klinik dan Diagnosis Banding Emboli Paru. Prosiding Simposium Cardiovascular Respiratory Immunology: From Pathogenesis to Clinical Application Jakarta,2003: Fishman AP. Pulmonaiy Thromboembolic Disease. In Fishman AP, Elias JA, Fishman JA, Grippi MA, KaiserLR, Senior RM (eds). Fishman's Manual ofpulmonary Diseases and Disorders. 3" ed. New York: McGraw-Hill;2002.p Goldhaber SZ. Pulmonary Thromboembolism. In Braunwald E, Fauci AS, Kasper DL, Mauser SL, Longo DL, Jameson JL. Harrison s Principles ofinternal Medicine. 15' ed. New York: McGraw-Hill:2001.p Bahar A. Emboli Paru. In: Simadibrata M, Setiati S, Alwi I, Maryantoro, Gani RA, Mansjoer A (eds). Pedoman Diagnosis dan Terapi di Bidang Ilmu Penyakit Dalam. Jakarta: Pusat Informasi dan Penerbitan Bagian Ilmu Penyakit Dalam FKUI;1999.p Tambunan KL. Deteksi dan Tata Laksana Trombosis Vena Dalam. Prosiding Simposium Penatalaksanaan Kedaruratan di Bidang Ilmu Penyakit Dalam II. Jakarta, 2002: Panduan Pelayanan Medik PAPDI Goldhaber SZ. Pulmonary Embolism. NEngl J Med, July 9,1998:339(2):93~ Agnelli G. Anticoagulation in the Prevention and Treatment ofpulmonary Embolism. Chest, Jan 1995;107(1):39S-44S. 8. Hyers TM, Agnelli Q Hull RD, Morris TA, Samama M, Tapson V, et al. Antithrombotic Therapy for Venous Thromboembolic Disease. Sixth ACCP Consensus Conference on Antithrombotic Therapy. Chest, Jan 2001;119(l):176-93S.
127 REUMATOLOGI IftRTRITIS PIRAI Reumatologi
128 PENGERTIAN artritis pirai adalah penyakit yang disebabkan oleh deposisi kristal-monosodium urat (MSU) yang terjadi akibat supersaturasi cairan ekstra selular dan mengakibatkan satu atau beberapa manifestasi klinik. DIAGNOSIS Kriteria ACR (1977): A. Didapatkan kristal monosodium urat di dalam cairan sendi, atau B. Didapatkan kristal monosodium urat di dalam toflis, atau C Didapatkan 6 dari 12 kriteria berikut: 1. Inflamasi maksimal pada hari pertama 2. Serangan artritis akut lebih dari 1 kali 3. Artritis monoartikular 4. Sendi yang terkena berwama kemerahan 5. Pembengkakan dan sakit pada sendi MTP I 6. Serangan pada sendi MTP unilateral 7. Serangan pada sendi tarsal unilateral 8. Tofus 9. Hiperurisemia lo.pembengkakan sendi asimetris pada gambaran radiologik 11. Kista subkortikal tanpa erosi pada gambaran radiologik 12. Kultur bakteri cairan sendi negatif DIAGNOSIS BANDING Pseudogout, artritis septik, artritis reumatoid PEMERIKS A PENUNJANG LED, GRP. Analisis cairan sendi. Asam urat darah dan urin 24 jam. Ureum, kreatinin, CCT. Radiologi sendi. TERAPI 1. Penyuluhan 2. Pengobatan fase akut; a. Kolkisin. Dosis 0,5 mg diberikan tiap jam sampai terjadi perbaikan inflamasi atau terdapat tanda-tanda toksik atau dosis tidak melebihi 8 mg/24 jam. b. Obat antiiflamasi non-steroid. c. Glukokortikoid dosis rendah bila ada kontraindikasi dari kolkisin dan obat antiinflamasi non-steroid. Panduan Pelayanan Medik PAPDI Pengobatan hiperurisemia: a. Diet rendah purin b. Obat penghambat xantin oksidase (untuk tipe produksi berlebih), misalnya allopurinol
129 c. Obat urikosurik (untuk tipe sekresi rendah) Obat antihiperurisemik tidak boleh diberikan pada stadium akut. KOMPLIKASI Tofus Deformitas sendi Nefropati gout, gagal ginjal, batu saluran kencing PROGNOSIS Bonam WEWE NANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan : Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Rematologi RS non pendidikan : Bagian Ilmu Penyakit Dalam UNIT TERKAIT 124 ARTRITIS REUMATOIP RaimatolDgi PENGERTIAN
130 Artritis reumatoid adalah penyakit inflamasi sistemik kronik yang terutama mengenai sendi diartrodial. Termasuk penyakit autoimun dengan etiologi yang tidak diketahui. DIAGNOSIS Kriteria Diagnosis (ACR, 1987) 1. Kakupagi, sekurangnya 1 jam 2. Artritis pada sekurangnya 3 sendi 3. Artritis pada sendi pergelangan tangan, metacarpophalanx (MCP) dan Proxi mal Interphalanx (PIP) 4. Artritis yang simetris 5. Nodul reumatoid 6. Faktor reumatoid serum positif 7. Gambaran radiologik yang spesifik Untuk diagnosis AR, diperlukan 4 dari 7 kriteria tersebut di atas. Kriteria 1-4 hams minimal diderita selama 6 minggu. DIAGNOSIS BANDING Spondiloartropati seronegatif, sindrom Sjogren PemeriksaanI penunjang LED, GRP.- Faktor reumatoid serum. Hasil positif dijumpai pada sebagian besar kasus (85%), sedangkan hasil negatif tidak menyingkirkan adanya AR. Analisis cairan sendi. Dapat terlihat peningkatan jumlah leukosit di atas 2.000/ mm Analisis ini sekaligus digunakan untuk menyingkirkan adanya artropati kristal. Radiologi tangan dan kaki. Gambaran dini berupa pembengkakan jaringan lunak, diikuti oleh osteoporosis juxta-articidar dan erosi pada bare area tulang. Keadaan lanjut terlihat penyempitan celah sendi, osteoporosis difus, erosi meluas sampai daerah subkondral Biopsi sinovium/nodul reumatoid. JERAP! Penyuluhan Proteksi sendi, terutama pada stadium akut Obat antiinlamasi non-steroid Obat remitif (DMARD), misalnya; - Klorokuin dengan dosis 1 x250 mg/hari - Metotreksat dosis 7,5-20 mg sekali seminggu, - Salazopirin dosis 3-4 x 500 mg/hari, - Garam emas per oral dosis 3-9 mg/hari, atau subkutan dosis awal 10 g, Panduan Pelayanan Medik PAPDI 125 dilanjutkan seminggu kemudian dengan dosis 25 mg/minggu, dan dinaikkan menjadi 50 mg/minggu selama 20 minggu, selanjutnya diturunkan setiap 4 minggu sampai dosis kumulatif2 g.* Glukokortikoid, dosis seminimal mungkin dan sesingkat mungkin, untuk mengatasi keadaan akut atau kekambuhan. Dapat diberikan prednison dengan dosis 20 mg dosis terbagi dan segera tappering off.
131 Bila terdapat peradangan yang terbatas hanya pada 1-2 sendi, dapat diberikan injeksi steroid intraartikular seperti triamcinolon acetonide 10 mg atau metilprednisolon mg. Fisioterapi, terapi okupasi, bila perlu dapat diberikan ortosis. Operasi untuk memperbaiki deformitas KOMPLIKASI Deformitas sendi (boutonnierre, swan neck, deviasi ulnar) Sindrom terowongan karpal PROGNOSIS Dubia WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan; Departemen Ilmu Penyakit Dalam - Divisi Rematologi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan; Departemen Bedah - Orthopedi RS non pendidikan : Departemen Bedah 126 RaimatDlogi LUPUS ERITEMATOSUS SISTEMIK PENGERTIAN Lupus eritematosus sistemik adalah Penyakit autoimun yang ditandai produksi antibodi lerhadap komponen-komponen inti sel yang mengakibaikan manifestasi
132 klinis yang luas. DIAGNOSIS Kriteria Diagnosis ACR Diagnosis ditegakkan bila didapatkan 4 dari 11 kriteria di bawah ini. Ruam malar 2. Ruam diskoid 3. Fotosensitivitas 4, Ulserasi di mulut atau nasofaring 1 5. Artritis I 6. Serositis (pleuritis atau perikarditis) 7. Kelainan ginjal (proteinuria >0,5g/hari, atau silinder sel) 8. Kelainan neurologi, kejang-kejang atau psikosis. 9. Kelainan hematologi, anemia hemolitik, atau leukopenia, atau limfopenia, atau trombopenia. 10. Kelainan imunologik, sel LE positif atau anti DNA positif, atau anti Sm positif, tes serologis untuk sifilis positif palsu. 11. Antibodi antinuklear (ANA) positif. DIAGNOSIS BANDING Mixed connective tissue disease sindrom vaskulitis PEMERIKSAANIPENUNJANG LED,CRP C3danC4 ANA, ENA (anti dsdna dsb) Coomb test, bila ada AIHA Biopsi kulit TERAPI Penyuluhan Proteksi terhadap sinar matahari, sinar ultraviolet, dan sinar fluoresein Pada manifestasi non-organ vital (kulit, SQn6x,fatigue) dapat diberikan klorokuin 4 mg/kgbb/hari. Bila mengenai organ vital, berikan prednison 1-1,5 mg/kgbb/hari selama 6 minggu, kemudian tapp.iring off Bila terdapat peradangan terbatas pada 1-2 sendi, dapat diberikan injeksi steroid intraartikular Pada kasus berat atau mengancam nyawa dapat diberikan metilprednison 1 gr/ hari IV selama 3 hari berturut-turut, lalu prednison mg/hari per oral Panduan Pelayanan Medik PAPDI 127 Bila pemberian glukokortikoid selama 4 minggu tidak memuaskan, maka dimulai pemberian imunosupresiflain, misal siklofosfamid mg/m sebulan sekali selama 6 bulan, kemudian tiap 3 bulan sampai 2 tahun Imunosupresan lain yang dapat diberikan adalah azatioprin, siklosporin-a KOMPLIKASI Anemia hemolitik, trombosis, lupus serebral, nefritis lupus, infeksi sekunder, osteonekrosis
133 PROGNOSIS Dubia WEWE NANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan : Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan; Departemen Ilmu Penyakit Dalam - Divisi Reumatologi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan: Divisi Alergi, Ginjal, Pulmonologi, Hematologi dan Departemen Ilmu Penyakit Kulit-Kelamin RS non pendidikan: Bagian Kulit-Kelamin 128 ARTRITIS SEPTIK Reumatologi PENGERTIAN Artritis septik adalah artritis yang disebabkan oleh adanya infeksi berbagai mikroorganisme (bakteri, non-gonokokal) DIAGNOSIS
134 Nyeri sendi akut, umumnya monoartikular Umumnya terdapat penyakit lain yang mendasari Ditemukan bakteri dari kultur cairan sendi DIAGNOSIS BANDING Artritis gonokokal, bursitis septic PEMERIKSAAN PE NUNJANG Analisis cairan sendi Pewamaan Gram dan kultur cairan sendi Radiografi sendi yang terserang LED, CRP, leukosit darah Kultur darah, bila ada tanda-tanda sepsis TERAPI Aspirasi cairan sendi Antibiotik berspektrum luas sebelum ada hasil kultur dan diubah setelah hasil kultur diperoleh Drainase sendi yang terinfeksi Indikasi tindakan bedah adalah infeksi koksa pada anak-anak, infeksi mengenai sendi yang sulit dilakukan drainase secara adekuat, terdapat bukti osteomielitis, infeksi berkembang ke jaringan lunak sekitamya KOMPLIKASI Osteomielitis, sepsis PROGNOSIS Dubia WE WENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan; Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Reumatologi RS non pendidikan: Bagian Ilmu Penyakit Dalam Panduan Pelayanan Medik PAPDI 129 UNIT TERKAIT RS pendidikan: Departemen Bedah - Orthopedi RS non pendidikan : Departemen Bedah
135 130 RaimatDbgi OSTEOARTRITIS PENGERTIAN Osteoartritis (OA) merupakan penyakit degeneratif yang mengenai rawan sendi. Penyakit ini ditandai oleh kehilangan rawan sendi progresif dan terbentuknya tulang baru pada trabekula subkondral dan tepi tulang (osteofit) DIAGNOSIS Osteoartritis sendi lutut: 1. Nyeri lutut, dan
136 2. Salah satu dari 3 kriteria berikut; a. Usia>50tahun b. Kaku sendi < 30 menit c. Krepitasi + osteofit Osteoartritis sendi tangan: 1. Nyeri tangan atau kaku, dan 2. Tiga dari 4 kriteria berikut: a. Pembesaran jaringan keras dari 2 atau lebih dari 10 sendi tangan tertentu (DIP II dan III kiri dan kanan, CMC I ki dan ka) b. Pembesaran jaringan keras dari 2 atau lebih sendi DIP c. Pembengkakan pada < 3 sendi MCP d. Deformitas pada minimal 1 dari 10 sendi tangan tertentu Osteoartritis sendi pinggul: 1. Nyeri pinggul, dan 2. Minimal 2 dari 3 kriteria berikut: a. LED <20 mm/jam b. Radiologi: terdapat osteofit pada femur atau asetabulum c. Radiologi: terdapat penyempitan celah sendi (superior, aksial, dan/atau medial) DIAGNOSIS BANDING Artritis rematoid, artritis gout, artritis septik, spondilitis ankilosa PEMERIKSA PE NUNJA NG LED ( pada OA inflamatif, LED akan meningkat) Analisis cairan sendi Radiografi sendi yang terserang Artroskopi TERAPI Penyuluhan Proteksi sendi, terutama pada stadium akut Obat antiinflamasi non-steroid, diantaranya : sodium diklofenak 50 mg t.i.d, piroksikam 20 mg o.d, meloksikam 7.5 mg o.d, dan sebagainya Steroid intraartikular untuk OA inflamasi Panduan Pelayanan Medik PAPDI 131 Fisioterapi, terapi okupasi, bila perlu diberikan ortosis Operasi untuk memperbaiki deformitas KOMPLIKASI Deformitas sendi PROGNOSIS Dubia WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam & PPDS Penyakit Dalam
137 RS non pendidikan : Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam Divisi Reumatologi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan : Departemen Bedah-Orthopedi RS non pendidikan : Bagian Bedah 132 SKLEROSIS SISTEMIK Reucnatologi PENGERTIAN Sklerosis sistemik merupakan penyakit kronik yang mengenai berbagai sistem organ dan terutama ditandai dengan penebalan kulit. Penyakit ini dapat difus, terbatas, atau berupa sindrom tumpang tindih. DIAGNOSIS A- Kriteria mayor Skleroderma proksimal B. Kriteria minor
138 1. Sklerodaktil 2. Pencekungan jari atau hilangnya substansi jari 3. Fibrosis basal di kedua paru Diagnosis ditegakkan bila didapat 1 kriteria mayor dan 2 kriteria minor atau lebih DIAGNOSIS BANDING Mixed Connective Tissue Disease PEMERIKSAAN PENUNJANG LED, CRP.Peningkatan hasil menunjukkan proses inflamasi aktif ANA, anti topo-1 (Scl-70), antibody antisentromer, anti SS-A, anti SS-B, anti RNP. Diharapkan hasil tersebut positif, terutama anti-topoisomerase 1, RNA polymerase I,III, dan U3 RNP Radiologi tangan, toraks. Uji fungsiparu Ureum dan kreatinin Biopsi kulit TERAPI Penyuluhan dan dukungan psikososial Proteksi terhadap suhu dingin untuk mengatasi fenomena Raynaud. Bila terdapat ulkus atau gangren, harus dirawat dengan baik dan diberikan antibiotik yang adekuat. Dapat dicoba D-penisilamin 3x250 mg. Bila gagal dapat dicoba DMARD lain seperti metotreksat. Bila didapatkan gangguan gastrointestinal, dapat diberikan antagonis, omeprazol, dan obat-obat prokinetik Pada keadaan krisis renal, dapat diberikan kaptopril. Bila fungsi ginjal memburuk, dapat dilakukan dialisis, Pada pneumonitis, dapat diberikan glukokortikoid atau siklofosfamid. Panduan Pelayanan Medik PAPDI 133 KOMPLIKASI Hipertensi yang tidak terkontrol, krisis renal, pneumonitis, refluks esofagitis, divertikulosis PROGNOSIS Dubia WE WENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Daiam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Rematologi
139 RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan: Divisi Alergi, Ginjal, Pulmonologi, Hematologi dan Departemen Ilmu Kulit kulit-kelamin RS non pendidikan: Bagian Kulit-Kelamin 134 = 2.5
140 TROPIKINFEKSI PEMAM IBERDARAH DENGUE TropiklnfeksL PENGERTIAN Demam Berdarah Dengue menipakan penyakit demam akut yang disebabkan oleh virus dengue dan ditularkan melalui gigitan nyamuk Aedes aegypty dan Aedes albopictus serta memenuhi kriteria WHO untuk demam berdarah dengue (DBD) DIAGNOSIS Kriteria diagnosis WHO 1997 untuk DBD harus memenuhi; Demam atau riwayat demam akut, antara 2-7 hari, biasanya bifasik Terdapat minimal satu dari manifestasi perdarahan berikut ini: - Uji torniquet positif (>20 petekie dalam 2,54 cm) - Petekie, ekimosis, atau purpura - Perdarahan mukosa, saluran cema, bekas suntikan, atau tempat lain - Hematemesis atau melena Trombositopenia (< /mm) Terdapat minimal satu tanda-tanda plasma leakage: - Hematokrit meningkat >20% dibanding hematokrit rata-rata pada usia, jenis kelamin, dan populasi yang sama - Hematokrit turun hingga >20% dari hematokrit awal, setelah pemberian cairan - Terdapat efusi pleura, efusi perikard, asites, dan hipoproteinemia Derajat I ; Demam disertaigejalakonstitusional yang tidakkhas, manifestasi perdarahan hanya berupa uji torniquet positif dan/atau mudah memar n Derajat I disertai perdarahan spontan ni : IV : Terdapat kegagalan sirkulasi: nadi cepat dan lemah atau hipotensi, disertai kulit dingin dan lembab serta gelisah Renjatan: tekanan darah dan nadi tidak teratur DBD derajat III dan IV digolongkan dalam sindrom renjatan dengue DIAGNOSIS BANDING Demam akut lain yang bermanifestasi trombositopenia pemeriksaani P E NUNJANG Hb, Ht, lekosit, trombosit, serologi dengue TERAPI Nonfarmakologis: tirah baring, makanan lunak Farmakologis: Simtomatis: antipiretik parasetamol bila demam Tatalaksana terinci dapat dilihat pada lampiran protokol tatalaksana DBD - Cairan intravena; Ringer Laktat atau ringer asetat 4-6 jam/kolf Koloid/plasma ekspander pada DBD stadium III dan IV bila diperlukan
141 Panduan Pelayanan Medik PAPDI Transfusi trombosit dan komponen darah sesuai indikasi - Pertimbangan heparinisasi pada DBD stadium III atau IV dengan koagulasi intravaskular diseminata (KID) KOMPLIKASI Renjatan, perdarahan, KID PROGNOSIS Bonam WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Tropik Infeksi RS non pendidikan : Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan: Divisi Hematologi-Onkologi Medik, PMI
142 138 DEMAM TIFOID TropikMeksi PENGERTIAN Demam tifoid merupakan penyakit sistemik akut yang disebabkan oleh infeksi kuman Salmonella typhi atau Salmonella partatyphi DIAGNOSIS Anamnesis: demam naik secara bertangga pada minggu pertama lalu demam menetap (kontinyu) atau remiten pada minggu kedua. Demam terutama sore/ malam hari, sakit kepala, nyeri otot, anoreksia, mual, muntah, obstipasi atau diare. Pemeriksaan Fisis: febris, kesadaran berkabut, bradikardia relatif (peningkatan suhu 1 C tidak diikuti peningkatan denyut nadi 8x/menit), lidah yang berselaput (kotor di tengah, tepi dan ujung merah, serta tremor), hepatomegali, splenomegali, nyeri abdomen, roseolae (jarang pada orang Indonesia). Laboratorium : dapat ditemukan lekopeni, lekositosis, atau lekosit normal, aneosinofilia, limfopenia, peningkatan LED, anemia ringan, trombositopenia, gangguan fungsi hati. Kultur darah (biakan empedu) positif atau peningkatan titer uji Widal >4 kali lipat setelah satu minggu memastikan diagnosis.kultur darah negatif tidak menyingkirkan diagnosis. Uji Widal tunggal dengan titer antibodi O 1/320 atau H 1/640 disertai gambaran klinis khas menyokong diagno sis. Hepatitis Tifosa Bila memenuhi 3 atau lebih kriteria Khosla (1990) : hepatomegali, ikterik, kelainan laboratorium (antara lain; bilirubin >30,6 umol/1, peningkatan SGOT/SGPT, penurunan indeks FT), kelainan histopatologi. Tifoid Karier Ditemukannya kuman Salmonella typhi dalam biakan feses atau urin pada seseorang tanpa tanda klinis infeksi atau pada seseorang setelah 1 tahun pasca-demam tifoid. DIAGNOSIS BANDING Infeksi virus, malaria PEMERIKSAPENUNJANG Darah perifer lengkap, tes fungsi hati, serologi, kultur darah (biakan empedu) TERAPI Nonfarmakologis: tirah baring, makanan lunak rendah serat Farmakologis: Simtomatis Antimikroba: - Pilihan utama: Kloramfenikol 4 x 500 mg sampai dengan 7 hari bebas demam.
143 Panduan Pelayanan Medik PAPDI 139 Altematiflain: - Tiamfenikol 4 x 500 mg (komplikasi hematologi lebih rendah dibandingkan kloramfenikol) - Kotrimoksazol 2x2 tablet selama 2 minggu - Ampisilin dan amoksisilin mg/kgbb selama 2 minggu - Sefalosporin generasi III; yang terbukti efektif adalah seftriakson 3-4 gram dalam dekstrosa 100 cc selama 'A jam per-inflis sekali sehari, selama 3-5 hari. Dapat pula diberikan sefotaksim 2-3 x 1 gram, sefoperazon 2 x 1 gram - Fluorokuinolon (demam umumnya lisis pada hari III atau menjelang hari IV): - Norfloksasin 2 x 400 mg/hari selama 14 hari - Siprofloksasin 2 x 500 mg/hari selama 6 hari - Ofloksasin 2 x 400 mg/hari selama 7 hari - Pefloksasin 400 mg/hari selama 7 hari - Fleroksasin 400 mg/hari selama 7 hari Pada kasus toksik tifoid (demam tifoid disertai gangguan kesadaran dengan atau tanpa kelainan neurologis lainnya dan hasil pemeriksaan cairan otak masih dalam batas normal) langsung diberikan kombinasi kloramfenikol 4 x 500 mg dengan ampisilin 4x1 gram dan deksametason 3x5 mg. Kombinasi antibiotika hanya diindikasikan pada toksik tifoid, peritonitis atau perforasi, renjatan septik. Steroid hanya diindikasikan pada toksik tifoid atau demam tifoid yang mengalami renjatan septik dengan dosis 3x5 mg Kasus tifoid karier: Tanpa kolelitiasis -> pilihan rejimen terapi selama 3 bulan: - Ampisilin 100 mg/kgbb/hari + Probenesid 30 mg/kgbb/hari - Amoksisilin 100 mg/kgbb/hari + Probenesid 30 mg/kgbb/hari - Kotrimoksazol 2x2 tablet/hari Dengan kolelitiasis -> kolesistektomi + regimen tersebut di atas selama 28 hari atau kolesistektomi + salah satu rejimenberikut: - Siprofloksasin 2 x 750 mg/hari - Norfloksasin 2 x 400 mg/hari Dengan infeksi Schistosoma haematobium pada traktus urinarius -> eradikasi Schistosoma haematobium: - Prazikuantel 40 mg/kgbb dosis tunggal, atau - Metrifonat 7,5-10 mg/kgbb bila perlu diberikan 3 dosis, interval 2 minggu Setelah eradikasi berhasil, diberikan rejimen terapi untuk tifoid karier seperti di atas Perhatian: Pada kehamilan fluorokuinolon dan kotrimoksazol tidak boleh digunakan. Kloramfenikol tidak dianjurkan pada trimester III. Tiamfenikol tidak dianjurkan pada trimester I. Obat yang dianjurkan golongan beta laktam: ampisilin, amoksisilin, dan sefalosporin generasi III (seftriakson) 140
144 KOMPLIKASI Intestinal: perdarahan intestinal, perforasi usus, ileus paralitik, pankreatitis. TropiklnfeksL Ekstra-intesdnal: kardiovaskular (kegagalan sirkulasi perifer, miokarditis, trombosls, iromboflebilis), hematologik (anemia hemolitik, trombosilopenia, KID), paru (pneu monia, empiema, pleurilis), hepatobilier (hepatitis, kolesistitis), ginjal (glomerulonefritis» pielonefritis, perinefritis), tulang (osteomielitis, periostitis, spondi litis, artritis), neuropsikiatrik{ioksik lifoid) PROGNOSIS Baik. Bila penyakit berat, pengobatan terlambat/tidak adekuat atau ada komplikasi berat, prognosis meragukan/buruk WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Tropik Infeksi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan: Departemen Bedah digestif RS non pendidikan: Departemen Bedah Panduan Pelayanan Medik PAPDI 141
145 LEPTOSPIROSIS PENGERTIAN Penyakit zoonosis yang disebabkan oleh spirokaeta patogen dari famili Leptospiraceae DIAGNOSIS Anamnesis: demam tinggi, menggigil, sakit kepala, nyeri otot, mual, muntah, diare. Pemeriksaan Fisis: injeksi konjungtiva, ikterik, fotofobia, hepatomegali, splenomegali, penurunan kesadaran Laboratorium; dapat ditemukan leukositosis, peningkatan amilase, lipase, dan CK, gangguan fiingsi had, gangguan fungsi ginjal. Serologi leptospira positif (titer > 1 /100 atau terdapat peningkatan >4 kali pada titer ulangan) DIAGNOSIS BANDING Hepatitis tlfosa, ikteruobstruktif, malaria, kolangitis, hepatitis flilminan PemeriksAan] penunjang DPL, tes fungsi hati, ureum, kreatinin, elektrolit, amilase, lipase, serologi leptospira MAT ( mikoaglutinasi test) TERAPI Nonfarmakologis Tirah baring, makanan/cairan tergantung pada komplikasi organ yang terlibat Parmakologis Simtomatis Antimikroba pilihan adalah pilihan utama: Penisilin G 4 x 1,5 juta unit selama 5-7 hari. altematifnya tetrasiklin, eritromisin, doksisiklin, sefalosporin generasi III, fluorokuinolon KOMPLIKASI Gagal ginjal, pankreatitis, miokarditis, perdarahan masif, meningitis aseptik PROGNOSIS Bonam WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan; Dokter Spesialis Penyakit Dalam 142 Tropiklnfieksi
146 UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Tropik Infeksi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan : Divisi ginjal-hipertensi RS non pendidikan : - Panduan Pelayanan Medik PAPDI 143
147 SEPSIS DAN RENJATAN SEPTIK PENGERTIAN Sepsis merupakan sindrom respons inflamasi sistemik (SIRS) yang disebabkan oleh infeksi. Renjatan (syok) septik: sepsis dengan hipotensi, ditandai dengan penurunan TDS <90 mmhg atau penurunan >40 mmhg dari TD awal, tanpa adanya obatobatan yang dapat menurunkan TD Sepsis berat :gangguan fungsi organ atau kegagalan flingsi organ termasuk penurunan kesadaran, gangguan fungsi hati, ginjal, paru-paru, dan asidosis metabolik DIAGNOSIS SEPSIS 1, SIRS ditandai dengan 2 gejala atau lebih berikut: Suhubadan>38 C atau<36 C Frekuensi denyut jantung >90x/menit Frekuensi pemapasan >24x/menit atau PaCO <32 Hitung leukosit > /mm atau <4.000/nini\ atau adanya >10% sel batang 2. Ada fokus infeksi yang bermakna DIAGNOSIS BANDING Renjatan kardiogenik, renjatan hipovolemik PEMERIKSAAN PENUNJANG DPL, tes fungsi hati, ureum, kreatinin, gula darah, AGD, elektrolit, kultur darah dan infeksi fokal (urin, pus, sputum, dll) disertai uji kepekaan mikroorganisme terhadap anti mikroba, foto toraks TERAPI Eradikasi fokus infeksi Antimikroba empirik diberikan sesuai dengan tempat infeksi, dugaan kuman penyebab, profll antimikroba (farmakokinetik dan farmakodinamik), keadaan fungsi ginjal dan fungsi hati Antimikroba deflnitif diberikan bila hasil kultur mikroorganisme telah diketahui, antimikroba dapat diberikan sesuai hasil uji kepekaan mikroorganisme Suportif: resusitasi ABC, oksigenasi, terapi cairan, vasopresor/inotropik, dan transfusi (sesuai indikasi) pada renjatan septik diperlukan untuk mendapatkan respons secepatnya - Resusitasi cairan. Hipovolemia pada sepsis segera diatasi dengan pemberian cairan kristaloid atau koloid. Volume cairan yang diberikan mengacu pada respons klinis (respons terlihat dari peningkatan tekanan darah, penurunan frekuensi jantung, kecukupan isi nadi, perabaan kulit dan ekstremitas, produksi urin, dan perbaikan kesadaran) dan perlu diperhatikan ada tidaknya tanda kelebihan cairan (peningkatan tekanan vena jugularis, ronki, galop S, dan 144 TrqjiklrifeksL penurunan saturasi oksigen). Sebaiknya dievaluasi dengan CVP
148 (dipertahankan 8-12 mm Hg), dengan mempertimbangkan kebutuhan kalori perhari. - Oksigenasi sesuai kebutuhan. Ventilator diindikasikan pada hipoksemia yang progresif, hiperkapnia, gangguan neurologis, atau kegagalan otot pemapasan - Bila hidrasi cukup tetapi pasien tetap hipotensi, diberikan vasoaktif untuk mencapai tekanan darah sistolik >90 mmhg atau MAP 60 mmhg dan urin dipertahankan >30 ml/jam. Dapat digunakan vasopresor seperti dopamin dengan dosis >8 ig/kgbb/menit, norepinefrin 0,03-1,5 ig/kgbb /menit, fenilefrin 0,5-8 ig/kgbb/menit, atau epinefrin 0,1-0,5 g/kgbb/menit. Bila terdapat disfungsi miokard, dapat digunakan inotropik seperti dobutamin dengan dosis 2-28 ig/kgbb/menit, dopamin 3-8 mcg/kgbb/menit, epinefrin 0,1-0,5 mcg/kgbb/menit, atau fosfodiesterase inhibitor (amrinondanmilrinon). - Transfusi komponen darah sesuai indikasi - Koreksi gangguan metabolik: elektrolit, gula darah, dan asidosis metabolik (secara empiris dapat diberikan bila ph<7,2 atau bikarbonat serum <9 meq/1, dengan disertai upaya perbaikan hemodinamik) - Nutrisi yang adekuat - Terapi suportif terhadap gangguan fungsi ginjal - Kortikosteroid bila ada kecurigaan insufisiensi adrenal - Bila terdapat KID dan didapatkan bukti terjadinya tromboemboli, dapat diberikan heparin dengan dosis 100 lu/kgbb bolus, dilanjutkan lu/ kgbb/jam dengan infus kontinu, dosis lanjutan disesuaikan untuk mencapai target aptt 1,5-2 kali kontrol atau antikoagulan lainnya KOMPLIKASI Gagal napas, gagal ginjal, gagal hati, KID, renjatan septik ireversibel PROGNOSIS Dubia ad malam WE WENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan : Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Tropik Infeksi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan: Divisi pulmonologi, ginjal-hipertensi, hematologi-onkologi, dan medical high care / ICU RS non pendidikan: ICU Panduan Pelayanan Medik PAPDI FEVER OF UNKNOWN ORIGIN 145
149 PENGERTIAN Fever of Unknown Origin (FUO) klasik adalah demam >38,3 C selama lebih dari 3 minggu, sudah dilakukan pemeriksaan intensif selama 3 hari bila pasien dirawat atau minimal 3 kali kunjungan pasien rawat jalan tetapi belum dapat ditentukan penyebab demam. Penyebab; infeksi, neoplasma, penyakit kolagen dan vaskular FUO pada pasien HIV adalah demam >38,3 C selama 4 minggu atau lebih pada pasien rawat jalan atau minimal 4 hari pada pasien yang dirawat dengan hasil pertumbuhan mikroorganisme negatif dari dugaan fokus infeksi. Penyebab: infeksi, obat, sarkoma, limfoma FUO pada pasien netropenia (jumlah lekosit PMN<500/mm)adalah demam >38,3 C, dalam 3 hari perawatan pertumbuhan mikroorganisme masih negatif dari dugaan fokus infeksi. Penyebab: infeksi FUO pada geriatri adalah demam >38,3 C, dalam 3 hari perawatan atau minimal 3 kali kunjungan pasien rawat jalan belum dapat ditentukan penyebab dari demam. Penyebab: neoplasma, penyakit kolagen, infeksi FUO pada pasien pediatri (usia<l 8 tahun) adalah demam >38,3 C selama lebih dari 8 hari, sudah dilakukan pemeriksaan intensif selama 3 hari bila pasien dirawat atau minimal 3 kali kunjungan pasien rawat jalan tetapi belum dapat ditentukan penyebab demam. Penyebab: infeksi, penyakit kolagen, neoplasma FUO pada pasien nosokomial demam >38,3 C timbul pada pasien yang dirawat di RS dan pada saat mulai dirawat serta pada masa permulaan perawatan tidak terjangkit infeksi, penyebab demam tak diketahui dalam waktu 3 hari termasuk hasil pertumbuhan mikroorganisme negatif dari dugaan fokus infeksi. Penyebab: infeksi FUO iatrogenik adalah demam >38,3 C akibat penggunaan obat: penisilin, sefalosporin, sulfonamida, atropin, fenitoin, prokainamida, amfoterisin, inter feron, interleukin, rifampisin, INH, makrolida, klindamisin, vankomisin, aminoglikosida, allopurinol DIAGNOSIS Anamnesis dan Pemeriksaan Fisis: riwayat penyakit secara terperinci: pola demam, ada tidaknya infeksi saluran napas atas, infeksi saluran napas bawah, kaku leher, nyeri perut, disuria atau sakit pinggang, diare, abses atau radang tonsil dan otot, nyeri dan pembengkakan sendi, atau tanpa kelainan spesifik riwayat pekerjaan, perjalanan, kontak dengan orang sakit atau hewan, trauma fisik atau bedah, obat-obatan (termasukrokok, alkohol, narkoba), keadaan kulit pasien, kelenjar getah bening, lubang orifices pasien Laboratorium: sesuai mikroorganisme dan organ terkait DIAGNOSIS BANDING Infeksi, penyakit kolagen, neoplasma, efek samping obat 146 TropikMeksi PEMERIKSAAN PE NUNJA NG Pemeriksaan hematologi, kimia darah, UL, mikrobiologi, imimologi, radiologi, EKG, biopsi jaringan tubuh, pencitraan, sidikan {scanning), endoskopi/peritoneoskopi,
150 angiografi, limfografi, tindakan bedah (laparatomi percobaan), ujipengobatan TERAPI Simtomatis Uji terapeutik dengan antibiotika, kortikosteroid, atau obat antiinflamasi non steroid tidak dianjurkan kecuali bila penyakit progresif dan potensial fatal sehingga terapi empirik diperlukan KOMPLIKASI Sepsis, renjatan sepsis PROGNOSIS Dubia WEWENANG RS pendidikan : Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan : Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Tropik Infeksi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan; Divisi pulmonologi, hematologi-onkologi. RS non pendidikan: - Panduan Pelayanan Medik PAPDI 147 MALARIA PENGERTIAN
151 Malaria merupakan penyakit yang disebabkan oleh infeksi parasit Plasmodium falsiparum, Plasmodium vivax, Plasmodium ovale, stiau Plasmodium malahae dan ditularkan melalui gigitan nyamuk anopheles DIAGNOSIS Anamnesis: riwayat demam intermiten atau terus menerus, riwayat dari atau pergi ke daerah endemik malaria, trias malaria (keadaan menggigil yang diikuti dengan demam dan kemudian timbul keringat yang banyak; pada daerah endemik malaria, trias malaria mungkin tidak ada, diare dapat merupakan gejala utama) Pemeriksaan Fisis: konjungtivapucat, sklera ikterik, splenomegali Laboratorium: sediaan darah tebal dan tipis ditemukan Plasmodium, serologi ma laria (+) [sebagai penunjang] Malaria berat: ditemukannya P falciparum dalam stadium aseksual disertai satu atau lebih gejala berikut; 1. Malaria serebral: koma dalam yang tak dapat/sulit dibangunkan dan bukan disebabkan oleh penyakit lain 2. Anemiaberat(normositik)padakeadaanhitungparasit>10.000/ul; (Hb<5 g/dl atau hematokrit < 15%) 3. Gagal ginjal akut (urin <400 ml/24 jam pada orang dewasa, atau <12 ml/kgbb pada anak-anak setelah dilakukan rehidrasi disertai kreatinin >3 mg/dl) 4. Edema "pdju!acute respiratory distress syndrome (ARDS) 5. Hipoglikemia (gula darah <40 mg/dl) 6. Gagal sirkulasi atau syok (tekanan sistolik <70 mmhg, disertai keringat dingin atau perbedaan temperatur kulit-mukosa > 1 C) 7. Perdarahan spontan dari hidung, gusi, saluran cema, dan/atau disertai gangguan koagulasi intravaskular 8. Kejang berulang lebih dari 2 kali dalam 24 jam setelah pendinginan pada hipertermia 9. Asidemia (ph 7,25) atau asidosis (bikarbonat plasma <15 meq/1) 10. Hemoglobinuria makroskopik oleh karena infeksi malaria akut (bukan karena efek sampihg obat antimalaria pada pasien dengan defisiensi G6PD) 11. Diagnosis pasca-kematian dengan ditemukannya P. Falciparum yang padat pada pembuluh darah kapiler jaringan otak Beberapa keadaan yang juga digolongkan sebagai malaria berat sesuai dengan gambaran klinis daerah setempat: 1. Gangguan kesadaran 2. Kelemahan otot tanpa kelainan neurologis (tak bisa duduk/jalan) 3. hiperparasitemia >5% pada daerah hipoendemik atau daerah tak stabil malaria 4. Ikterus (bilirubin >3 mg/dl)5.hiperpireksia (suhu rektal >40 C) 148 TropiklnfeksL DIAGNOS IS I BANDING nfeksi virus, demam tifoid toksik, hepatitis fulminan, leptospirosis, ensefalitis PEMERIKSAAN] PENUNJANG Darah tebal dan tipis malaria, serologi malaria, DPL, tes fungsi ginjal, tes fungsi hati,
152 gula darah, UL, AGD, elektrolit, hemostasis, rontgen toraks, EKG JERAPI 1 Infeksi E, vivax atau P, ovale a. Daerah sensitifklorokuin: Klorokuin basa 150 mg: Hari 1:4 tablet+ 2 tablet (6jamkemudian), Hari II dan III; 2 tablet atau Hari I dan II: 4 tablet, Hari III: 2 tablet Terapi radikal: ditambah primakuin 1x15 mg selama 14 hari. Bila gagal dengan terapi klorokuin, kina sulfat 3 x mg/hari selama 7 hari b. Daerah resisten klorokuin Kina 3 x mg selama 7 hari Terapi radikal: ditambah primakuin 1x15 mg selama 14 hari EL Infeksi ringan/sedang, infeksi campur/? falciparum R vivax Artemisin Hari 1:4 tablet (200 mg) Hari II; 4 tablet (200 mg) Hari III: 4 tablet (200 mg) Amodiaquin Hari 1:4 tablet (600 mg) Hari II: 4 tablet (600 mg) Hari III: 2 tablet (600 mg) Klorokuin basa 150 mg: Hari 1:4 tablet + 2 tablet (6 jam kemudian), Hari H: 2 tablet Hari HI; 2 tablet atau Hari 1:4 tablet Hari II; 4 tablet Hari HI: 2 tablet Bila perlu ditambah terapi radikal: ditambah primakuin 45 mg (3 tablet) (dosis tunggal); infeksi campur: primakuin 1x15 mg selama 14 hari->bila resisten dengan pengobatan tersebut: SP 3 tablet (dosis tunggal) atau kina sulfat 3 x mg/hari selama 7 hari in. Malaria berat Artesunate iv/im 2,4 mg/kgbb diberikan pada jam ke-0, 12,24, dilanjutkan satu kali per hari. Panduan Pelayanan Medik PAPDI 149 Drip kina HCl 500 mg (10 mg/kgbb) dalam ml D5% diberikan dalam 6-8 jam (maksimum 2000 mg) dengan pemantauan EKG dan kadar gula darah tiap 8-12 jam sampai pasien dapat minum obat per oral atau sampai hitung parasit malaria sesuai target (total pemberian parenteral dan per oral selama 7 hari dengan dosis peroral 10 mg/kgbb/24 jam diberikan 3 kali sehari) Pengobatan dengan kina dapat dikombinasikan dengan tetrasiklin 94 mg/
153 kgbb diberikan 4 kali sehari atau doksisiklin 3 mg/kgbb sekali sehari Perhatian SP tidakboleh diberikan padabayi dan ibuhamil Primakuin tidakboleh diberikan pada ibu hamil, bayi, dan penderita defisiensi G6PD. Klorokuin tidakboleh diberikan dalam keadaan perut kosong. Pada pemberian kina parenteral, bila obat sudah diterima selama 48 jam tetapi belum ada perbaikan dan atau terdapat gangguan flingsi ginjal, maka dosis selanjutnya diturunkan sampai 30-50%. Kortikosteroid merupakan kontraindikasi pada malaria serebral. Pemantauan pengobatan: hitung parasit minimal tiap 24 jam, target hitung parasit pada H1 50% HO dan H3 <25% HO. Pemeriksaan diulang sampai dengan tidak ditemukan parasit malaria dalam 3 kali pemeriksaan berturut-turut. Pencegahan: klorokuin basa 5 mg/kgbb, maksimal 300 mg/minggu diminumtiap minggu sejak 1 minggu sebelum masuk daerah endemik sampai dengan 4 minggu setelah meninggalkan daerah endemik atau doksisiklin 1,5 mg/kgbb/hari dimulai 1 (satu) hari sebelum pergi ke daerah endemis malaria hingga 4 minggu setelah meninggalkan daerah endemis KOMPLIKASI Malaria berat, renjatan, gagal napas, gagal ginjal akut PROGNOSIS Malaria falsiparum ringan/sedang, malaria vivax, atau malaria ovale: bonam. Malaria berat: dubiaadmalam WE WENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan : Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan : Departemen llmu Penyakit Dalam - Divisi Tropik Infeksi RS non pendidikan: Bagian llmu Penyakit Dalam UNIT TERKAIT RS pendidikan: Divisi Ginjal-Hipertensi, Divisi Pulmonologi dan Departemen Neurologi RS non pendidikan : Bagian Neurologi 150 TropikliifeksL INTOKSIKASI OPIAT PENGERTIAN Intoksikasi opiat merupakan intoksikasi akibat penggunaan obat golongan opiat yaitu morfin, petidin, heroin, opium, pentazokain, kodein, loperamid, dekstrometorfan
154 DIAGNOSIS Anamnesis: informasi mengenai seluruh obat yang digunakan, sisa obat yang ada Pemeriksaan Fisis: pupil miosis-/?/ point pupil, depresi napas, penurunan kesadaran, nadi lemah, hipotensi, tanda edema paru, needle track sign, sianosis, spasme saluran cema danbilier, kejang Laboratorium: opiat urin positif atau kadar dalam darah tinggi DIAGNOSIS BANDING Intoksikasi obat sedatif; barbiturat, benzodiazepin, etanol PEMERIKSAAN PENUNJANG Opiat urin/darah, AGD, elektrolit, gula darah, rontgen toraks TERAPI A- Penanganan kegawatan: resusitasi A-B-C {airway, breathing, circulation) dengan memperhatikan prinsip kewaspadaan universal. Bebaskan jalan napas, berikan oksigen sesuai kebutuhan, pemasangan infus dan pemberian cairan sesuai kebutuhan. B. Pemberian antidotnalokson 1. Tanpa hipoventilasi: dosis awal diberikan 0,4 mg intravena pelan-pelan atau diencerkan 2. Dengan hipoventilasi: dosis awal diberikan 1-2 mg intravena pelan-pelan atau diencerkan 3. Bila tak ada respon, diberikan nalokson 1-2 mg intravena tiap 5-10 menit hingga timbul respons (perbaikan kesadaran, hilangnya depresi pemapasan, dilatasi pupil) atau telah mencapai dosis maksimal 10 mg. Bila tetap tak ada respon, diagnosis intoksikasi opiat perlu dikaji ulang, 4. Efek nalokson berkurang dalam menit dan pasien dapat jatuh kedalam keadaan overdosis kembali, sehingga perlu pemantauan ketat tanda vital, kesadaran, dan perubahan pupil selama 24 jam. Untuk pencegahan dapat diberikan drip nalokson satu ampul dalam 500 ml D5% atau NaCl 0,9% diberikan dalam 4-6 jam 5. Simpan sampel urin untuk pemeriksaan opiat urin dan lakukan foto toraks 6. Pertimbangan pemasangan pipa endo trakeal bila: pemapasan tak adekuat setelah pemberian nalokson yang optimal, oksigenasi kurang meski ventilasi cukup, atau hipoventilasi menetap setelah 3 jam pemberian nalokson yang optimal 7. Pasien dipuasakan 6 jam untuk menghindari aspirasi akibat spasme pilorik, Panduan Pelayanan Medik PAPDI bila diperlukan dapat dipasang NGT untuk mencegah aspirasi atau bilas lambung pada intoksikasi opiat oral 8. Activated charcoal dapat diberikan pada intoksikasi peroral dengan memberikan 240 ml cairan dengan 30 gram charcoal, dapat diberikan sampai 100 gram 9. Bila terjadi kejang dapat diberikan diazepam intravena 5-10 mg dan dapat diulang bilaperlu 151
155 Pasien dirawat untuk penilaian keadaan klinis dan rencana rehabilitasi. KOMPLIKASI Aspirasi, gagal napas, edema paru akut PROGNOSIS Dubia WE WENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan : Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Tropik Infeksi RS non pendidikan : Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan : Divisi Psikosomatik, Divisi Pulmonologi dan Departemen Psikiatri, Departemen Anestesi/ICU RS non pendidikan: Bagian Psikiatri 152 INTOKSIKASI ORGANOFOSFAT Tropiklnfeksi PENGERTIAN Intoksikasi organofosfat merupakan intoksikasi akibat zat yang mengandung organofosfat
156 DIAGNOSIS Anamnesis: riwayat minum/kontak dengan zat yang mengandung organofosfat, muntah Pemeriksaan Fisis: bradikardia, pupil miosis, penurunan kesadaran, tanda-tanda aspirasi Laboratorium: pemeriksaan bahan muntah atau darah mengandung organofosfat PEMERIKSAAN P E NUNJANG DPL, elektrolit, rontgen toraks, EKG, pemeriksaan organofosfat TERAPI Bilas lambung melalui NGT Atropinisasi KOMPLIKASI Gagal napas, blok AV PROGNOSIS Dubia WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan; Departemen Ilmu Penyakit Dalam - Divisi Tropik Infeksi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan: Divisi Pulmonologi, Psikosomatik RS non pendidikan: Bagian Psikiatri 153
157 2.6 GINJAL HIPERTENSI GinjalHipeitensi PENYAKIT GINJAL KRONIK PENGERTIAN Kriteria penyakit ginjal kronik adalah: 1. Kerusakan ginjal yang terjadi selama 3 bulan atau lebih, berupa kelainan struktur atau fungsi ginjal, dengan atau tanpa penurunan laju filtrasi glomerulus (LFG), berdasarkan: kelainan patologik atau petanda kerusakan ginjal, termasuk kelainan pada komposisi darah atau urin, atau kelainan pada pemeriksaan pencitraan 2. LFG <60 ml/menit/1,73 yang terjadi selama 3 bulan atau lebih, dengan atau tanpa kerusakan ginjal DIAGNOSIS Anamnesis: lemas, mual, muntah, sesak napas, pucat, BAK berkurang Pemeriksaan Fisis; anemis, kulit kering, edema tungkai atau palpebra, tanda bendungan paru' Laboratorium: gangguan fungsi ginjal Batasan dan Stadium Penyakit Ginjal Kronik LFG (ml/menit/1,73 m) > <15 (atau dialisis) Dengan Kerusakan _Ginjal_ Dengan Tanpa hipertensi Hipertensi Tanpa Kerusakan Ginjal Dengan hipertensi Hipertensi Hipertensi + ilfg 3 4 Tanpa Hipertensi 'Normal' ilfg diagnosis! banding Gagal ginjal akut Pe meriksaan! penunjang DPL, ureum, kreatinin, UL, tes klirens kreatinin (TTK) ukur, elektrolit (Na, K, CI, Ca, P, Mg), profil lipid, asam urat senun, gula darah, AGD, SI, TIBC, feritin serum, hormon PTH, albumin, globulin, USG ginjal, pemeriksaan imunologi, hemostasis lengkap, foto polos abdomen, renogram, foto toraks, EKG, ekokardiografi, biopsi ginjal, HBsAg,
158 AntiHCV,AntiHIV. TERAPI Nonfarmakologis: Pengaturan asupan protein: Panduan Pelayanan Medik PAPDI pasien non dialisis 0,6-0,75 gram/kgbb ideal/hari sesuai dengan CCT dan toleransi pasien - pasien hemodialisis 1-1,2 gram/kgbb ideal/hari - pasien peritoneal dialisis 1,3 gram/kgbb/hari Pengaturan asupan kalori: 35 Kal/kgBB ideal/hari Pengaturan asupan lemak: 30-40% dari kalori total dan mengandung jumlah yang sama antara asam lemak bebas jenuh dan tidak jenuh Pengaturan asupan karbohidrat: 50-60% dari kalori total Garam (NaCl); 2-3 gram/hari Kalium: meq/kgbb/hari Fosfor: 5-lOmg/kgBB/hari. Pasien HD: 17mg/hari Kalsium: mg/hari Besi: mg/hari Magnesium: mg/hari Asam folat pasien HD: 5 mg Air: jumlah urin 24 jam ml {insensible water loss), Pada CAPD air disesuaikan dengan jumlah dialisat yang keluar. Kenaikan berat badan di antara waktu HD <5% BB kering. Farmakologis: Kontrol tekanan darah: Penghambat ACE atau antagonis reseptor Angiotensin II - > evaluasi kreatinin dan kalium serum, bila terdapat peningkatan kreatinin >35% atau timbul hiperkalemi harus dihentikan - Penghambat kalsium Diuretik Pada pasien DM, kontrol gula darah -> hindari pemakaian metformin dan obatobat sulfonilurea dengan masa kerja panjang. Target HbAlC untuk DM tipe 1 0,2 di atas nilai normal tertinggi, untuk DM tipe 2 adalah 6% Koreksi anemia dengan target Hb g/dl Kontrol hiperfosfatemi: kalsium karbonat atau kalsium asetat Kontrol osteodistrofi renal: Kalsitriol Koreksi asidosis metabolik dengan target HCO meq/1 Koreksi hiperkalemi Kontrol dislipidemia dengan target LDL< 100 mg/dl, dianj urkan golongan statin Terapi ginjal pengganti KOMPLIKASI Kardiovaskular, gangguan keseimbangan asam basa, cairan, dan elektrolit, osteodistrofi renal, anemia PROGNOSIS Dubia
159 158 GinjalHipertensi WE WENANG RS pendidikan; Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam Hemodialisis ; wewenang Subspesialis Ginjal-Hipertensi dan internist dengan sertifikasi hemodialisis UNIT YANG MENANGANI RS pendidikan; Departemen Ilmu Penyakit Dalam - Divisi Ginjal-Hipertensi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT T ERKAIT RS pendidikan: Unit Hemodialisis, ICU / Medical High Care, Departemen Bedah Urologi RS non pendidikan: Unit hemodialisis, ICU
160 Panduan Pelayanan Medik PAPDI 159 SINDROM NEFROTIK PENGERTIAN Sindrom nefrotik (SN) merupakan salah satu gambaran klinik penyakit glomerular yang ditandai dengan proteinuria masif >3,5 gram/24 jam/1,disertai liipoalbuminemia, edema anasa, fifpernpidemii*,lipldm hiperkoagmlabiliias. DIAGNOSIS Anamnesis: benukak seluruh lubuh, buang air kecil kcruh Pcmeriksaan edema anasarka, asites Laboratorium: proteinuria masif >3,5 gram/24 jam/1,73 m, hiperlipidemia, hipoalbuminemia (<3,5 gram/dl), lipiduria, hiperkoagulabilitas. Diagnosis etiologi berdasarkan bj.opsi.,giajal DIAGNOSIS BANDING Edema dan asites akibat penyakit hati atau malnutrisi, diagnosis etiologi SN PEMERIKSAAN PE NUNJA NG Urinalisis, ureum, kreatinin, tes fungsi hati, profil lipid, DPL, elektrolit, gula darah, hemostasis, pemeriksaan imunologi, biopsi ginjal, protein urin kuantitatif TERAPI Nonfarmakologis: Istirahat Restriksi protein dengan diet protein 0,8 gram/kgbb ideal/hari + ekskresi protein dalam urin/24 jam. Bila fungsi ginjal sudah menurun, diet protein disesuaikan hingga 0,6 gram/kgbb ideal/hari + ekskresi protein dalam urin/24 jam Diet rendah kolesterol <600 mg/hari Berhenti merokok Diet rendah garam, restriksi cairan pada edema Farmakologis: Pengobatan edema: diuretik loop Pengobatan proteinuria dengan penghambat ACE dan/atau antagonis reseptor Angiotensin II Pengobatan dislipidemia dengan golongan statin Pengobatan hipertensi dengan target tekanan darah <125/75 mmhg. Penghambat ACE dan antagonis reseptor Angiotensin II sebagai pilihan obat utama Pengobatan kausal sesuai etiologi SN (lihat topik penyakit glomerular) KOMPLIKASI Penyakit ginjal kronik, tromboemboli
161 160 Ginjalffipertensi PROGNOSIS Tergantung jenis kelainan glomerular WEWENANG RS pendidikan; Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan; Departemen Ilmu Penyakit Dalam - Divisi Ginjal-Hipertensi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan: Departemen Patologi Anatomik RS non pendidikan: -.0-0
162 Panduan Pelayanan Medik PAPDI Fenyakit glomerular 161 PENGERTIAN Penyakit Glomerular merupakan penyakit ginjal berupa peradangan pada glomerulus dan dapat dibedakan menjadi penyakit glomerular primer atau sekunder. Penyakit glomerular primer: 1. Kelainan minimal 2. Glomerulosklerosis fokal segmental 3. Glomerulonefritis (GN) difiis: a. GN membranosa (nefropati membranosa) b. GN proliferatif (terdapat sedimen aktif pada urinalisis: sedimen eritrosit (+), hematuri); - GN proliferatifmesangial GN proliferatif endokapiler GN membranoproliferatif (mesangiokapiler) GN kresentik dan necrotizing c. GN sclerosing 4. Nefropati IgA Penyakit glomerular sekunder: 1. Nefropati diabetik 2. Nefritis lupus 3. GN pasca infeksi 4. GN terkait hepatitis 5. GN terkait HIV Keterangan: Difus: lesi mencakup >80% glomerulus. Fokal: lesi mencakup <80% glomerulus. Segmental: lesi mencakup sebagian gelung glomerulus. Global: lesi mencakup keseluruhan gelung glomerulus. DIAGNOSIS Manifestasi klinis penyakit glomerular dapat berupa: 1. Sindromnefrotik 2. Hematuria persisten 3. Proteinuria persisten 4. Sindrom nefritik (hipertensi, hematuria, azotemia) 5. Rapidprogressive glomerulonephritis (RPGN) DIAGNOSIS BANDING Etiologi dari penyakit glomerular
163 162 GinjalHipertensL Femeriksaaim] penunjang Urinalisis, ureum, kreatinin, protein urin kuantitatif/24 jam, pemeriksaan imunologi, biopsi ginjal, gula darah, tes flingsi hati TERAPI Sesuai etiologi, penyakit glomerular primer: 1. llainan minimal: Steroid yang setara dengan prednison 60 mg/m (maksimal 80 mg) selama 4-6 minggu Setelah 4-6 minggu dosis prednison diberikan 40 mg/m selang sehari selama 4-6 minggu - Bila terjadi relaps: dosis prednison kembali 60 mg/m (maksimal 80 mg) setiap hari sampai 3 hari bebas protein dalam urin, kemudian kembali selang sehari dengan dosis 40 mg/m selama 4 minggu - Bila sering relaps ( > 2 kali ): prednison selang sehari ditambah dengan siklofosfamid 2 mg/kgbb atau klorambusil 0,15 mg/kgbb selama 8 minggu. Bila gagal, diberikan siklosporin 5 mg/kgbb selama 6-12 bulan - Bila tergantung steroid (relaps terjadi pada saat dosis steroid diturunkan atau dalam 2 minggu pasca obat sudah dihentikan, 2 kali berturut-turut): siklofosfamid 2 mg/kgbb selama 8-12 minggu. Bila gagal, diberikan siklosporin 5 mg/kgbb selama 6-12 bulan Bila resisten terhadap steroid, diberikan siklosporin 5 mg/kgbb selama 6-12 bulan 2. iglomerulonefritisfokallsegmental: Steroid yang setara dengan prednison 60 mg/hari selama 6 bulan. - Bila resisten atau tergantung steroid: siklosporin 5 mg/kgbb selama 6 bulan - Bila terjadi remisi, dosis siklosporin diturunkan 25% setiap dua bulan - Bila gagal, siklosporin dihentikan 3, Nefropati membranosa: Metil prednisolon bolus intravena 1 gram/hari selama 3 hari Kemudian diberikan steroid yang setara dengan prednison 0,5 mg/kgbb/ hari selama 1 bulan lalu diganti dengan klorambusil 0,2 mg/kgbb/hari atau siklofosfamid 2 mg/kgbb/hari selama 1 bulan Prosedur kedua diulang kembali sampai seluruhnya dari prosedur kedua sebanyak 3 kali 4. Glomerulonefritismembranoproliferatif Steroid tidak terbukti efektif pada pasien dewasa. Dianjurkan pemberian aspirin 325 mg/hari atau dipiridamol 3 x mg/hari atau kombinasi keduanya selama 12 bulan. Bila dalam 12 bulan tidak memberikan respon, pengobatan dihentikan sama sekali 5. Nefropati IgA Bila proteinuria < 1 gram, hanya observasi Bila proteinuria 1-3 gram, dengan fungsi ginjal normal, hanya observasi. Bila dengan gangguan fungsi ginjal, diberikan minyak ikan 163
164 Panduan Pelayanan Medik PAPDI Bila proteinuria >3 gram dengan CCT >70 ml/menit, diberikan steroid yang setara dengan prednison 1 mg/kgbb selama 2 bulan lalu tappering offsecara perlahan sampai dengan 6 bulan. Bila CCT<70 ml/menit, hanya diberikan minyak ikan Suplementasi kalsium selama terapi dengan steroid KOMPLIKASI Penyakit ginjal kronik PROGNOSIS Tergantung jenis kelainan glomerular WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Ginjal-Hipertensi RS non pendidikan : Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan : Departemen Patologi Anatomik RS non pendidikan : GinjalHipertensi
165 GAGAL GINJAL AKUT PENGERTIAN Gagal ginjal akut (GGA) adalah sindrom yang ditandai oleh penunman laju filtrasi glomerulus secara mendadak dan cep(hitungan jam-minggu) yang mengakibatkan terjadinya retensi produk sisa nitrogen seperti ureum dan kreatinin. Peningkatan kreatinin serum 0,5 mg/dl dari nilai sebelumnya, penurunan CCT hitung sampai 50% atau penurunan fungsi ginjal yang mengakibatkan kebutuhan akan dialisis. DIAGNOSIS Terdapat kondisi yang dapat menyebabkan GGA: 1. Pre-renal: akibat hipoperfusi ginjal (dehidrasi, perdarahan, penurunan curah jantung dan hipotensi oleh sebab lain) 2. Renal; akibatkerusakanakutparenkim ginjal (obat, zat kimia/toksin, iskemi ginjal, penyakit glomerular) 3. Post-renal: akibat obstruksi akut traktus urinarius (batu saluran kemih, hipertrofi prostat, keganasan ginekologis) Fase gagal ginjal akut adalah anuri(produksi urin<100 mg/24jam), oliguria (produksi urin <400 ml/24 jam), poliuria (produksi uiin >3,500 ml/24 jam) DIAGNOSIS BANDING Episode akut pada penyakit ginjal kronik PEMERIKSAAN P E NUNJANG Tes fungsi ginjal, DPL, urinalisis elektrolit, AGD, gula darah TERAPI Asupan nutrisi - Kebutuhan kalori 30 Kal/kgBB ideal/hari pada GGA tanpa komplikasi; kebutuhan ditambah 15-20% pada GGA berat (terdapat komplikasi/stres) - Kebutuhan protein 0,6-0,8 gram/kgbb ideal/hari pada GGA tanpa komplikasi; 1-1,5 gram/kgbb ideal/hari pada GGA berat - Perbandingan karbohidrat dan lemak 70:30 Suplementasi asam amino tidak dianjurkan Asupan cairan -> tentukan status hidrasi pasien, catat cairan yang masuk dan keluar tiap hari, pengukuran BB setiap hari bila memungkinkan, dan pengnkuran tekanan vena sentral bila ada fasilitas. Hipovolemia: rehidrasi sesuai kebutuhan - Bila akibat perdarahan diberikan transflisi darah PRC dan cairan isotonik, hematokrit dipertahankan sekitar 30% - Bila akibat diare, muntah, atau asupan cairan yang kurang dapat diberikan cairan kristaloid - Normovolemia: cairan seimbang {input = output) - Hipervolemia: restriksi cairan {input < output) Panduan Pelayanan Medik PAPDI 165
166 - Fase anuria/oliguria: cairan seimbang; Fase poliuria; 2/3 dari cairan yang keluar Dalam keadaan insensible water loss yang normal, pasien membutuhkan ml electrolyte free water perhari sebagai bagian dari total cairan yang diperlukan - Koreksi gangguan asam basa - Koreksi gangguan elektrolit: Asupan kalium dibatasi <50 meq/hari. Hindari makanan yang banyak mengandung kalium, obat yang mengganggu ekskresi kalium seperti penghambat ACE dan diuretik hemat kalium, dan cairan/nutrisi parenteral yang mengandung kalium Bila terdapat hipokalsemia ringan diberikan koreksi per oral 3-4 gram per hari dalam bentuk kalsium karbonat, bila sampai timbul tetani, diberikan kalsium glukonas 10% IV Bila terdapat hiperfosfatemia, diberikan obat pengikat fosfat seperti alu minium hidroksida atau kalsium karbonat yang diminum bersamaan dengan makan - Pemberian furosemid bersamaan dengan dopamin dapat membantu pemeliharaan fase nonoligurik, tapi terapi harus dihentikan bila tidak memberikan hasil yang diinginkan - Indikasi dialisis: - Oliguria - Anuria - Hiperkalemia (K >6,5 meq/1) Asidosis berat (ph <7,1) - Azotemia (ureum >200 mg/dl) - Edema paru Ensefalopati uremikum Perikarditis uremik - Neuropati/miopati uremik - Disnatremia berat (Na > 160 meq/1 atau <115 meq/1) Hipertermia - Kelebihan dosis obat yang dapat didialisis (keracunan) KOMPLIKASI Gangguan asam basa dan elektrolit, sindrom uremik, edema paru, infeksi PROGNOSIS Dubia ad bonam WEWENANG RS pendidikan : Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan; Dokter Spesialis Penyakit Dalam Hemodialisis: wewenang Subspesialis Ginjal-Hipertensi dan internist dengan sertifikasi hemodialisis 166 GinjalHpertensi UNIT YANG MENANGANI
167 RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Ginjal-Hipertensi, Unit hemodialisis RS non pendidikan: Bagian Ilmu Penyakit Dalam, unit Hemodialisis UNIT TERKAIT RS pendidikan: ICU, unit dialisis Klasifikasi TD sistolik (mmhg) TD diastolik (ramhu) Normal <120 dan <80 Pre-hipertensi atau Hipertensi stage atau Hipertensi stage 2 >160 atau >100 RS non pendidi kan: - Panduan Pelayanan Medik PAPDI 167
168 HIPERTENSI PENGERTIAN Hipertensi adalah keadaaan tekanan darah yang sama atau melebihi 140 mmhg sistolik dan/atau sama atau melebihi 90 mmhg diastolik pada seseorang yang tidak sedang makan obat antihipertensi. Klasifikasi Tekanan Darah Berdasarkan Joint National Committee VII: Diagnosis Klasifikasi berdasarkan hasil rata-rata pengukuran tekanan darah yang dilakukan minimal 2 kali tiap kunjungan pada 2 kali kunjungan atau lebih dengan menggunakan cuffyang meliputi minimal 80% lengan atas pada pasien dengan posisi duduk dan telah beristirahat 5 menit. Tekanan sistolik = suara fase 1 dan tekanan diastolik = suara fase 5 Pengukuran pertama harus pada kedua sisi lengan untuk menghindarkan kelainan pembuluh darah perifer Pengukuran tekanan darah pada waktu berdiri diindikasikan pada pasien dengan risiko hipotensi postural (lanjut usia, pasien DM, dll) Faktor risiko kardiovaskular: Hipertensi Merokok Obesitas (IMT>30) Inaktivitas fisik - Dislipidemia Diabetes melitus - Mikroalbuminuria atau LFG <60 ml/menit - Usia (laki-laki >55 tahun, perempuan >65 tahun) - Riwayat keluarga dengan penyakit kardiovaskular dini (laki-laki <55 tahun atau perempuan <65 tahun) Kerusakan organ sasaran: - Jantung: hipertrofi ventrikel kiri, angina atau riwayat infark miokard, riwayat revaskularisasi koroner, gagal jantung Otak: strok atau transient ischemic attack (TIA) - Penyakit ginj al kronik - Penyakit arteri perifer - Retinopati Penyebab hipertensi yang telah diidentifikasi; sleep apnea, akibat obat atau / - ) 168 GinjalHipertensi
169 berkaitan dengan obat, penyakit ginjal kronik, aldosteronisme primer, penyakit renovaskular, terapi steroid kronik dan sindrom Cushlng, feokromositoma, koarktasi aorta, penyakit tiroid atau paratiroid DIAGNOSIS BANDING Peningkatan tekanan darah akibat white coat hypertension, rasa nyeri, peningkatan tekanan intraserebral, ensefalitis, akibat obat, dll PEMERIKSAAN PENUNJANG Urinalisis, tes fungsi ginjal, gula darah, elektrolit, profil lipid, foto toraks, EKG; Sesuai penyakit penyerta; asam urat, aktivitas renin plasma, aldosteron, katekolamin Berulang urin, USG pembuluh darah besar, USG ginjal, ekokardiografi TERAPI Modifikasi gaya hidup dengan target tekanan darah < 140/90 mmhg atau <130/ 80 pada pasien DM atau penyakit ginjal kronis. Bila target tidak tercapai maka diberikan obat inisial. Obat inisial dipilih berdasarkan: 1. Hipertensi tanpa compelling indication a. Pada hipertensi stage I dapat diberikan diuretik. Pertimbangkan pemberian penghambat ACE, penyekat reseptor beta, penghambat kalsium., atau kombinasi. b. pada hipertensi stage II dapat diberikan kombinasi 2 obat, biasanya golongan diuretik, tiazid dan penghambat ACE atau antagonis reseptor All atau penyekat reseptor beta atau penghambat kalsium. 2. Hipertensi dengan compelling indication. Lihat tabel petunjuk pemilihan obat pada compelling indication. Obat antihipertensi lain dapat diberikan bila dibutuhkan misalnya diuretik, antagonis reseptor All, penghambat ACE, penyekat reseptor beta, atau penghambat kalsium. Bila target tidak tercapat maka dilakukan optimalisasi dosis atau ditambahkan obat lain sampai target tekanan darah tercapai. Pertimbangkan untuk berkonsultasi pada spesialis hipertensi. Pada penggunaan penghambat ACE atau antagonis reseptor All: evaluasi kreatinin dan kalium serum, bila terdapat peningkatan kreatinin >35% atau timbul hiperkalemi harus dihentikan Kondisi khusus lain: - Obesitas dan sindrom metabolik (terdapat 3 atau lebih keadaan berikut: lingkar pinggang laki-laki >102 cm atau perempuan >89 cm, toleransi glukosa terganggu dengan gula darah puasa >110 mg/dl, tekanan darah minimal 130/ 85 mmhg, trigliserida tinggi >150 mg/dl, kolesterol HDL rendah <40 mg/dl pada laki-laki atau <50 mg/dl pada perempuan) -> modifikasi gaya hidup yang intensif dengan pilihan terapi utama golongan penghambat ACE. Pilihan lain adalah antagonis reseptor All, penghambat kalsium, dan penghambat a - Hipertrofi ventrikel kiri -> tatalaksana tekanan darah yang agresif termasuk penurunan berat badan, restriksi asupan natrium, dan terapi dengan semua kelas antihipertensi kecuali vasodilator langsung, hidralazin danminoksidil Panduan Pelayanan Medik PAPDI 169
170 Petunjuk pemilihan obat pada compelling indications Risiko Tinggi Diuretik Penyekat Penghambat Antagonis Penghambat Antagonis dg compelling Reseptor p ACE ReseptorAH Kalsium Aldosteron indication V V V V Gagal Jantung Pasca Infark V V %/ Miokard Risiko Tinggi V V V V Peny. Koroner DM V V V V V Penyakit Ginjal Kronik Pcncegahan V V Stroke V - Penyakit arteri perifer -> semua kelas anti hipertensi, tatalaksana faktor risiko pemberian aspirin - Lanjut usia, termasuk penderita hipertensi sistolik terisolasi -> diuretika (tiazid) sebagai lini pertama, dimulai dengan dosis rendah 12,5 mg/hari. Penggunaan obat antihipertensi lain dengan mempertimbangkan penyakit penyerta - Kehamilan ->pilihan terapi adalah golongan metildopa, penyekat reseptor P, antagonis kalsium, dan vasodilator. Penghambat ACE dan antagonis reseptor All tidak boleh digunakan selama kehamilan. KOMPLIKASI Hipertrofi ventrikel kiri, proteinuria dan gangguan fungsi ginjal, aterosklerosis pembuluh darah, retinopati, strok atau TIA, infark miokard, angina pektoris, gagal jantung, PROGNOSIS ' X " \ W Bonam WE WENANG - RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan : Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan : Departemen Ilmu Penyakit Dalam ~ Divisi Ginjal-Hipertensi, Divisi Kardiologi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan: ICCU, Departemen mata, Neurologi RS non pendidikan : ICCU / ICU, Departemen mata, neurologi 170 KRISIS HIPERTENSI ffinjalffipertensi
171 PENGERTIAN Krisis hipertensi adalah keadaan hipertensi yang memerlukan penurunan tekanan darah segera karena akan mempengaruhi keadaan pasien selanjutnya. Tingginya tekanan darah bervariasi, yang terpenting adalah cepat naiknya tekanan darah. Dibagi menjadi dua: 1. Hipertensi emergency: situasi di mana diperlukan penurunan tekanan darah yang segera dengan obat anlihipertensi parenteral karena adanya kerusakan organ target akut atau progresif 2. Hipertensi urgency: situasi di mana terdapat peningkatan tekanan darah yang bermakna tanpa adanya gejala yang berat atau kerusakan organ target progresif dan tekanan darah perlu diturunkan dalam bebcrapajam. DIAGNOSIS Anamnesis: Riwayat hipertensi dan terapinya, kepatuhan minum obat pasien, tekanan darah rata-rata, riwayat pemakaian obat-obat simpatomimetik dan ste roid, kelainan hormonal, riwayat penyakit kronik lain, gejala-gejala serebral, jantung, dan gangguan penglihatan Pemeriksaan fisis: Tekanan darah pada kedua ekstremitas, perabaan denyut nadi perifer, bunyi jantung, bruit pada abdomen, adanya edema atau tanda penumpukan cairan, funduskopi, dan status neurologis. Laboratorium: sesuai dengan penyakit dasar, penyakit penyerta, dan kerusakan organ target DIAGNOSIS BANDING Penyebab hipertensi emergency: Hipertensi maligna terakselerasi dan papiledema Kondisi serebrovaskular: ensefalopati hipertensi, infark otak aterotrombotik dengan hipertensi berat, perdarahan intraserebral, perdarahan subarahnoid, dan trauma kepala Kondisi jantung: diseksi aorta akut, gagal jantung kiri akut, infark miokard akut, pasca operasi bypass koroner Kondisi ginjal: GN akut, hipertensi renovaskular, krisis renal karena penyakit kolagen-vaskular, hipertensi berat pasca transplantasi ginjal Akibat katekolamin di sirkulasi: krisis feokromositoma, interaksi makanan atau obat dengan MAO inhibitor penggunaan obat simpatomimetik, mekanisme re bound akibat penghentian mendadak obat antihipertensi, hiperrefleksi otomatis pasca cedera korda spinalis Eklampsia Kondisi bedah; hipertensi berat pada pasien yang memerlukan operasi segera, hipertensi pasca operasi, perdarahan pasca operasi dari garis jahitan vaskular Luka bakar berat Epistaksis berat Thrombotic thrombocytopenic purpura Panduan Pelayanan Medik PAPDI 171 PEMERIKSAAN PENUNJANG DPL, urinalisis, ureum, kreatinin, gula darah, elektrolit, EKG. Pemeriksaan khusus
172 sesuai indikasi: foto toraks, ekokardiografi, aktivitas renin plasma, aldosteron, metanefrin/katekolamin, USG abdomen, CT scan, dan MRI. TERAPI Target terapi hipertensi emergency sampai tekanan darah diastolik kurang lebih 110 mmhg atau berkurangnya mean arterial bloodpressure 25% (pada strok penurunan hanya boleh 20% dan khusus pada strok iskemik, tekanan darah baru diturunkan secara bertahap bila sangat tinggi >220/130 mmhg) dalam waktu 2 jam. Setelah diyakinkan tidak ada tanda hipoperflisi organ, penurunan dapat dilanjutkan dalam jam selanjutnya sampai mendekati normal.penurunan tekanan darah pada hipertensi urgency dilakukan secara bertahap dalam waktu 24 jam. Hipertensi urgency: Obat Dosis Awitan Lama _Kerja Kaptopril 6,25-50 mg per oral atau sublingual 15 menit 4-6 jam bila tidak dapat menelan Klonidin Labetalol Furosemid Dosis awal per oral 0,15 mg, selanjutnya 0,15 mg tiap jam dapat diberikan sampai dengan dosis t otal 0,9 mg mg per oral mg per oral 0,5-2 jam 6-8 jam 0,5-2 jam 8-12 jam 0,5-1 jam 6-8 jam
173 ObatHipertensi emergency Dosis Awitan Lama Kcrja Diuretik: Furosemid mg, dapat diulane. Hanva jam dibcrikan biia terdanat retensi menit cairan Vasodilator: Nitrogliserin Inftis mcg/menit. Dosis awal mcg/meni t, dapat ditingkatkan 5 menit menit mcg/menit tiap 3-5 menit 172 Ginjalffipertensi Diltiazem Klonidin Bolus IV 10 mg (0,25 mg/kgbb), dilanjutkan infus 5-10 mg/jam 6 ampul dalam 250 ml cairan inflis, dosis diberikan dengan titrasi Nitroprusid Infus 0,25-10 mcg/kgbb/menit, segera 1-2 (maksimum 10 menit) menit PROGNOSIS Dubia WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan : Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Ginj al-hipertensi
174 RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan : Medical High Care, ICU RS non pendidikan: ICU Panduan Pelayanan Medik PAPDI 173 INFEKSI SALURAN KEMIH PENGERTIAN Infeksi saluran kemih (ISK) adalah infeksi akibat terbentuknya koloni kuman di saluran kemih. Kuman mencapai saluran kemih melalui cara hematogen dan asending. Faktor risiko: kerusakan atau kelainan anatomi saluran kemih berupa obstruksi internal oleh jaringan parut, endapan obat intratubular, refluks, instrumentasi saluran kemih, konstriksi arteri-vena, hipertensi, analgetik, ginjal polikistik, kehamilan, DM, atau pengaruh obat-obat estrogen. ISK sederhana / tak berkompukasi: ISK yang terjadi pada perempuan yang tidak hamil dan tidak terdapat disfungsi struktural ataupun ginjal ISK berkomplikasi: ISK yang berlokasi selain di vesika urinaria, ISK pada anak-anak, laki-laki, hamil atau ibu DIAGNOSIS AnamnesisMSK bawali frekuensi, disuria terminal, polakisuiia, nyeri suprapubik. ISK atas.nyeri pingang, demam, menggigil, mual dan muntah, hematuria Pemeriksaan fisis: febris, nyeri tekan suprapubik, nyeri ketok sudut kostovertebra Laboratorium: lekositosis, lekosituria, kultur urin (+): bakteriuria>10vml urin DIAGNOSIS BANDING
175 ISK sederhana, ISK berkomplikasi Antimikroba Dosis Lama Terapi Trimetoprim- Sulfametoksazol 2 X 160/800 mg 3 hari Trimetoprim 2 X 100 mg 3 hari Siprofloksasin 2 X mg 3 hari Levofloksasin 2 X 250 mg 3 hari Sefiksim 1 X 400 mg 3 hari Sefpodoksim proksetil 2 X 100 mg 3 hari Nitrofurantoin makrokristal 4 X 50 mg 7 hari Nitrofurantoin monohidrat 2 X 100 mg 7 hari makrokristal Amoksisilin/klavulanat 2 X 500 mg 7 hari Tabel 2, Obat parenteral pada ISK atas akut berkomplikasi Antimikroba Dosis Interval Sefepim 1 gram 12 jam Siprofloksasin 400 mg 12 jam Levofloksasin 500 mg 24 jam Ofloksasin 400 mg 12 jam Gentamisin (+ ampisilin) 3-5 mg/kgbb 24 jam 1 mg/kgbb 8 jam Ampisilin (+gentamisin) 1-2 gram 6 jam Tikars i lin -kl avul anat 3,2 gram 8 jam Piperasilin-tazobaktam 3,375 gram 2-8 jam Imipenem-silastatin mg 6-8 jam PEMERIKSAAN PE NUNJA NG DPL, urinalisis, kultur urin dan tes resistensi kuman, tes fungsi ginjal, gula darah, foto BNO-IVP, USG ginjal TERAPI Nonfarmakologis: Banyak minum bila fungsi ginjal masih baik Menjaga higiene genitalia ekstema Farmakologis: Antimikroba berdasarkan pola kuman yang ada; Bila hasil tes resistensi kuman sudah ada, pemberian antimikroba disesuaikan 174 GinjalHipertensi
176 Tabel 1. Antimikroba pada ISK bawah tak berkomplikasi - CelQc/olovo Panduan Pelayanan Medik PAPDI 175 ISK pada Perempuan
177 Pasien dengan reinfeksi berulang Infeksi kuman resistensi antimikroba 1 ; Calon untuk terpai jangka Terapi 3 hari untuk panjang dosis rendah kuman yang peka Infeksi kuman peka antimikroba Terapi dosis tinggi selama 6 minggu * ISK tak bergejala pada perempuan menopause tidak perlu pengobatan ISK pada perempuan hamil tetap diberikan pengobatan meski tidak bergej ala Pengobatan untuk ISK pada laki-laki usia <50 tahun harus diberikan selama 14 hari; usia >50 tahun pengobatan selama 4-6 minggu Infeksi jamur kandida diberikan flukonazol mg/hari selama 14 hari. Bila infeksi teijadi pada pasien dengan kateter, kateter dicabut lalu dilakukan irigasi kandung kemih dengan amfoterisin selama 5 hari 176 GinjalHiperterisi ISK Berulang Riwayat ISK berulang T
178 Pengobatan 3 hari I Follow up selama 4-7 hari Pengobatan berhasil Pengobatan gagal tiga kali seminggu setiap malam, fluorokuinolon dosis rendah, nitrofurantoin makrokristal 100 mg tiap malam. Lama pengobatan 6 bulan dan bila perlu dapat diperpanjang 1-2 tahun lagi. KOMPLIKASI Batu saluran kemih, obstniksi saluran kemih, sepsis, infeksi kuman yang multiresisten, gangguan flingsi ginjal PROGNOSIS Bonam WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Ginjal-Hipertensi RS non pendidikan: Bagian Ilmu Penyakit Dalam Panduan Pelayanan Medik PAPDI 177 UNIT TERKAIT RS pendidikan: Departemen Radiologi, Departemen Mikrobiologi RS non pendidikan: Bagian Radiologi, Bagian Mikrobiologi
179 178 GinjalHipertensL BATU SALURAN KEMIH PENGERTIAN Batu saluran kemih adalah batu di traktus urinarius mencakup ginjal, ureter, vesika urinaria. DIAGNOSIS Anamnesis: nyeri/kolik ginjal dan saluran kemih, pinggang pegal, gejala infeksi saluran kemih, hematuria, riwayat keluarga Pemeriksaan fisis: nyeri ketok sudut kostovertebra, nyeri tekan perut bagian
180 bawah, terdapat tanda balotemen Laboratorium: hematuria, bayangan radio opak pada foto BNO, filling defect pada IVP atau pielografi antegrad/retrograd, gambaran batu di ginj al atau kandung kemih serta hidronefrosis pada USG DIAGNOSIS BANDING Nefrokalsinosis Lokasi batu: batu ginjal, batu ureter, batu vesika Jenis batu: asam urat, kalsium, struvite PEMERIKSAAN PE NUNJA NG Urinalisis, kultur urin dan tes resistensi kuman, tes fungsi ginjal, elektrolit darah (kalsium, fosfor) dan urin 24 jam (kalsium, sitrat, oksalat, asam urat), asam urat darah, honnon paratiroid, foto BNO-IVP, USG abdomen, pielografi antegrad/retrograd, renogram, analisis batu TERAPI Nonfarmakologis: Batu kalsium: kurangi asupan garam dan protein hewani Batu urat: diet rendah asam urat Minum banyak (2,5 1/hari) bila fungsi ginjal masih baik Farmakologis: Antispasmodik bila ada kolik Antimikroba bila ada infeksi Batu kalsium: kalium sitrat B atu urat: alopurinol Bedah: Pielotomi ESWL Nefrostomi Panduan Pelayanan Medik PAPDI 179 KOMPLIKASI Kolik, obstmksi, infeksi saluran kemih, gangguan fungsi ginjal PROGNOSIS Bonam WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Ginjal-Hipertensi
181 RS non pendidikan : Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan: Departemen Bedah / Urologi RS non pendidikan: Bagian Bedah Kelas I Glomeruli normal Hanya proteinuria, kelainan sedimen urin tidak ada Kelas II Perubahan pada Kelas II a; hanya proteinuria, mesangial kelainan sedimen urin tidak ada Kelas II b: hematuria mikroskopik dan/atau proteinuria, tanpa hipertensi, tidak pemah terjadi SN atau gangguan fungsi ginjal Kelas III Glomerulonefritis fokal Hematuria dan proteinuria pada segmental seluruh pasien. Hipertensi, SN, dan penurunan fungsi ginjal pada sebagian pasien Kelas IV Glomerulonefritis difus Hematuria dan proteinuria pada seluruh pasien. Hipertensi, SN, dan penurunan fungsi ginjal pada hampir selumh pasien Kelas V Glomerulonefritis SN pada seluruh pasien, sebagian membranosa difus dengan hematuria atau hipertensi, namun fiingsi ginjal masih normal atau sedikit menurun Kelas VI Glomerulonefritis Penurunan fungsi ginjal yang sklerotik lanjut lambat dengan kelainan urin yang relatif normal NEFRITIS LUPUS Qnjalffipertensi 180 PENGERTIAN Lupus eritematosus sistemik (LES) yang disertai keterlibatan ginjal DIAGNOSIS Memenuhi kriteria LES menurut ACR1982. Diagnosis klinis ditegakkan bila pada pasien LES terdapat proteinuria 1 grani/24
182 jam dengan/alau hematuria (>8 eritrosit/lpb) dengan/atau penurunan fungsi ginjal sampai 30%. Biopsi ginjal harus dilakukan bila tidak ada kontraindikasi, untuk menentukan pilihan pengobatan berdasarkan kelas nefritis lupus. Klasifikasi Nefritis Lupus (WHO 1995) Panduan Pelayanan Medik PAPDI 181 DIAGNOSIS BANDING Glomerulonefritis oleh sebab lain PEMERIKSAAN P E NUNJANG Nefritis Lupus Histopatologi Gcjala Urinalisis, protein urin kuantitatif 24 jam, tes Klinis fungsi ginjal, biopsi ginjal, albumin serum, profil lipid, komplemen C, C, anti ds-dna TERAPI Tujuan pengobatan untuk memperbaiki fungsi ginjal atau setidaknya, mempertahankan fungsi ginjal agar tidakbertambahburuk. Penatalaksanaan Umum: Diet rendah garam bila terdapat hipertensi, rendah lemak bila terdapat dislipidemia atau sindrom nefritik, rendah protein sesuai derajat penyakit Diuretik dapat diberikan sesuai dengan kebutuhan Tatalaksana hipertensi dengan baik Pemeriksaan rutin periodik meliputi: sedimen urin, protein urin kuantitatif 24 jam, tes fungsi ginjal, albumin serum, komplemen anti ds-dna Monitor efek samping steroid dan imunosupresan serta komplikasi selama pengobatan. Suplementasi kalsium untuk mengurangi efek samping osteoporo sis karena steroid Hindari pemberian salisilat dan obat anti-inflamasi nonsteroid yang akan memperberat fungsi ginjal. Aspirin hanya diberikan selektif bila ada sindrom antifosfolipid Hindari kehamilan bila nefritis lupus masih aktif KOMPLIKASI Gagal ginjal PROGNOSIS Tergantung kelas nefritis lupus. Kelas I dan II prognosis baik. Kelas III dan IV hampir seluruhnya akan menimbulkan penurunan fungsi ginjal. Kelas V prognosis cukup baik. WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam
183 RS non pendidikan; Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Ginjal-Hipertensi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan: Unit hemodialisis, Divisi Rematologi, Divisi Alergi-imunologi, Departemen Patologi Anatomik RS non pendidikan: Unit hemodialisis HEMATOLOGI ONKOLOGI MEDIK Hematobgi Onkobgi Medik UMFOMAINON-HODGKIN PENGERTIAN Limfoma non-hodgkin merupakan penyakit keganasan primer jaringan limfoid padat DIAGNOSIS Riwayat pembesaran kelenjar getah bening / massa tumor di tempat lain (tulang, intra abdomen, hidung, lambung dsb) Riwayat demam tanpa sebab yang jelas Penurunan berat badan 10% dalam waktu 1 bulan Keringat malam banyak, tanpa sebab yang sesuai Pemeriksaan histopatologi tumor: sesuai dengan limfoma non Hodgkin (LNH) DIAGNOSIS BANDING Limfoma Hodgkin, limfadenitis, tuberkulosis, toksoplasmosis, filariasis, tumor padat
184 yang lain Pemeriksaan I penunjang Pemeriksaan sitologi kelenjar/ massa tumor untuk mengetahui LNH tersebut serta keterlibatan kelenjar lain yang membesar Laboratorium: darah tepi lengkap, gula darah, fungsi hati, fungsi ginjal Aspirasi dan biopsi sumsum tulang CT scan atau USG abdomen untuk mengetahui adanya pembesaran kelenjar getah bening (KGB) paraaorta abdominal atau KGB lainnya, massa tumor dalam abdomen Foto toraks untuk mengetahui pembesaran KGB mediastinum Pemeriksaan telinga hidung tenggorok (THT) untuk melihat keterlibatan cincin Waldeyer Gastroskopi bila perlu untuk melihat keterlibatan lambung Bone scan atau foto bone survey bila perlu untuk melihat keterlibatan tulang TERAPI Derajat keganasan rendah Kemoterapi obat tunggal atau ganda, peroral. Radioterapi paliatif Derajat keganasan menengah Stadium I s.d. Ila: radioterapi atau kemoterapi parenteral kombinasi. Stadium lib s.d. IV: kemoterapi parenteral kombinasi, radioterapi berperan untuk tujuan paliatif. Derajat keganasan tinggi Selalu kemoteri parenteral kombinasi (lebih agresif) Radioterapi hanya berperan untuk tujuan paliatif Panduan Pelayanan Medik PAPDI 185 Rcevaluagj hasil pengobatan : Setelah siklus kemoterapi kedua, keempat Setelah selesai pengobatan lengkap KOMPLIKASI Akibat iangsung penyakitnya: Penekanan terhadap organ khususnya jalan napas, usus, dan saraf Mudah terjadi infeksi, bisa fatal Akibat efek samping pengobatan: Aplasia sumsum tulang Gagal jantung oleh obat golongan antrasiklin Gagal ginjal oleh obat sisplatinum Neuritis oleh obat vinkristin PROGNOSIS Bergantung pada derajat keganasan, tingkat penyakit, bulky mass, keadaan umum pasien dan ada tidaknya gangguan organ yang mempengaruhi pengobatan.
185 Derajat keganasan rendah: Tidak dapat sembuh, namun dapat hidup lama. Derajat keganasan menengah: Sebagian dapat disembuhkan. Derajat keganasan tinggi: Dapat disembuhkan, cepat meninggal apabila tidak diobati. WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemenllmu Penyakit Dalam Divisi Hematologi - Onkologi Medik RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan: Departemen THT, Patologi Anatomi, Radiologi/Radioterapi RS non pendidikan : Bagian THT, Patologi Anatomi, Radiologi/Radioterapi REFERENSI 1. Reksodiputro, AH. Irawan C. Limfoma non Hodgkin. In: Suyono, S. Waspadji, S. Lesmana, L. Alwi, /. Setiati, S. Sundaru, H. dkk, editors. Buku Ajar Ilmu Penyakit Dalam. Jilidll Edisi III Jakarta :Balai Penerbit FKUI;2001.p Non-Hodgkin s Lymfomen. Hematologie Klapper. 8' ed. Leids Universitair Medisch Centrum Leiden. Juni 1999: Abdulmuthalib. Limfoma non-hodgkin. In: Simadibrata M, Setiati S, Alwi I, Oemardi M, Gani RA, Mansjoer A, editors. Pedoman diagnosis dan terapi di bidang ilmu penyakit dalam. Jakarta: Pusat Informasi dan Penerbitan Departemen Ilmu Penyakit Dalam FKUI-RSCM: p ANEMIA APLASTIK Hematobgi Onkobgi Medik PENGERTIAN Anemia aplastik adalah anemia akibat aplasia sumsum tulang di mana jaringan he mopoiesis diganti oleh jaringan lemak, dibagi menjadi 2 yaitu: 1. Anemia aplastik berat Selularitas sumsum tulang < 25% dan terdapat 2 dari 3 gejala berikut granulosit < 500/ul trombosit < /ul retikulosit< 10%o 2. Anemia aplastik Sumsum tulang hipoplastik Pansitopenia dengan satu dari tiga pemeriksaan darah seperti pada anemia aplastik berat DIAGNOSIS Anamnesis;
186 - Riwayat paparanterhadap zattoksik (obat, lingkungankeija, hobi), menderita infeksi virus 6 bulan terakhir (hepatitis, parvovirus), pernah mendapat transfusi darah - Gejala anemia: rasa lemas/ lemah, pucat, pusing, sesak napas/ gagal jantung, berkunang-kunang - Tanda-tanda infeksi: seringdemam - Akibat trombositopenia; perdarahan (menstmasi lama, epistaksis, perdarahan gusi, perdarahan di bawah kulit, hematuria, buang air besar campur darah, muntah darah) Pemeriksaan fisik: konjungtiva pucat, takikardi, tanda perdarahan Pemeriksaan penunjang: darah tepi lengkap ditemukan pansitopenia, serologi virus (hepatitis, parvovirus) Diagnosis pasti: sitologi dan histopatologi sumsum tulang DIAGNOSIS BANDING Mielofibrosis, anemia hemolitik, anemia defisiensi, anemia karena penyakit kronik, anemia karena penyakit keganasan sumsum tulang, hipersplenisme, leukemia akut PEMERIKSAAN PENUNJANG Laboratorium: darah tepi lengkap, serologi virus Aspirasi dan biopsi sumsum tulang TERAPI Terapi penunjang: Transfusi komponen darah (PRC dan/atau TC) sesuai indikasi (pada topik transfusi darah) Menghindari dan mengatasi infeksi Kortikosteroid: prednison 1-2 mg/ kgbb/ hari Panduan Pelayanan Medik PAPDI 187 Androgen: Metenolol asetat 2-3 mg/ kgbb/ hari, maksimal diberikan selama 3 bulan Splenektomi dilakukan bila tidak respons dengan steroid. Bila pasien menolak splenektomi dapat diberikan terapi imunosupresif: - Siklosporin 5 mg/ kgbb/ hari - ATG {anti thymocyte globulin) 15 mg/ kgbb/ hari intravena selama 5 hari - Transplantasi sumsum tulang, bila ditemukan HLA yang cocok Respofis terapi; Komplit: granulosit > 1000/ul, trombosit > /ul, Hb normal Parsial: granulosit >500/ul, tidak membutuhkan transfusi darah merah dan trombosit Minimal: granulosit > 500/ul, membutuhkan transfusi darah merah dan trombosit Tidak berespons: anemia aplastik berat menetap KOMPLIKASI Infeksi bisa fatal, perdarahan, gagal jantung pada anemia berat
187 PROGNOSIS Dubia, tergantung tingkat hipoplasianya Pada umumnya pasien meninggal karena infeksi, perdarahan atau komplikasi transfusi darah WEWENANG RS pendidikan; Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam, Divisi Hematologi - Onkologi Medik RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan: Departemen Patologi Anatomi RS non pendidikan: Bagian Patologi Anatomi REFERENSI ; 1. Salonder, H. Anemia aplastic. Dalam: Suyono, S. Waspadji, S. Lesmana, L. Alwi, /. Setiati, S. Sundant, H dkk. Buku Ajar Ilmu Penyakit Dalam. Jilid II. Edisi III. Balai Penerbit FKUI. Jakarta 2001: Aplastische anemie. Hematologie Klapper. 8' ed. Leids Universitair Medisch Centrum Leiden. Juni 1999: Widjanarko A. Anemia aplastik. In: Simadibrata M, Setiati S, Alwi I, Oemardi M, Gani RA, Mansjoer A, eds. Pedoman diagnosis dan terapi di bidang ilmau penyakit dalam. Jakarta: Pusat Informasi dan Penerbitan Departemen Ilmu Penyakit Dalam FKUI- RSCM; p Hematologi Onkologi Medik I.EUKEMIAIAKUT PENGERTIAN Leukemialakut merupakan penyakit proliferasi neoplastik yang sangat cepat dan progresif sehingga susunan sumsum tulang normal digantikan oleh sel primitif dan sel induk darah (sel bias dan atau satu tingkat di atasnya). leukemia akut dibagi dua yaitu; leukemia mieblastik akut, leukemia limfoblastik akut DIAGNOSIS Anamnesis: Gejala anemia: rasa lemas/ lemah, pucat, pusing, sesak napas/ gagal jantung, berkunang-kunang - Tanda-tanda infeksi: sering demam - Akibat trombositopenia: perdarahan (menstniasi lama, epistaksis, perdarahan gusi, perdarahan di bawah kulit, hematuria, buang air besar campur darah, muntah darah) Pemeriksaan fisik: pucat, demam, pembesaran kelenjar getah bening (KGB)
188 superflsial, organomegali, petekie/ purpura/ ekimosis Pemeriksaan penunjang: Aspirasi sumsum tulang: hitung jenis sel bias dan/ atau progranulosit > 30% DIAGNOSIS BANDING Sindrom mielodisplasia (MDS), reaksi leukemoid, leukemia kronis PEMERIKSAAN I PENUNJANG Laboratorium: darah tepi lengkap (termasuk retikulosit dan hitung jenis), LDH, asam urat, fungsi ginjal, fungsi hati, serologi virus (hepatitis, HSV, EBV, CMV) Sitologi aspirasi sumsum tulang, sitogenetik TERAPI Perawatan di ruang rawat isolasi imunitas menurun: Persiapan pcnkobatan sitoreduksi: Akses vena sentral Anti emetik Profllaksis asam urat (allopurinol sesuai CCT, hidrasi cukup > 2000 ml/ 24 jam, alkalinisasi urin dengan natrium bikarbonat oral 4 x mg/ hari (target ph urin >7) Tunda haid (lynestrenol) Antibiotika dekontaminasi parsial Profllaksis streptokokus (benzylpenicilline 4x1 gr) Vitamin K 2 kali seminggu 5 mg per oral Asam folat 1 x5 mg/hari dan vit B ug/minggu Leukoferesis untuk mencegah leukostasis jika leukosit > /uL dikombinasi metilprednisolon 5 mg/kg/hari Panduan Pelayanan Medik PAPDI 189 Pemeriksaan rutin: Turn over rate sel tumor (LDH, asam urat) Elektrolit (Na, K, Ca) Hemostasis lengkap Fungsi ginjal (ureum, kreatinin) Keasaman urin Fungsi hati (bilirubin direk/ indirek, SGOT/SGPT, ALP) Gula darah Serologi virus Surveillance bakteriologi Foto dada Pungsi lumbal diagnostikjangkitan otak Kuratif: Sitoreduksi dengan sitostatika mulai dari yang ringan hingga yang agresif dengan membutuhkan rescue sel induk darah pasien dari darah perifer untuk penyelamatan pada ablasi sumsum tulang Transplantasi sel induk darah alogenik atau autogenik dari darah perifer, sumsum tulang atau tali pusar
189 Paliatif Respons terapi Komplit: Hitung jenis sel bias dan atau progranulosit < 5% pada sitologi aspirat sumsum tulang Pada darah tepi tidak ditemukan bias, leukosit > 3000/ul, granulosit > 1500/ul dan trombosit > /ul Partial: Hitung jenis sel bias dan atau progranulosit 5-10% pada sitologi aspirat sumsum tulang Pada darah tepi dapat ditemukan sel bias Tidak respon: Hitung jenis sel bias dan atau progranulosit > 10% pada sitologi aspirat sumsum tulang KOMPLIKASI Sindrom lisis tumor, infeksi neutropenia dan perdarahan trombopenia / koagulasi intravaskular diseminata PROGNOSIS Malam WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan; Dokter Spesialis Penyakit Dalam 190 Hematologi OnkobgiMeclik UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam Divisi Hematologi - Onkologi Medik RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT T ERKAIT RS pendidikan: Departemen Patologi Anatomi RS non pendidikan: Bagian Patologi Anatomi REFERENSI 1. Acute leukemic algemeen. Hematologie Klapper. 8' ed Leids Universitair Medisch Cen trum Leiden. Juni 1999: Abdulmuthalib. Leukimia akut. In: Simadibrata M, Setiati S, Alwi I, Oemardi M, Gani RA, Mansjoer A, eds. Pedoman diagnosis dan terapi di bidang ilmu penyakit dalam. Jakarta: Pusat Informasi dan Penerbitan Departemen Ilmu Penyakit Dalam FKUI- RSCM: p
190 Panduan Pelayanan Medik PAPDI SINDROM LISIS TUMOR 191 PENGERTIAN Sindrom lisis tumor adalah sindrom yang ditandai berbagai kombinasi antara hiperurisemia, hiperkalemia, hiperfosfatemia, asidosis laktat dan hipokalsemia yang disebabkan oleh pengrusakan sejumlah besar sel neoplasma yang sedang berproliferasi secara cepat. DIAGNOSIS Anamnesis: Riwayat mendapat kemoterapi dalam 1-5 hari terakhir, jenis tumor yang diderita (limfoma burkitt, leukemia limfoblastik akut dan limfoma derajat tinggi lainnya) Pemeriksaan fisik: Tidak khas, sesuai dengan kelainan yang terjadi (misalnya: pemapasan kussmaul pada asidosis laktat, oliguria/ anuria bila terjadi gagal ginjal, aritmia ventrikel pada hiperkalemia) Laboratorium: Peningkatan LDH, asam urat darah, kalium darah, fosfat darah,
191 penurunan kalsium darah, analisis gas darah (AGD) menunjukkan asidosis metabolik, urinahsa menunjukkan ph urin < 7 dan/ terdapat kristal asam urat DIAGNOSIS BANDING Gagal ginjal akut karena penyebab yang lain PEMERIKSAAN P E NUNJANG Laboratorium: DPL, ureum, kreatinin, LDH, K, F, Ca, asam urat, AGD, urinalisis TERAPI Mencegah dan mendeteksi faktor risiko lebih penting Hidrasi adekuat 3000 ml/m per hari Mempertahankan ph urin > 7 dengan pemberian Na bikarbonat Allopurinol 300 mg/m per hari Monitor fungsi ginjal, elektrolit, AGD dan asam urat Bila secara konservatif tidak berhasil dan ditemukan tanda-tanda sebagai berikut (K>6meq/1, asam urat > lomg/dl, kreatinin > lomg/dl, F>10mg/dl atau semakin meningkat, hipokalsemia simtomatik) maka dilakukan hemodialisa KOMPLIKASI Gagal ginjal akut, aritmia ventrikel, kematian mendadak PROGNOSIS Malam WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam 192 Hematobgi Onkobgi Medik UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam - Divisi Hematologi - Onkologi RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT
192 Panduan Pelayanan Medik PAPDI IDIOPHATIC THROMBOCYTOPENIA PURPURA 193 DIAGNOSIS Untuk menyingkirkan kemungkinan idiophatic thrombocytopenia purpura (IT?) sekunder Anamnesis; - Riwayat obat-obatan (heparin, alkohol, sulfonamides, kuinidin/ kuinin, aspirin) dan bahan kimia - Gejala sistemik: pusing, demam, penurunan berat badan - Gejala penyakit autoimun: artralgia, rash kulit, rambut rontok - Riwayat perdarahan (lokasi, banyaknya, lamanya), risiko infeksi HIV, status kehamilan, riwayat transfusi, riwayat pada keluarga (trombositopenia, gejala perdarahan dan kelainan autoimun), Penyakit penyerta yang dapat meningkatkan risiko perdarahan (kelainan gastrointestinal, sistem saraf pusat dan Urologi) - Kebiasaan/ hobi; aktivitas yang traumatik
193 jpemeriksaan.fisik; - Perdarahan (lokasi dan beratnya) - Jarang ditemukan organomegali, tidak ditemukan jaundice atau stigmata penyakit hati kronik - Tanda infeksi (bakteremia/ infeksi HIV) - Tanda penyakit autoimun (artritis, goiter, nefritis, vaskulitis) pemeriksaan penunjan - Darah tepi: hitung trombosij; < /uL dengan tidak dijumpai sitopenia lainnya, pemeriksaan morfologi darah tepi dapat dijumpai trombosit muda yang berukuran lebih besar. Laboratorium kimia rutin dan enzim hati - Pemeriksaan serologi virus (dengue, CMV, EBV, HIV, rubella) - Pemeriksaan ACA, Coomb s test, C3, C4, ANA, anti dsdna - Pemeriksaan imunoelektroforesis protein - Pemeriksaan hemostasis normal bila tidak ada komplikasi, kecuali masa perdarahan yang memanj ang Pemeriksaan pungsi sumsum tulang: megakariosit normal atau meningkat Pemeriksaan autoantibodi trombosit. DIAGNOSIS BANDING Berkurangnya produksi trombosit/ aplasia megakariosit baik yang kongenital atau didapat Gangguan distribusi trombosit (hipersplenisme, hipotermia) Peningkatan penghancuran trombosit (ITP sekunder, drug induced, kehamilan dll) Pseudotrombositopenia akibat EDTA terlalu banyak pada spesimen darah tepi 194 Hematobgi Onkotogi Medik PEMERIKSAAN PENUNJANg Laboratorium: darah tepi lengkap, enzim hati, kimia rutin, ACA, Comb test, C3, C4, ANA, anti ds DNA, serologi virus, anti HIV, antibodi antitrombosit Sitologi aspirasi sumsum tulang TERAPI TP akut: (anak-anak, selflimiting) I Trombosit > 0.000/ul, asimtomatik/ purpura minimal > tidak diterapi rutin Trombosit < /ul dengan perdarahan bermakna atau < /ul dengan purpura minimal Steroid (- prednison 1-2 mg/kgbb/hari). Mengingat ITP pada anak bersifat selflimiting, maka lama terapi dibatasi selama 21 hari. Dapat juga diberikan IV Ig 1 gr/kg 1 hari. Perdarahan yang mengancam jiwa dirawat, steroid injeksi dosis tinggi (metilprednisolon 30 mg/kg/hari) atau steroid oral dosis tinggi (- prednison 4-8 mg/kg/hari) dan transfusi trombosit ITP kronik (dewasa) Terapi suportif: Membatasi aktivitas yang berisiko trauma Menghindari obat-obat yang mengganggu fungsi trombosit Transfusi PRC sesuai kebutuhan
194 Transfusi trombosit bila: - Perdarahan masif - Adanya ancaman perdarahan otak/ SSP - Persiapan untuk operasi besar Perawatan RS untuk pasien dengan: Perdarahan berat yang mengancam j iwa Trombosit < /ul dengan perdarahan mukosa bermakna Trombosit > /ul asimtomatik/ dengan purpura minimal > tidak diterapi Trombosit < /ul dengan/ tanpa gejala, /ul dengan perdarahan bermakna, kadar trombosit berapa saja dengan perdarahan yang mengancam jiwa > diterapi: Steroid prednison 1-2 mg/kg/hari), dipertahankan 3-4 minggu lalu tapp down, maksimal selama 6 bulan. Prednison tidak boleh diberikan dalam jumlah tinggi lebih dari 4 minggu pada pasien tidak respon. Splenektomi Indikasi: Gagal remisi dengan terapi steroid dalam 6 bulan observasi Memerlukan dosis maintenance steroid yang tinggi Adanya kontraindikasi / intoleransi terhadap steroid ilihan terapi yang lain: Obat-obatan imunosupresan (siklofosfamid, azatioprin, vinkristin) Preparat androgen (danazol) Exchange plasmapharesis pada pasien dengan keadaan sakit berat Hormonal anovulatoir Panduan Pelayanan Medik PAPDI KOMPLIKASI Infeksi, IT? berat, DM induced steroid, hipertensi, immunocompromised PROGNOSIS IT? akut: bonam IT? kronik: dubia ad malam 195 WEWENANG RS pendidikan; Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan; Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam Divisi Hematologi-Onkologi Medik RS non pendidikan; Bagian Ilmu Penyakit Dalam UNIT TERKAIT REFERENSI
195 1. Idiopatische irombocytopenischepurpura. Hematologie Klapper. 8' ed. Leids Universitair Medisch Centrum Leiden. Juni ]999:}J3'7. 2. Djoerban Z. Immune trombocytopenic purpura. In: Simadibrata M, Setiati S, AIwi I, Oemardi M, Gani RA. Mansjoer A, editors. Pedoman diagnosis dan terapi di bidang ilmu penyakit dalam. Jakarta: Pusat Informasi dan Penerbitan Departemen Ilmu Penyakit Dalam FKUI-RSCM; p TROMBOSIS VENA DALAM Hematologi Onkobgi Medik PENGERTIAN Trombosis vena dalam adalah pembekuan darah di dalam pembuluh darah vena terutama pada vena tungkai bawah DIAGNOSIS Gejala klinik bervariasi (90% tanpa gejala klinis) Pasien dengan risiko tinggi yaitu apabila; Riwayat trombosis, strok Pasca tindakan bedah terutama bedah ortopedi Imobilisasi lama terutama paska trauma/ penyakit berat Luka bakar Gagal j antung akut atau kronik Penyakit keganasan baik tumor solid maupun keganasan hematologi Infeksi baik jamur, bakteri maupun virus terutama yang disertai syok Penggunaan obat-obatan yang mengandung homion estrogen Kelainan darah bawaan atau didapat yg menjadi predisposisi untuk trombosis Anamnesis
196 Nyeri lokal, bengkak, perubahan wama dan flingsi berkurang pada anggota tubuh yang terkena Pemeriksaan fisik Edem, eritem, peningkatan suhu lokal tempat yang terkena, pembuluh darah vena teraba, Homan's sign (+) Berdasarkan data tersebut di atas sering ditemukan negatif palsu Prosedur diagnosis baku adalah pemeriksaan venografi Pemeriksaan penunjang; Kadar antitrombin III (AT III) menurun (N: %) Kadar fibrinogen degradation product (FDP) meningkat Titer D-dimer meningkat DIAGNOSIS BANDING Sindrom pasca flebitis, varises, gagal jantung, trauma, refluks vena, selulitis, limfangitis, abses inguinal, keganasan dengan sumbatan kelenjar limfe atau vena, gout, dermatitis kontak, eritema nodosum, kehamilan, flebitis superfisial, paralisis PEMERIKSAAN PENUNJANG Radiologi: venografi/ flebografi, USG vena-b mode atau colour doppler Laboratorium: kadar AT III, protein C, protein S, antibodi antikardiolipin, profil lipid, agregrasi trombosit Panduan Pelayanan Medik PAPDI 197 Tersangka DVT Ultrasonografi DVT Pertimbangan klinis ada 3 pilihan D-dimer Rendah Sedang/tinggi 1 minggu ultrasonografi DVT dapat disingkirkan DVT dapat disingkirkan obati Diagram Pendekatan Diagnosis DVT TERAPI Non farmakologis:
197 Tinggikan posisi ekstremitas yang terkena untuk melancarkan Hematobgi aliran darah Onkologi vena Medik Kompres hangat untuk meningkatkan sirkulasi mikrovaskular Latihan Warfarin lingkup gerak sendi {range ofmotion) seperti gerakan fleksi-ekstensi, menggegam Warfarin dll, dapat tindakan dimulai ini akan segera meningkatkan sesudah pemberian aliran darah heparin di vena-vena dengan dosis yanghari masih terbuka mg (patent) malam hari, hari II ditumnkan. Pemakaian INR kaus diperiksa kaki setelah elastik {elastic 4-5 hari stocking), kemudian alat dengan ini dapat target meningkatkan 2-3 aliran darah Bila venatarget INR tercapai, heparin dapat dihentikan 24 jam berikutnya Lama pemberian tergantung ada tidaknya faktor risiko. Farmakologis: - Bila tidak ada faktor risiko, dapat distop dalam 3-6 bulan 1, Antikoagulan - Bila ada faktor risiko dapat diberikan lebih lama atau bahkan seumur Heparin (unfractionated) hidup Bolus Cara intravena penyesuaian 100 lu/kg dosis dilanjutkan INR drip mulai 1000 lu/ jam Target - ApTT INR 1,1-1,4 1,5-2,5 x kontrol, bila - aptt< Hari I l,5xkontrol, naikkan dosis iu/jam 10-20% dari total mingguan - aptt Mingguan 1,5-2,5x > kontrol, naikkan dosis 10-20% tetapdari total dosis - aptt > 2,5x kontrol, dosis mingguan Kembali 1 minggu 200 lu/jam Hari - I INR ; aptt 1,5-1,9 diperiksa tiap 6 jam Harill Hari : aptt I diperiksa naikkan tiap 5-10% 12 dari jam total dosis mingguan Hari III: Mingguan aptt diperiksa > naikkan tiap % jam dari total dosis mingguan Kembali 2 minggu LMWH - {lowmolecular INR 2,0-3,0 weight heparin) NadroparinOjl Tidak ada ml/kg/ perubahan 12jam Enoksaparin Kembali 1 mg/ 1 minggu kg/12 jam Tidak - perlu INR3,l-3,9 pemantauan Hari I > kurangi 5-10% dari dosis total mingguan 198 Mingguan > kurangi 5-15% dari dosis total mingguan Kembali 2 minggu - INR 4,0-5,0 Hari I tidak dapat obat Mingguan > kurangi 10-20% dari dosis total mingguan Kembali 1 minggu - INR>5,0 Stop warfarin, pantau sampai INR 3,0 Mulai dengan dosis kurang 20-50% Kembali tiap hari 2. Trombolisis (streptokinase, tpa) * Terapi ini dapat dipertimbangkan sampai 2 minggu setelah pembentukan thrombus (trombosis vena iliaka atau vena femoralis akut atau subakut) Tidak dianjurkan untuk trombus yang berusia lebih dari 4 minggu 3, Antiagregasi trombosit (aspirin, dipiridamol, sulfinpirazon) Bukan merupakan terapi utama Pemakaiannya dapat dipertimbangkan 3-6 minggu setelah terapi standar he parin atau warfarin KOMPLIKASI Perdarahan akibat antikoagulan/ antiagregasi trombosit, trombositopenia akibat heparin, osteoporosis pada pasien yg mendapat heparin > 6 bulan dengan dosis U/hari Panduan Pelayanan Medik PAPDI 199
198 PROGNOSIS Tergantung pada penyebab, pada yang tidak disertai komplikasi baik WEWENANG RS pendidikan; Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan; Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam Divisi Hematologi - Onkologi Medik RS non pendidikan: Bagian Ilmu Penyakit Dalam UNIT TERKAIT RS pendidikan: Departemen Radiologi, Bedah / Vaskular RS non pendidikan : Bagian Radiologi, Bedah REFERENSI 1. Supandiman, I. Trombosis. Dalam: Suyono, S. Waspadji, S. Lesmana, L. AIwi, L Setiati, S. Sundaru, H. dkk. Buku Ajar Jlmu Penyakit Dalam. Jilid II. Edisi III. Balai Penerbit FKUI Jakarta 2001: Tambunan, KL. Terapi antikoagulan pada trombosis vena dalam. Dalam: Setiati, S. Bawazier, LA. Atmakusuma, D. Kasjmir, YL Syam, AF. Gustaviani, R. Current treatment in internal medicine PIP IPD FKUI Jakarta 2000: Atmakusuma, D. Perbedaan trombosis vena dalam dan trombosis arteri akut dalam hal diagnosis dan tatalaksana. Dalam: Prodjosudjadi, W. Setiati, S. Alwi, 1. Pertemuan Ilmiah Nasional PB PAPDI2003, therapeutic update and workshop in internal medicine. PIP IPD FKUI Jakarta 2003: Tambunan, KL. Peran terapi medicamentosa pada DVT kronik. Dalam: Simadibrata, M. Alwi, I. Kasjmir, YI. Bawazier, LA. Syam, AF. Mansjoer, A. Penyakit kronik dan degeneratif, penatalaksanaan dalam praktek sehari-hari. PIP IPD FKUI Jakarta 2003: 9-13.
199 200 Hematologi Onkotogi Medik KOAGULASIINTRAVASKULAR DISEMINATA PENGERTIAN Koagulasi intravaskular diseminata adalah aktivasi sistem koagulasi dan fibrinolisis secara berlebihan dan terjadi pada waktu yang bersamaan Pemeriksaan Kompensasi Hiperkompensasi Dekompensasi Trombosit N N i PTT N n/t t PT N N/t t Fibrinogen N N/t D Dimer +/t +/t ++/tt ia, proteinuria. Tanda-tanda perdarahan (petekie, purpura, ekimosis, hematoma, hematemesismelena, hematuria, epistaksis) Manifestasi trombosis > gagal organ (paru, ginjal, hati) KID merupakan akibat dari kausa primer yang lain: - Bidang obstetri (emboli cairan amnion, kematian janin intra-uterin, abortus septik) - Bidang hematologi (reaksi transflisi, hemolisis berat, leukemia) - Infeksi (septikemia, gram negatif, gram positif; virus HIV, hepatitis, dengue; - parasit malaria) Trauma, penyakit hati akut, luka bakar DIAGNOSIS Klinis: Gejalagejala umum seper ti demam, hipoten si, asidosis, hipoks Pemeriksaan penunjang Darah tepi: trombositopenia atau nomial, burr cell (+) Pemeriksaan hemostasis pada KID DIAGNOSIS BANDING Fibrinolisis primer, penyakit hati berat, pseudo KID PEMERIKSAAN P E NUNJANG Laboratorium: DPL, hemostasis lengkap (PT, aptt, fibrinogen, d-dimer) 201
200 Panduan Pelayanan Medik PAPDI TERAPI Suportif - Memperbaiki dan menstabilkan hemodinamik - Memperbaiki dan menstabilkan tekanan darah - Membebaskan jalan napas - Memperbaiki dan menstabilkan keseimbangan asam basa - Memperbaiki dan menstabilkan keseimbangan elektrolkit Mengobati penyakit primer Menghambat proses patologis - Antikoagulan Heparin inytavena bolus tiap 6 jam dosis 5000 lu, evaluasi aptt dengan target 1,5-2,5 x kontrol pada jam kedua dan keempat Bila pada jam kedua; aptt < 1,5 X kontrol, heparin dinaikkan menjadi 7500 U aptt 1,5-2,5 x kontrol, dosis heparin tetap aptt> 2,5 xkontrol, evaluasiaptt pada jam keempat, bila: aptt < 1,5 X kontrol, heparin dinaikkan menjadi 7500 U aptt > 2,5 X kontrol, heparin dikurcingi menjadi 2500 U - Transfusi sesuai komponen darah sesuai indikasi (PRC, TC, FFP, kriopresipitat) KOMPLIKASI Gagal organ, syok/hipoperfusi, trombosis vena dalam, KID fulminan PROGNOSIS Malam WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan : Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam Divisi Hematologi - Onkologi Medik RS non pendidikan: Bagian Ilmu Penyakit Dalam REFERENSI 1. Tambunan, KL. Koagulasi intravascular diseminata. Dalam: Suyono, S. Waspadji, S. Lesmana, L. Alwi, I. Setiati, S. Sundaru, H. dkk. Buku Ajar Ilmu Penyakit Dalam. Jilidll. Edisilll. Jakarta :BalaiPenerbitFKUI; 2001: Tambunan, KL. Diagnosis dan penatalaksanaan koagulasi intravascular diseminata. In: Suberkti, 1. Lydia, A. Rumende, CM. Syam, AF. Mansjoer, A. Suprohita. Penatalaksanaan kegawatdaruratan di bidang Ilmu Penyakit Dalam. PIP IPD FKUI Jakarta 200}: Hematologi OnkDlogi Medik
201 TROMBOSITOSIS PRIMER/SENSIAL PENGERTIAN Trombositosis adalah bila jumlah trombosit lebih dari jumlah normal tertinggi ( /ul) Trombositosis primer adalah kelainan klonal dari stem sel multipotensial hemopoietik DIAGNOSIS Anamnesis: - Sakit seperti terbakar pada telapak tangan dan kaki serta berdenyut, cenderung timbul kembali disebabkan panas, pergerakan jasmani dan hilang bila kaki ditinggikan (eritromialgia). - Gejala-gejala iskemia serebrovaskular kadang tidak spesifik seperti sakit kepala, pusing, defisit neurologi fokal, serangan iskemia sepintas, kejang atau oklusi arteri retina. - Pada wanita hamil ditemukan riwayat abortus berulang, pertumbuhan fetus terhambat Pemeriksaan fisik: Splenomegali (40%), tanda-tanda perdarahan atau trombosis sesuai lokasi yang terkena. Pemeriksaan laboratorium: - Jumlah trombosit seringkali > 1 juta/ml - Laj u endap darah normal - Variasi bentuk trombosit abnormal (raksasa, hipogranular), fragmen trombosit - Masa perdarahan normal - Faktor VIII/ von Willebrand normal DIAGNOSIS BANDING Trombositosis reaktif, trombositosis sekunder PEMERIKSAAN PENUNJANG Pemeriksaan laboratorium: darah perifer lengkap, morfologi trombosit, laju endap darah, masa perdarahan, faktor VIII/ von willebrand, tes agregasi trombosit dengan epinefrin TERAPI Tujuan pengobatan untuk menurunkan jumlah trombosit dan menurunkan flingsi trombosit Untuk menurunkan trombosit: 1. Hydroxyuria {hydrea)'. 15 mg/kgbb/hari 2. Anagrelide (agrylin); 4 kali 1,5-2,5 mg sehari, dimulai dosis rendah dan dinaikkan secara bertahap tiap minggu 3. Thromboreduction Panduan Pelayanan Medik PAPDI 203
202 4. Interferon alfa: 3 juta lu, tiga kali satu minggu 5. Fosforous-32 Untuk menurunkan flingsi trombosit: 1. Aspirin 2. Tiklopidin 3. Klopidogrel KOMPLIKASI Perdarahan (memar kebiruan, epistaksis, perdarahan saluran cema, perdarahan pasca operasi). Risiko terbesar bila trombosit > 1 juta/ml dan mendapat aspirin. Trombosis (eritromialgia, iskemia ginjal, infark miokard, strok, iskemi mesenteric, infark plasenta, sindrom Budd Chiari). Risiko terbesar bila sebelumnya ada riwayat trombosis, umur lebih dari 60 tahun dan sudah lama mengalami trombositosis. Trombosis esensial dapat mengalami transformasi menjadi mielofibrosis (4%), polisitemia vera (2,7%), leukemia mielositik akut (0,6-5%) PROGNOSIS Advitam: dubia Ad fungsionam; dubia Ad sanasionam; malam WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam Divisi Hematologi - Onkologi Medik RS non pendidikan : Bagian Ilmu Penyakit Dalam REFERENSI /. Tambunan, KL. Trombositosis dan irombositosis esensial. In: Atmakusuma, A. Uyainah, A. Irawan, C. Suhendro. Current diagnosis and treatment in internal medicine PIP IPD FKUIJakarta 2003: Essentiele trombocytemie. Hematologic Klapper. 8' ed. Leids Universitair Medisch Cen trum Leiden. Juni 1999: Hematobgi Onkobgi Medik
203 SINDROM VENA KAVA SUPERIOR PENGERTIAN Sindrom vena kava superior adalah kumpulan gejala yang disebabkan obstruksi vena kava superior oleh sebuah tumor mediastinum. DIAGNOSIS Anamnesis: keluhan sakit kepala, mual, muntah-muntah, gangguan penglihatan, sinkop, suara serak, sesak napas, disfagia dan sakit punggung Pemeriksaan fisik: distensi tubuh sebelah atas, edema muka, leher, lengan dan dada atas,sianosis. Pemeriksaan penunjang: - Foto dada menunjukkan massa paratrakeal atau di mediastinum - CT scan dada membantu memperlihatkan luasnya massa DIAGNOSIS BANDING Tumor mediastinum: tumor ganas, teratoma, limfoma malignum Tumor paru PEMERIKSAAN PE NUNJANG Pemeriksaan radiologi: foto toraks, CT scan toraks TERAPI Radioterapi pada kasus darurat dapat meringankan gejala pada 70% kasus. dosis harian dimulai dengan dosis tinggi (400 cgy) untuk mendapatkan pengeciian masa tumor yg dibutuhkan Pada limfoma malignum atau kanker paru jenis SCLC, kemoterapi akan sama efektifhya dengan radioterapi. KOMPLIKASI Trombosis vena jugularis dan otak PROGNOSIS Ad vitam: dubia ad malam Ad fungsionam; malam Ad sanasionam: malam WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam Panduan Pelayanan Medik PAPDI 205 UNIT YANG MENANGANI
204 RS pendidikan: Departemen llmu Penyakit Dalam Divisi Hematologi - Onkologi Medik, Pulmonologi RS non pendidikan: Bagian llmu Penyakit Dalam UNIT TERKAIT RS pendidikan : Departemen Radiologi, Radioterapi, Bedah / toraks RS non pendidikan: Bagian Radiologi, Bedah REFERENSI 1. Djoerban, Z. Kedaruratan onkologi. Dalam: Wdspadji, S. Gani, RA. Setiaii, S. Alwi, I. Bunga rampai llmu penyakit dalam. Balaipenerbit FKUI Jakarta 1996: Kaiser, LR. Putnam, JB. The mediastinum: overview, anatomy and diagnostic approach. In: Fishman, AP. Elias, JA. Fishman, JA. Grippi, MA. Kaiser, LR- Senior, RM. Fishman's manual ofpulmonary disease and disorders. 3 rd ed. McGraw-Hill USA 2002: HIPERKALSEMIA Hematobgi Onkobgi Medik
205 PENGERTIAN Hiperkalsemia merupakan kedaruratan onkologi yang sering ditemukan sebagai akibat metabolik dari keganasan DIAGNOSIS Anamnesis: anoreksia, mual, muntah-muntah, polyuria Pemeriksaan fisik; penurunan kesadaranpemeriksaan penunjang:kadar kalsium serum meningkat DIAGNOSIS BANDING PEMERIKSAAN PENUNJANG Pemeriksaan kadar kalsium darah, fungsi ginjal TERAPI 1. Diuresis paksa dengan larutan salin ( ml/jam) dan furosemide disertai monitor ketat balans cairan dan fungsi kardiopulmoner 2. Mithramycin 25 ug/kg intravena. Tidak boleh digunakan pada gagal ginjal dan trombositopenia 3. Kortikosteroid, efek terapi dicapai setelah 5-10 hari pengobatan. Berguna pada hiperkalsemia pada limfoma malignum, mieloma multiple dan karsinoma payudara. 4. Bisfosfonat (penghambat osteoklas) bila hiperkalsemia refrakter terhadap caracara sebelumnya atau terdapat kontraindikasi 5. Kunci keberhasilan dalam mengendalikan hiperkalsemia adalah kemoterapi yang efektif KOMPLIKASI Gagal ginjal akut PROGNOSIS Ad vitam: dubia Ad fungsionam: dubia ad malam Ad sanasionam: malam WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam Divisi Hematologi - Onkologi Medik RS non pendidikan; Bagian Ilmu Penyakit Dalam Panduan Pelayanan Medik PAPDI 207 UNIT TERKAIT RS pendidikan: Departemen Patologi Klinik RS non pendidikan: Bagian Patologi Klinik
206 REFERENSI : Djoerban, Z. Kedaruratan onkologi. In: Waspadji, S. Gani, RA. Setiati, S. Alwi, 1. Bunga rampai Ilmupenyakit dalam. Jakarta : Balaipenerbit FKUI1996; p HIPERURISEMIA Hematobgi Onkologi Medik PENGERTIAN
207 Hiperurisemia merupakan kelainan yang terjadi akibat pengobatan pada leukemia, gangguan mieloproliferatif, limfoma atau mieloma yaitxi ketika sel-sel tumor mengalami penghancuran selama kemoterapi di mana purin akan dilepaskan dalam jumlah banyak untuk kemudian mengalami katabolisme menjadi asam urat DIAGNOSIS Uremia, hematuria dan rasa nyeri menandakan adanya batu ginjal Kadar asam urat melebihi 10 mg/dl dan rata-rata 20 mg/dl. Oliguria atau anuria dengan atau tanpa adanya kristal asam urat. Kadar nitrogen darah dan serum kreatinin meningkat Perbandingan asam urat dengan kreatinin > 1, dihitung menurut sampel acak, mendukung diagnosis nefropati akibat hiperurisemia PEMERIKSAAN P E NUNJANG Pemeriksaan kadar asam urat darah, fungsi ginjal, urinalisis TERAPI 1. Alopurinol, hidrasi dan alkalinisasi urin seperti pada sindrom lisis tumor 2. Hemodialisis jika diperlukan, dapat menurunkan kadar asam urat dan memperbaiki fungsi ginjal KOMPLIKASI Batu ginjal Gagal ginjal PROGNOSIS Advitam:malam Ad fungsionam: malam Ad sanasionam: malam WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan; Departemen Ilmu Penyakit Dalam Divisi Hematologi - Onkologi Medik RS non pendidikan: Bagian Ilmu Penyakit Dalam Panduan Pelayanan Medik PAPDI 209 UNIT TERKAIT Unit hemodialisis, Departemen Patologi klinik REFERENSI : Djorban, Z. Kedaruratan onkologl In: Waspadji, S. Gani, RA. Seiiati, S. Alwi, Bunga rampai
208 Ilmu penyakit dalam. Jakarta: Balaipenerbit FKUI }996.p TERAPI SUPORTIF PADAPASIEN KANKER Hematobgi Onkologi Medik PENGERTIAN
209 Terapi suportif pada pasien kanker merupakan hal yang amat penting, sehingga tidak jarang lebih penting daripada pengobatan pembedahan, radiasi maupun kemoterapi karena pengobatan suportif ini justru sering berkaitan dengan usaha untuk mengatasi masalah-masalah yang dapat mengancam jiwa. Pengobatan suportif ini tidak hanya diperlukan pada pasien kanker yang menjalani pengobatan kuratif tetapi juga pada pengobatan paliatif Pengobatan suportif ini meliputi: 1. Masalah nutrisi dan gangguan saluran cema 2. Penanganan nyeri 3. Penanganan infeksi 4. Masalah efek samping sitostatika terutama efek mielosupresi DIAGNOSIS Masalah Nutrisi Anamnesis: penurunan berat badan yang cepat Antropometri: tebal lemak kulit (M deltoideus lengan atas), indeks masa tubuh (di bawah 1,5 menunjukkan katabolisme berlebihan), penilaian terhadap masa otot Laboratorium: Hitung limfosit (bila menurun berarti ada gangguan respons imun), - Kadar albumin dan prealbumin (albumin < 3 g/dl dan prealbumin < 1,2 g/dl menunjukkan malnutrisi), - Kadar urea nitrogen urin (> 24 g/ 24 jam menunjukkan katabolisme protein berlebihan), kadar feritin darah Penanganan Nyeri Anamnesis: waktu timbul nyeri, lokasinya, intensitasnya dan faktor yang menambah atau mengurangi nyeri. Anamnesis yang teliti dapat diketahui jenis nyeri pada pasien, apakah nyeri viseral, somatik atau neuropatik. Dari anamnesis dapat juga diketahui tingkatan nyeri, menggunakan alat bantu VAS {visual analog scale) yaitu skala dari nol sampai sepuluh (nol menunjukkan tidak ada nyeri sama sekali, sepuluh menunjukkan nyeri yang paling hebat). Angka yang ditunjuk pasien kemudian dapat dibagi menjadi empat kelompok: - Angka 0 menyatakan tidak ada nyeri - Angka 1-3 menyatakan nyeri ringan - Angka 4-6 menyatakan nyeri sedang - Angka 7-10 menyatakan nyeri berat Hal yang paling menentukan untuk memulai pengobatan adalah jenis tingkatan nyeri. Panduan Pelayanan Medik PAPDI 211 Penanganan Infeksi Masalah Efek Samping Sitostatika 1. Penekanan sumsum tulang (infeksi neutropenia, trombositopenia, leukopenia, anemia) 2. Mual dan muntah 3. Toksisitasjantung (kardiomiopati, perimiokarditis)
210 4. Toksisitas ginjal (nekrosis tubular ginjal) 5. Ekstravasasi 6. Sindrom lisis tumor PEMERIKSAAN PENUNJANG Masalah Nutrisi - Antropometri: tebal lemak kulit, indeks masa tubuh dan masa otot Laboratorium; Hitung limfosit, albumin dan prealbumin darah, urea nitrogen urin, feritin darah Penanganan Nyeri - Pemeriksaan radiologi: foto, USG, bone scan, CT scan, MRI untuk mengetahui jenis nyeri dan lokasinya Penanganan Infeksi - Laboratorium darah perifer lengkap dengan hitung jenis, kultur darah, kultur urin, kultur sputum, swab tenggorok untuk mencari fokus infeksi, pemeriksaan terhadap koloni jamur - Foto toraks Masalah Efek Samping Sitostatika Pemeriksaan fisik; luas permukaan tubuh, tingkat kemampuan berperan, mencari sumber infeksi - Pemeriksaan laboratorium DPL dengan hitung jenis, fungsi ginjal, urinahsis, asam urat darah, fungsi hati, kultur pada tempat-tempat tertentu secara berkala Pemeriksaan radiologi Pemeriksaan ekokardiografi TERAPI Masalah Nutrisi Indikasi terapi: 1. pasien tidak mampu mengkonsumsi 1000 kalori per hari 2. bila terjadi penurunan berat badan > 10% BB sebelum sakit 3. kadar albumin serum < 3,5 gr/dl 4. terdapat tanda-tanda penurunan daya tahan tubuh Perhitungan kebutuhan kalori: Rumus perhitungan kebutuhan kalori- Kalori basal + aktivitas sehari-hari + keadaan hiperkatabolik Kalori basal laki-laki: kalori/kgbb ideal/hari Kalori basal perempuan: kalori/kgbb ideal/hari Perhitungan kebutuhan protein : Protein yg dibutuhkan adalah 0,6-0,8 g/kgbb ideal/hari 212 Hematologi Onkobgi Medik Untuk mengganti kehilangan nitrogen tubuh diperlukan tambahan 0,5 g/kgbb ideal/hari Carapemberian: 1. Enteral melalui saluran cema peroral, lewat selang nasogastrik, j ejunostomi, gastrostomi 2. Parenteral diberikan bila melalui enteral tidak bisa atau pasien tidak mau dilakukan gastrostomi/jejunostomi. Nutrisi sebaiknya melalui vena sentral karena dapat diberikan cairan dengan osmolalitas tinggi dan dalam waktu
211 lama (6 bulan-1 tahun), Hati-hati terhadap bahaya infeksi dan trombosis Penanganan Nyeri Pengobatan medikamentosa/ farmakologi Pada nyeri ringan pengobatan dimulai dengan asetaminofen atau GAINS, kemudian dievaluasi dalam jam, bila masih nyeri ditambahkan amitriptilin 3x25 mg atau opioid ringan kodein sampai dengan 6x30 mg/ hari. Pada nyeri sedang pengobatan dimulai dengan opioid ringan kemudian dievaluasi dalam 24 jam, bila masih nyeri obat diganti dengan opioid kuat, biasanya dipakai morfin. Pemberian morfin intravena dimulai dengan, dosis dititrasi sampai pasien bebas nyeri. Pada nyeri berat pengobatan morfm intravena sej ak awal dan dievaluasi sampai hitungan jam sampai nyeri terkendali baik. Setelah didapat dosis optimal maka pemberian morfin intravena diganti dengan morfm oral masa kerja pendek 4-6 jam dengan perbandingan 1:3, artinya jika dosis injeksi 20 mg/24 jam maka dosis oralsebanyak3x20mg/24jam(60mg),diberikan6x lomgatau4x 15mg/hari. Bila setelahnya nyeri terkendali baik maka diganti morfin oral kerja lama dengan dosis 2x30 mg/ hari. Bila nyeri belum terkendah, morfm dinaikkan dosisnya menjadi dua kali lipat dan dievaluasi lebih lanjut serta berpedoman pada VAS. Obat adjuvan diberikan sesuai pengkajian, bila penyebabnya neuropatik maka selain obat-obat tersebut ditambahkan GABA (gabapentin), bila nyeri somatik akibat metastasis tulang sedikit dapat ditambahkan OAINS dan bisfosfonat, bila metastasis luas dan multipel maka pilihan utamanya adalah radioterapi dan dapat ditambahkan bisfosfonat. Pengobatan Non Medikamentosa: 1. Penanganan psikiatris 2. Operasi bedah saraf 3. Blok anestesi 4. Rehabilitasi medik Penanganan Infeksi Infeksi oleh bakteri gram negatif Kombinasi antibiotik beta laktam dengan aminoglikosida - Monoterapi dengan seftazidim, sefepim, imipenem, meropenem Infeksi oleh bakteri gram positif. Staphylococcus epiderrnidis sering resisten pada berbagai macam antibiotika, diberikan vankomisin dan teikoplanin Infeksi jamur. Pemberian amfoterisin B dianjurkan pada pasien neutropenia dengan demam berkepanjangan setelah pemberian antibiotika spektrum luas untuk Panduan Pelayanan Medik PAPDI 213 beberapa hari tanpa adanyabakteremia. Infeksi virus dapat terjadi pada pasien neutropenia tanpa imunosupresi, sehingga beberapa pusat menganjurkan pemberian asiklovir sejak awal pada pasien yang diperkirakan akan mengalami neutropenia berat untuk waktu yang lama. Masalah Efek Samping Sitostatika 1. Penekanan sumsum tulang Pemilihan dan penjadwalan obat sitostatika yang tepat Pencegahan infeksi pada pasien neutropenia berupa dekontaminasi saluran
212 cema, kulit dan rambut bila akan mandapat kemoterapi agresif Pengobatan infeksi, bila hasil kultur belum ada, diberikan pengobatan empiris yang dapat menjangkau Gram positif dannegatif, anti jamur, bila perlu antivirus \ G-CSF saat ini dapat diberikan pada keadaan granulositopenia, terutama yang mendapat kemoterapi agresif 2. Mual dan muntah Meliputi fenotiazin, haloperidol, metoklopropamid, antagonis serotonin (ondansetron, granisetron dan tropisetron), kortikosteroid, benzodiazepin, nabilon, antihistamin dan kombinasi obat-obat antiemetik di atas. Dianjurkan kombinasi tersebut meliputi deksametason diikuti antagonis serotonin atau difenhidramin dan metoklopropamid 3. Toksisitas jantung Pasien dengan risiko tinggi (EF< 50%)harus menjalani ekokardiografi setiap satu atau dua siklus pengobatan, sedangkan pada yang tidak berisiko tinggi ekokardiografi diulang setelah dosis kumulatif mg/m2. Hal yang paling penting pada pemantauan adalah dosis kumulatif (epirubisin 950 mg/m-, daunorubisin 750 mg/m mitomisin 160 mg/m dan doksorubisin 550 mg/m) 4. Toksisitas ginjal Kerusakan ginjal dapat dicegah dengan hidrasi adekuat, alkalinisasi urin dengan natrium bikarbonat dan diuretik 5. Ekstravasasi obat-obat kemoterapi yang bersifat vesikan dapat dicegah dengan memastikan jalan infus intravena lancar dan setelah kemoterapi diberikan, cairan infus tetap diberikan 6. Sindrom lisis tumor Untuk mencegah hal ini, mulai 48 jam sebelum kemoterapi sampai dengan 3-5 hari setelahnya diberikan hidrasi intravena 3000 ml/m, alopurinol 500 mg/mper oral, bila kadar asam urai > 7 mg/dl diberikan alkalinisasi urin dengan natrium bikarbonat dengan mempertahankan ph urin di atas 7 KOMPLIKASI Hati-hati dengan efek samping morfin PROGNOSIS Advitam: malam Ad flingsionam: malam Ad sanasionam: malam 214 Hanatologi Onkobgi Medik WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan : Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan: Departemen Ilmu Penyakit Dalam Divisi Hematologi-Onkologi Medik RS non pendidikan; Bagian Ilmu Penyakit Dalam
213 REFERENSI : 1. Harsal, A. Tatalaksana nyeri hanker. Dalam: Setiati, S. Alwi, I. Kasjmir, YI, Bawazier, LA. Lydia, A. Syam, AF dkk. Current diagnosis and treatment in internal medicine PIP IPD FKUIJakarta 2002: Sutandyo, N. Harryanto, A. Peran nutrisipada keganasan. Dalam: Setiati, S. Soewondo, P Pitoyo, CW. Syam, AF. Mansjoer, A. Periemuan Ilmiah Tahunan Perkembangan mutakhir IPD. PIP IPD FKUIJakarta 2003: Reksodiputro, AH. Sutandyo. N. Nafrialdi. Yunihastuti, E. Beberapa aspekpengobatan suportif pada pasien kanker Dalam: Alwi, I. Setiati, S. Sudoyo, AW. Bawazier, LA. Kasjmir, YI. Mansjoer, A. Pertemuan Ilmiah Tahunan Ilmu penyakit dalam. PIP IPD KFUIJakarta 2001: Panduan Pelayanan Medik PAPDI 215 POLISITEMIA VERA PENGERTIAN Polisitemia merupakan kelainan sistem hemopoesis yang dihubungkan dengan peningkatan j umlah dan volume sel darah merah (eritrosit) secara bermakna mencapai 6-10 juta/ml di atas ambang batas nilai normal dalam sirkulasi darah, tanpa
214 memperdulikan jumlah leukosit dan trombosit. Disebut polisitemia vera bila sebagian populasi eritrosit berasal dari suatu klon sel induk darah yang abnormal (tidak membutuhkan eritropoetin untuk proses pematangannya). Berbeda dengan polisitemia sekunder dimana eritropoetin meningkat secara fisiologis sebagai kompensasi atas kebutuhan oksigen yang meningkat atau eritropoetin meningkat secara non fisiologis pada sindrom paraneoplastik sebagai manifestasi neoplasma lain yang mensekresi eritropoetin.perjalanan klinis ; 1. Fase eritrositik atau fase polisitemia Berlangsung 5-25 tahun, membutuhkan flebotomi teratur untuk mengendalikan viskositas darah dalam batas normal. 2. Fase burn out atau spent out Kebutuhan flebotomi menurun jauh, kesannya seperti remisi, kadang timbul anemia. 3. Fasemielofibrotik Bila terjadi sitopenia dan splenomegali progresif, menyerupai mielofibrosis dan metaplasia mieloid 4. Fase terminal DIAGNOSIS International Polycythemia Study Group II Diagnosis polisitemia dapat ditegakkan jika memenuhi kriteria a. A1+A2+A3 atau b. A1+A2+ 2 kategori B KategoriA 1. Meningkatnya massa sel darah merah diukur dengan krom radioaktif Cr-51. Pada pria > 36 ml/kg dan pada wanita > 32 ml/kg. 2. Saturasi oksigen arterial > 92% (pada polisitemia vera, saturasi oksigen tidak menurun) 3. Splenomegali Kategori B 1. Trombositosis: trombosit > /ml 2. Leukositosis; leukosit > /ml(tidakadainfeksi) 3. Leukosit alkali fosfatase (LAF) score meningkat > 100 (tanpa ada panas/infeksi) 4. Kadar vitamin B12 > 900 pg/ml dan atau UB12BC dalam serum > 2200 pg/ml 216 Hematologi Onkobgi Medik DIAGNOSIS BANDING Polisitemia sekunder akibat saturasi oksigen arterial rendah atau eritropoetin meningkat akibat manifestasi sindrom paraneoplastik PEMERIKSAAN PENUNJANG Laboratorium; eritrosit, granulosit, trombosit, kadar B12 serum, NAP, saturasi Pemeriksaan sumsum tulang untuk menyingkirkan kelainan mieloproliferatifyang lain.
215 TERAPI Prinsip pengobatan: 1. Menurunkan viskositas darah sampai ke tingkat normal dan mengendalikan eritropoesis dengan flebotomi 2. Menghindari pembedahan elektif pada fase eritrositik/ polisitemia yang belum terkendali 3. Menghindari pengobatan berlebihan 4. Menghindari obat yang mutagenik, teratogenik dan berefek sterilisasi pada pasien usia muda 5. Mengontrol panmielosis dengan fosfor radioaktif dosis tertentu atau kemoterapi sitostatik pada pasien di atas 40 tahun blla didapatkan: - trombositosis persisten di atas /ml terutama jika disertai gejala trombosis - leukositosis progresif - - splenomegali simtomatik atau menimbulkan sitopeniaproblematic gejala sistemik yang tidak terkendali seperti pruritus yang sukar dikendalikan, penurunan berat badan atau hiperurikosuria yang sulit diatasi. A. Flebotomi Pada PV tujuan prosedur flebotomi adalah mempertahankan hematokrit 42% pada wanita dan 47% pada pria untuk mencegah timbulnya hiperviskositas dan penurunan shear rate. Indikasi flebotomi terutama untuk untuk semua pasien pada permulaan penyakit dan yang masih dalam usia subur. Indikasi: L Polisitemia vera fase polisitemia 2. Polisitemia sekunder fisiologis hanya dilakukan jika Ht > 55% (target Ht 55%) 3. Psolisitemia sekunder nonfisiologis bergantung pada derajat beratnya gejala yang ditimbulkan akibat hiperviskositas dan penurunan shear rate B. Kemoterapi sitostatika Tujuannya adalah sitoreduksi Indikasi; Hanya untuk polisitemia rubra primer (PV) Flebotomi sebagai pemeliharaan dibutuhkan > 2 kali sebulan Trombositosis yang terbukti menimbulkan trombosis Urtikaria berat yang tidak dapat diatasi dengan antihistamin Splenomegali simtomatik/ mengancam ruptur limpa Panduan Pelayanan Medik PAPDI 217 Cara pemberian: Hidroksiurea mg/mari atau mg/kg/kali diberikan dua kali sehari. Bila tercapai target dilanjutkan pemberian secara intermiten untukpemeliharaan Klorambusil dengan dosis induksi 0,1-0,2 mg/kg/hari selama 3-6 minggu dan dosis pemeliharaan 0,4 mg/kgbb tiap 2-4 minggu. Busulfan 0,06 mg/kgbb/hari atau 1,8 mg/m2/hari. Bila tercapai target dilanjutkan pemberian secara intermiten untuk pemeliharaan. C. Fosfor radioaktif P32 pertama kali diberikan dengan dosis 2-3 mci/m2 intravena, bila per oral dinaikkan
216 25%. Selanjutnyabila setelah 3-4 minggu pemberian P32 pertama: mendapatkan hasil, reevaluasi setelah minggu. Dapat diulang j ika diperlukan tidakberhasil, dosis kedua dinaikkan 25% dari dosis pertama, diberikan setelah minggu dosis pertama Pasien diperiksa setiap 2/3 bulan setelah keadaan stabil D. Kemoterapi biologi (sitokin) E. Pengobatan suportif Hiperurisemia: allopurinol mg/hari Pruritus dengan urtikaria: antihistamine PUVA Gastritis/ ulkus peptikum: antagonis reseptor Antiagregasi trombosit anagrelid KOMPLIKASI Trombosis, perdarahan, mielofibrosis PROGNOSIS Ad vitam: dubia ad malam Ad fungsionam; malam Ad sanasionam: malam WEWENANG RS pendidikan: Dokter Spesialis Penyakit Dalam dan PPDS Penyakit Dalam RS non pendidikan: Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI RS pendidikan; Departemen Penyakit Dalam - Divisi Hematologi - Onkologi RS non pendidikan: Bagian Penyakit Dalam REFERENSI : 1. AbdulMuthalib. Effendy, S. Polisitemia vera. Dalam: Suyono. S. Waspadji, S. Lesmana, L. Alwi, I. Setiati, S. Sundaru, H. dkk. Buku Ajar Ilmu Penyakit Dalam. JilidIL EdislIIL Jakarta: Balai Penerbit FKUI; 2001.p Polycythemia vera. Hematologie Klapper. 8' ed. Leids Universitair Medisch Centrum Leiden, Juni 1999:
217 GERIATRI PENGKAJIAN GERIATRI PARIPURNA/ COMPREHENSIVE GERIATRIC ASSESSMENT {CGA) Geriatii Pendekatan dalani evaluasi medis bagi pasien berusia lanjut (berusia 60 tahun atau lebih) berbeda dengan pasien dewasa muda. Pasien geriatri memiliki karakteristik multipatologi, daya cadangan faali yang rendah, gejala dan tanda klinis yang menyimpang, menurunnya status fungsional, dan gangguan nutrisi. Selain itu, perbaikan kondisi medis kadangkala kurang dramatis dan lebih lambat timbulnya. Karakteristik pasien geriatri yang pertama adalah multipatologi, yaitu pada satu pasien terdapat lebih dari satu penyakit yang umumnya bersifat kronik degeneratif. Kedua adalah menurunnya daya cadangan faali, yang menyebabkan pasien geriatri amat mudah jatuh dalam kondisi gagal pulih {failure to thrive). Hal ini terjadi akibat penurunan fungsi berbagai organ atau sistem organ sesuai dengan bertambahnya usia, yang walaupun normal untuk usianya namun menandakan menipisnya daya cadangan faali. Ketiga adalah penyimpangan gejala dan tanda penyakit dari yang klasik, misalnya pada pneumonia mungkin tidak akan dijumpai gejala khas seperti batuk, demam, dan sesak, melainkan terdapat perubahan kesadaran atau jatuh. Keempat adalah terganggunya status fungsional pasien geriatri. Status fungsional adalah kemampuan seseorang untuk melakukan aktivitas kehidupan sehari-hari. Status fungsional menggambarkan kemampuan umum seseorang dalam memerankan fungsinya sebagai manusia yang mandiri, sekaligus menggambarkan kondisi kesehatan secara umum. Kelima adalah adanya gangguan nutrisi, gizi kurang, atau gizi buruk. Gangguan nutrisi ini secara langsung akan mempengaruhi proses penyembuhan dan pemulihan. Jika karena sesuatu hal pasien geriatri mengalami kondisi akut seperti pneu monia, maka pasien geriatri juga seringkali muncul dengan gangguan fungsi kognitif, depresi, instabilitas, imobilisasi, dan inkontinensia (sindrom geriatri). Kondisi tersebut akan semakin kompleks jika secara psikososial terdapat hendaya seperti pengabaian {neglected) atau kemiskinan (masalah fmansial). Berdasarkan uraian di atas tidak dapat disangkal lagi bahwa pendekatan dalam evaluasi medis bagi pasien geriatri mutlak hams bersifat holistik atau paripuma yang tidak semata-mata dari sisi biopsiko-sosial saja, namun juga hams senantiasa memperhatikan aspek kuratif, rehabilitatif, promotif, dan preventif Komponen dari pengkajian paripuma pasien geriatri meliputi status fungsional, status kognitif, status emosional, dan status nutrisi. Selain itu, anamnesis yang dilakukan adalah anamnesis sistem organ yang secara aktif ditanyakan oleh dokter (mengingat seringkali pasien geriatri memiliki hambatan dalam menyampaikan keluhan atau tidak menganggap hal tersebut sebagai suatu keluhan) dan pemeriksaan fisik lengkap yang mencakup pula pemeriksaan neurologis dan muskuloskeletal. STATUS FUNGSIONAL
218 Pendekatan yang dilakukan untuk menyembuhkan kondisi akut pasien geriatri tidak akan cukup untuk mengatasi permasalahan yang muncul. Meskipun kondisi akutnya Panduan Pelayanan Medik PAPDI 221 sudah teratasi, tetapi pasien tetap tidak dapat dipulangkan karena belum mampu duduk, apalagi berdiri dan berjalan, pasien belum mampu makan dan minum serta membersihkan diri tanpa bantuan. Pengkajian status fungsional untuk mengatasi berbagai hendaya menjadi penting, bahkan seringkali menjadi prioritas penyelesaian masalah. Nilai dari kebanyakan intervensi medis pada orang usia lanjut dapat diukur dari pengaruhnya pada kemandirian atau status fungsionalnya. Kegagalan mengatasi hendaya maupun gejala yang muncul akan mengakibatkan kegagalan pengobatan secara keseluruhan. Mengkaji status fungsional seseorang berarti melakukan pemeriksaan dengan instrumen tertentu untuk membuat penilaian menjadi obyektif, antara lain dengan indeks aktivitas kehidupan sehari-hari {activity of daily //vmg/adl) Barthel dan Katz. Pasien dengan status fungsional tertentu akan memerlukan berbagai program untuk memperbaiki status fungsionalnya agar kondisi kesehatan kembali pulih, mempersingkat lama rawat, meningkatkan kualitas hidup dan kepuasan pasien. STATUS KOGNITIF Pada pasien geriatri, peran dari aspek selain fisikjustru terlihat lebih menonjol temtama saat mereka sakit. Faal kognitif yang paling sering terganggu pada pasien geriatri yang dirawat inap karena penyakit akut antara lain memori segera dan jangka pendek, persepsi, proses pikir, dan fungsi eksekutif. Gangguan tersebut dapat menyulitkan dokter dalam pengambilan data anamnesis, demikian pula dalam pengobatan dan tindak lanjut adanya gangguan kognitif tentu akan mempengaruhi kepatuhan dan kemampuan pasien untuk melaksanakan program yang telah direncanakan sehingga pada akhimya pengelolaan secara keseluruhan akan terganggu juga. Gangguan faal kognitif bisa ditemukan pada derajat ringan {mild cognitive impoinnent/mcl dan vascular cognitive iwpairment/wci) maupun yang lebih berat (demensia ringan, sedang, dan berat). Hal tersebut tentunya memerlukan pendekatan diagnosis dan terapeutik tersendiri. Penapisan adanya gangguan faal kognitif secara obyektif antara lain dapat dilakukan dengan pemeriksaan neuropsikiatrik seperti Abbreviated Mental Test, the Mini-Mental State Examination (MMSE), the Global Deterioration Scale (GDS), dan the Clinical Dementia Ratings (CDR). STATUS EMOSIONAL Kondisi psikologik, seperti gangguan penyesuaian dan depresi, juga dapat mempengaruhi hasil pengelolaan. Pasien yang depresi akan sulit untuk diajak bekerja sama dalam kerangka pengelolaan secara terpadu. Pasien cenderung bersikap pasif atau apatis terhadap berbagai program pengobatan yang akan diterapkan. Hal ini tentu akan menyulitkan dokter dan paramedik untuk mengikuti dan mematuhi berbagai modalitas yang diberikan. Keinginan bunuh diri secara langsung maupun tidak, cepat atau lambat akan mengancam proses penyembuhan dan pemulihan. Instrumen untuk mengkaji status emosional pasien misalnya Geriatric De pression Scale (GDS) yang terdiri atas 15 atau 30 pertanyaan. Instrumen ini bertujuan untuk menapis adanya gangguan depresi atau gangguan penyesuaian. Pendekatan secara profesional dengan bantuan psikiater amat diperlukan untuk menegakkan
219 diagnosis pasti, 222 Geriatri STATUS NUTRISI Masalah gizi merupakan masalah lain yang mutlak harus dikaji pada seorang pasien geriatri. Gangguan nutrisi akan mempengamhi status imun dan keadaan umum pasien. Adanya gangguan nutrisi seringkali terabaikan mengingat gejala awal seperti rendahnya asupan makanan disangka sebagai kondisi normal yang terjadi pada pasien geriatri. Sampai kondisi status gizi turun menjadi gizi buruk baru tersadar bahwa memang ada masalah di bidang gizi. Pada saat tersebut biasanya sudah terlambat atau setidaknya akan amat sulit menyusun program untuk mengobati status gizi buruk. Pengkajian status nutrisi dapat dilakukan dengan anamnesis gizi (anamnesis asupan), pemeriksaan antropometrik, maupun biokimiawi. Dari anamnesis harus dapat dinilai berapa kilokalori energi, berapa gram protein, dan berapa gram lemak yang rata-rata dikonsumsi pasien. Juga perlu dievaluasi berapa gram serat dan mililiter cairan yang dikonsumsi. Jumlah vitamin dan mineral biasanya dilihat secara lebih spesifik sehingga memerlukan perangkat instrumen lain dengan bantuan seorang ahli gizi. Pemeriksaan antropometrik yang lazim dilakukan adalah pengukuran indeks massa tubuh dengan memperhatikan perubahan tinggi tubuh dibandingkan saat usia dewasa muda. Rumus tinggi lutut yang disesuaikan dengan ras Asia dapat dipakai untuk kalkulasi tinggi badan orang usia lanjut. Pada pemeriksaan penunjang dapat diperiksa hemoglobin dan kadar albumin plasma untuk menilai status nutrisi secara biokimiawi. Instrumen untuk mengkaji status fungsional, kognitif, dan emosional dapat dilihat pada lampiran.
220 223 Panduan Pelayanan Medik PAPDI No Fungsi Skor Keterangan Nilai Skor 1 Mengendalikan rangsang pembuangan tinja Mengendalikan 0 rangsang berkemih 1 3 Membersihkan diri (seka muka, sisir rambut, sikat eigi) 4 Penggunaan jamban, masuk dan keluar (melepaskan, memakai celana, membersihkan, menyiram) 5 Makan Berubah sikap dari 0 berbaring ke duduk Berpindah / berjalan Tak terkendali/tak teratur (perlu pencahar) Kadang-kadang tak terkendali (Ix seminggu) Terkendali teratur Tak terkendali atau pakai kateter Kadang-kadang tak terkendali (hanya Ix/ 24 jam) Mandiri Butuh pertolongan orang lain Mandiri Tergantung pertolongan orang lain Perlu pertolongan pada beberapa kegiatan tetapi dapat mengerjakan sendiri beberapa kegiatan yang Iain Mandiri Tidak mampu Perlu ditolong memotong makanan Mandiri Tidak mampu Perlu banyak bantuan untuk bisa duduk (2 orang) Bantuan minimal 1 orang Mandiri Tidak mampu Bisa (pindah) dengan kursi roda Berjalan dengan bantuan 1 orang Mandiri LAMPIRANI INDEKS AKTIVITAS KEHIDUPAN SEHARI-HARI BARTHEL (AKS BARTHEL)
221 tahun 0. Salah 1. Benar 9 Naik turun tangga 0 Tidak mampu 1 Butuh pertolongan 1 Sebagian di bantu (misalnya mengancing baju) 2 Mandiri 10 Mandi 0 Tergantung orang lain 1 Mandiri TOTAL S KOR 0. Salah Keterangan : Skor AKS BARTHEL 20 : Mandiri : Ketergantungan ringan 5-8 : Ketergantungan berat 0-4 : Ketergantungan total 9-11 : Ketergantungan sedang Memakai baju 0 Tergantung orang lain Geriatii LAMPIRAN 2 ABBREVIATED MENTAL TEST (AMT) _Status mental_nilai_ A. Umur... B. Waktu / jam sekarang 0. Salah 1. Benar C. Alamat tempat tinggal 0. Salah 1. Benar E. Saat ini berada di mana 0. Salah 1. Benar F. Mengenali orang lain (dokter, perawat, penanya) 0. Salah 1. Benar G. Tahun kemerdekaan RI 0. Salah 1. Benar H. Nama Presiden RI 0, Salah 1. Benar I. Tahun kelahiran pasien atau anak terakhir Benar J. Menghitung terbalik (20 s/d 1) 0. Salah 1. Benar K. Perasaan hati (afeksi) A. Baik B. Labil C. Depresi D. Gelisah
222 E. Cemas Total Skor : (diisi oleh petugas) Keterangan: Skor AMT 0-3 : Gangguan ingatan berat 4-7 : Gangguan ingatan sedang 8-10 : Normal
223
224 Narna Responden : Nama Pewawancara : Umur Responden : Tanggal Wawancara : Pendidikan : Jam mulai Nilai Maksimum 5 Nilai Responden ( ) ORIENTASI Sekarang (hari-tanggal-bulan-tahun) berapa dan musim apa? 5 ( ) 3 ( ) 5 ( ) Sekarang kita berada dimana? (Nama nimah sakit atau instansi, nomor rumah, kota, kabupaten, propinsi) jalan, REGISTRASI Pewawancara menyebutkan nama 3 buah benda, misalnya : Satu detik untuk t iap benda Kemudian mintalah responden mengulang ke tiga nama benda terscbut. Berilah nilai 1 untuk riap jawaban yang benar, bila masih salah, ulangi penyebutan ke tiga nama benda tersebut sampai responden dapat mengatakannya dengan benar: {bola, kursi, sepalu) Hitunglah jumlah percobaan dan catatlah : kali. ATENSI DAN KALKULASl Hitunglah berturut-turut selang 7 angka mulai dari 100 ke bawah. Berhenti setelah 5 kali hitungan ( ). Kemungkinan lain, ejalah kata dengan lima huruf, misalnya ' DUNIA' dari akhir ke awal / dari kanan ke kiri : 'AINUD'. Satu (1) nilai untuk setiap jawaban yang benar. 3 ( ) 9 ( ) MENGINGAT Tanyakan kembali nama ke tiga benda yang telah disebut di atas. Berikan nilai 1 untuk tiap jawaban yang benar. BAHASA a. Apakah nama benda ini? Pcrlihatkanlah pinsil dan arloji (2 nilai) b. Ulangi kalimat berikut: "JIKATIDAK, DAN ATAU TAPI" (I nilai) c. Laksanakanlah 3 buah perintah ini: Peganglah selembar kertas dengan tangan kananmu, lipatlah kertas itu pada pertengahan dan letakkan di lantai. (3 nilai) d. Bacalah dan laksanakan perintah berikut: " PEJAMKAN MATAANDA" (I nilai) e. Tulislah sebuah kalimat! (1 nila i) Jumlah { ) nilai; Tandailah tingkat kesadaran responden pada garis absis di bawah ini dengan huruf 'X' SADAR SOMNOLEN STUPOR KOMA Jam selesai Tempat wawancara : Panduan Pelayanan Medik PAPDI 225 LAMPIRAN 3
225 MINI MENTAL STATE EXAMINATION (MMSE) No. Pertanyaan Jawaban 1. Apakah anda sebenamya puas dengan kehidupan anda? YA TIDAK 2. Apakah anda telah meninggalkan banyak kegiatan dan YA TIDAK minat atau kesenangan anda? 3. Apakah anda merasa kehidupan anda kosong? YA TIDAK 4. Apakah anda sering merasa bosan? YA TIDAK 5. Apakah anda sangat berharap terhadap masa depan? YA TIDAK 6. Apakah anda merasa terganggu dengan pikiran bahwa anda YA TIDAK tidak dapat keluar dari pikiran anda? 7. Apakah anda mera sa mempunyai semangat yang baik YA TIDAK setiap saat? 8. Apakah anda merasa takut bahwa sesuatu yang buruk akan YA TIDAK terjadi pada diri anda? 9. Apakah anda merasa bahagia untuk sebagian besar hidup YA TIDAK anda? 10. Apakah anda sering merasa tidak berdaya? YA TIDAK 11. Apakah anda sering merasa resah dan gelisah? YA TIDAK 12. Apakah anda lebih senang berada di rumah daripada pergi YA TIDAK ke luar rumah dan melakukan hal-hal yang baru? 13. Apakah anda sering merasa khawatir terhadap masa depan YA TIDAK anda? 14. Apakah anda merasa memiliki banyak masalah dengan YA TIDAK daya ingat anda dibandingkan kebanyakan orang? 15. Apakah menurut anda hidup anda saat ini menyenangkan? YA TIDAK 16. Apakah anda sering merasa sedih? YA TIDAK 17. Apakah saat ini anda merasa tidak berharga? YA TIDAK 18. Apakah anda sangat mengkhawatirkan masa lalu anda? YA TIDAK 19. Apakah anda merasa hidup ini sangat menarik dan YA TIDAK menyenangkan? 20. Apakah sulit bagi anda untuk memulai sesuatu hal yang YA TIDAK baru? 21. Apakah anda merasa penuh semangat? YA TIDAK 22. Apakah anda merasa bahwa keadaan anda tidak ada YA TIDAK harapan? 23. Apakah anda merasa orang lain memiliki keadaan yang YA TIDAK lebih baik dari anda? 24, Apakah anda sering merasa sedih terhadap hal-hal kecil? YA TIDAK 25. Apakah anda sering merasa ingin menangis? YA TIDAK 26. Apakah anda mempunyai masalah dalam berkonsentrasi? YA TIDAK 27. Apakah anda merasa senang ketika bangun di pagi hari? YA TIDAK 28. Apakah anda lebih memilih untuk tidak mengiku YA TIDAK pertemuan-pertemuan sosial/ bermasyarakat? 29. Apakah mudah bagi anda untuk membuat keputusan? YA TIDAK 30. Apakah pikiran anda secerah biasanya? YA TIDAK Panduan Pelayana n Medik PAPDI LAMPIRAN Geriatii
226 Skor: hitung jumlah jawaban yang bercetak tebal Setiap jawaban bercetak tebal mempunyai nilai 1. Skor antara 5-9 menunjukkan kemungkinan besar depresi Skor 10 atau lebih menunjukkan depresi 228 Geiiatri
227 SINDRONI DELIRIUM AKUT PENGERTIAN Sindrom delirium akut (acute confusional state/acs) adalah sindrom mental organik yang ditandai dengan gangguan kesadaran dan atensi serta perubahan kognitif atau gangguan persepsi yang timbul dalam jangka pendek dan berfluktuasi. DIAGNOSIS Kriteria diagnosis menurut Diagnostic and Statistical Manual of Mental Dis- r(:yer(dsm-iv-tr) meliputi gangguan kesadaran yang disertai penurunan kemampuan untuk memusatkan, mempertahankan, atau mengalihkan perhatian, perubahan kognitif (gangguan daya ingat, disorientasi, atau gangguan berbahasa) atau timbulnya gangguan persepsi yang bukan akibat demensia, gangguan tersebut timbul dalam jangka pendek (jam atau hari) dan cenderung berfluktuasi sepanjang hari, serta terdapat bukti dari anamnesis, pemeriksaan fisik, atau pemeriksaan penunjang bahwa gangguan tersebut disebabkan kondisi medis umum maupun akibat intoksikasi, efek samping, atau putus obat/zat. Harus dicari faktor pencetus dan faktor risikonya - Pencetus yang sering: gangguan metabolik (hipoksia, hiperkarbia, hipo atau hiperglikemia, hiponatremia, azotemia), infeksi (sepsis, pneumonia, infeksi saluran kemih), penurunan cardiac output (dehidrasi, kehilangan darah akut, infark miokard akut, gagal jantung kongestif), strok (korteks kecil), obatobatan (terutama antikolinergik), intoksikasi (alkohol, dll), hipo atau hipertennia, lesi sistem saraf pusat, psikosis akut, pemindahan ke lingkungan yang baru/tidak familiar, impaksi fekal, danretensi urin - Faktor risiko: riwayat gangguan kognitif, berusia lebih dari 80 tahun, mengalami fraktur saatmasukperawatan, infeksi yang simtomatik, jenis kelamin pria, mendapat obat antipsikotik atau analgesik narkotik, penggunaan pengikat, malnutrisi, penambahan 3 atau lebih obat, dan penggunaan kateter unn. DIAGNOSIS BANDING Demensia, psikosis fungsional, kelainan neurologis PEMERIKSAAN P E NUNJANG Diperlukan untuk membantu menegakkan diagnosis; menemukan penyebab/ pencetus: Lakukan pemeriksaan neurologis untuk mendeteksi defisit neurologis fokal, adakah cerebro vascular disease atau transient ischemic attack, lakukan brain CTscanjikSL ada indikasi Darah perifer lengkap Elektrolit (terutama natrium), ureum, kreatinin, dan glukosa darah Analisis gas darah Urin lengkap dan kultur resistensi urin Panduan Pelayanan Medik PAPDI 229
228 Foto toraks EKG TERAPI Berikan oksigen, pasang infus dan monitor Segera dapatkan hasil pemeriksaan penunjang untuk memandu langkah selanjutnya; tujuan utama terapi adalah mengatasi faktor pencetus. Jika khawatir aspirasi dapat dipasang pipa naso-gastrik Kateter urin dipasang teaitamajika terdapat ulkus dekubitus disertai inkontinensia urin Awasi kemungkinan imobilisasi (lihat topik imobilisasi) Hindari sebisa mungkin pengikatan tubuh untuk mencegah imobilisasi. Jika memang diperlukan, gunakan dosis terendah obat neuroleptik dan atau benzodiazepin dan monitor status neurologisnya; pertimbangkan penggunaan antipsikotik atipikal. Kaji ulang intervensi ini setiap hari; targetnya adalah penghentian obat antipsikotik dan pembatasan penggunaan obat tidur secepatnya Kaji status hidrasi secara berkala Ruangan tempat pasien harus berpenerangan cukup, terdapat jam dan kalender yang besar dan jika memungkinkan diletakkan barang-barang yang familiar bagi pasien dari rumah, hindari stimulus berlebihan, keluarga dan tenaga kesehatan harus berupaya sesering mungkin mengingatkan pasien mengenai hari dan tanggal, jika kondisi klinis sudah memungkinkan pakai alat bantu dengar atau kacamata yang biasa digunakan oleh pasien sebelumnya, motivasi untuk berinteraksi sesering mungkin dengan keluarga dan tenaga kesehatan, evaluasi strategi orientasi realitas; beritahu kepada pasien bahwa dirinya sedang bingung dan disorientasi namun kondisi tersebut dapat membaik KOMPLIKASI Fraktur, hipotensi sampai renjatan, trombosis vena dalam, emboli pani, sepsis PROGNOSIS Dubia WEWENANG Dokter Spesialis Penyakit Dalam dan Konsultan Geriatri UNIT YANG MENANGANI Divisi Geriatri Departemen Ilmu Penyakit Dalam UNIT TERKAIT Divisi di Departemen Ilmu Penyakit Dalam yang terkait dengan keterlibatan etiologi ACS, Departemen Rehabilitasi Medik, Departemen Psikiatri, Instalasi Gizi, Instalasi Farmasi, Bidang Keperawatan, Departemen Neurologi 230 INSTABILITAS DAN JATUH Geriatii
229 PENGERTIAN Adanya instabilitas membuat seseorang berisiko untuk jatuh. Kemampuan untuk mengontrol posisi tubuh dalam ruang meruapakan suatu interaksi kompleks sistem saraf dan muskuloskeletal yang dikenal sebagai sistem kontrol postural. Jatuh terjadi manakala sistem kontrol postural tubuh gagal mendeteksi pergeseran dan tidak mereposisi pusat gravitasi terhadap landasan penopang (kaki, saat berdiri) pada waktu yang tepat untuk menghindari hilangnya keseimbangan. Kondisi ini seringkali merupakan keluhan utama yang menyebabkan pasien datang berobat (keluhan utama dari penyakit-penyakit yang juga bisa mencetuskan sindrom delirium akut) DIAGNOSIS Subyektif: terdapat keluhan perasaan seperti akan jatuh, disertai atau tanpa dizzi ness, vertigo, rasa bergoyang, rasa tidak percaya diri untuk transfer atau mobilisasi mandiri; atau terdapat riwayat jatuh Obyektif: terdapat faktorrisiko intrinsik dan ekstrinsik untuk terjadinyajatuh. Faktor intrinsik terdiri atas faktor lokal dan faktor sistemik. Faktor intrinsik lokal: osteoartritis genu/vertebra XxxvcibdiX,plantarfascitis, kelemahan otot kuadrisep femoris, gangguan pendengaran, gangguan penglihatan, gangguan pada alat keseimbangan seperti vertigo yang dapat ditimbulkan oleh gangguan aliran darah ke otak akibat hiperkoagulasi, hiperagregasi, atau spondiloartrosis servikal. Faktor intrinsik sistemik; penyakit paru obstruktifkronik (PPOK), pneumonia, infarkmiokardakut, gagal jantung, infeksi saluran kemih, gangguan aliran darah ke otak (hiperkoagulasi, strok, dan transient ischemic attact/tla), diabetes melitus dan/atau hipertensi (terutama jika
230 tak terkontrol), paresis inferior, penyakit atau sindrom parkinson, demensia, gangguan saraf lain serta gangguan metabolik seperti hiponatremia, hipoglikemia atau hiperglikemia, dan hipoksia. Faktor risiko ekstrinsik/lingkungan antara lain: alas kaki yang tidak sesuai, kain/pakaian bagian bawah tubuh yang terjuntai, lampu ruangan yang kurang terang, lantai yang licin, basah, atau tidak rata, fumitur yang terlalu rendah atau tinggi, tangga yang tak aman, kamar mandi dengan bak mandi/ closet terlalu rendah atau tinggi dan tak memiliki alat bantu untuk berpegangan, tali atau kabel yang berserakan di lantai, karpet yang terlipat, dan benda-benda di lantai yang membuat seseorang terantuk. Penyebab Jatuh Kecelakaan Sinkop Drop attacks Dizziness dan/atau vertigo Keterangan Kecelakaan mumi (terantuk, terpleset, dll) Interaksi antara bahay a di lingkungan dan faktor yang meningkatkan kerentanan Hilangnya kesadaran mendadak Kelemahan tungkai bawah mendadak yang menyebabkan jatuh tanpa kehilangan kesadaran Penyakit vestibular, penyakit sistem saraf pusat Hipotensi ortostatik Hipovolemia atau kardiak output ya ng rendah, disfungsi otonom, gangguan aliran darah balik vena, tirah baring lama, hipotensi akibat obat-obatan, hipotensi postprandial Obat-obatan Proses penyakit Idiopatik Diuretika, antihipertensi, antidepresi golongan trisiklik, sedatif, antipsikotik, hipoglikemia, alkohol Berbagai penyakit akut Kardiovaskular: aritmia, penyakit katup jantung (stenosis aorta), sinkop sinus karotid Neurologis; TIA, strok akut, gangguan kejang, penyakit Parkinson, spondilosis lumbar atau servikal (dengan kompresi pada korda spinalis atau cabang saraf), penya kit serebelum, hidrosefalus tekanan normal (gangguan gaya berjalan), lesi sistem saraf pusat (tumor, hematom subdural) Tak ada penyebab yang dapat diidentifikasi PEMERIKSAAN PENUNJANG Beberapa pemeriksaan seperti the timed up-and-go test (TUG), uji menggapai fungsional (functional reach test), dan uji keseimbangan Berg {the Berg balance sub-scale of the mobility index) dapat untuk mengevaluasi fungsi mobilitas sehingga dapat mendeteksi perubahan klinis bermakna yang menyebabkan seseorang berisiko untuk jatuh atau timbul disabilitas dalam mobilitas. Pemeriksaan penunjang diperlukan untuk membantu mengidentifikasi faktor risiko; menemukan penyebab/pencetus: Panduan Pelayanan Medik PAPDI 231 Lakukan pemeriksaan neurologis untuk mendeteksi defisit neurologis fokal,
231 adakah cerebro vascular disease atau transient ischemic attack, lakukan brain CTscan]\k3i ada indikasi Darahperifer lengkap Elektrolit (terutama natrium dan kalium), ureum, kreatinin, dan glukosa darah Analisis gas darah Urin lengkap dan kultur resistensi urin Hemostase darah dan agregasi trombosit Foto toraks, vertebra, genu, dan pergelangan kaki (sesuai indikasi) EKG Identifikasi faktor domisili (lingkungan tempat tinggal) Tabel 1. Penyebab Jatuh 232 Geriatri Tabel 2. Evaluasi pada Pasien Usia Lanjut yang Jatuh Cvaluasi Anamnesis
232 Riwayat medis umum Tingkat mobilitas Riwayat jatuh sebelumnya Obat-obatan yang dikonsumsi Keterangan Apa yang dipikirkan pasien sebagai penyebabjatuh? Lingkungan sekitar tempat jatuh Gejala yang terkait Terutama obat antihipertensi dan psikotropika Apakah pasien sadar bahwa akan jatuh?; Apakah kejadian ja tub tersebut satna sekau tak terduga?; Apakah pasien terpleset atau terantuk? Waktu dan tempat jatuh; Saksi; Kaitannya dengan perubahan postur, batuk, buang air kecil, memutar kepala Kepala terasa ringan, dizziness, vertigo; Palpitasi, nyeri dada, sesak; Gejala neurologis fokal mendadak (kelemahan, gangguan sensorik, disartria, ataksia, bingung, afasia); Aura; Inkontinensia urin atau alvi Hilangnya kesadaran Pemeriksaan Fisik: Tanda vital Kulit Mata Kardiovaskular Ekstremitas Apakah yang langsung diingat segera setelah jatuh? Apakah pasien dapat bangkit kembali setelah jatuh dan jika dapat, berapa lama waktu yang diperlukan untuk dapat bangkit setelah jatuh? Apakah adanya hilangnya kesadaran dapat dijelaskan oleh saksi? Demam, hipotermia, frekuensi pemapasan, frekuensi nadi dan tekanan darah saat berbaring, duduk, dan berdiri Turgor, trauma, kepucatan Visas Aritmia, bruit karotis, tanda stenosis aorta, sensitivitas sinus karotis Penyakit sendi degeneratif, lingkup gerak sendi, deformitas, fraktur, masalah podiatrik (kalus, bunion, ulserasi, sepatu yang tidak sesuai, kesempitan/kebesaran, atau rusak) Neurologis Status mental, tanda fokal, otot (kelemahan, rigiditas, spastisitas), saraf perifer (terutama sensasi posisi), proprioseptif, refleks, fiingsi saraf kranial, fungsi serebelum (terutama uji tumit ke tulang kering), gejala ekstrapiramidal: tre mor saat istirahat, bradikinesia, gerakan involunter lain, keseimbangan dan cara berjalan dengan mengobservasi cara pasien _berdiri dan berjalan (uji 2et up and 20) Panduan Pelayanan Medik PAPDI 233 Tabel 3. Penilaian Klinis dan Tatalaksana yang Direkomendasikan bagi Orang Usia Lanjut yang Berisiko Jatuh Penilaian dan Faktor Risiko Tatalaksana
233 Lingkungan saat jatuh sebelumnya Perubahan lingkungan dan aktivitas untuk mengurangi kemungkinan jatuh bemlang Konsumsi obat-obatan Obat-obat berisiko tinggi (benzodiazepin, obat tidur lain, neuroleptik, antidepresi, antikonvulsi, atau antiaritmia kelas la) Konsumsi 4 macam obat atau lebih Review dan kurangi obatan konsumsi obat Penghhatan Visus <20/60 Penurunan persepsi kedalaman {depth perception) Penurunan sensitivitas terhadap kontras Katarak Tekanan darah postural (setelah >5 menit dalam posisi berbaring/wpme, segera setelah berdiri, dan 2 menit setelah berdiri) tekanan sistolik turun > 20 mmhg (atau > 20%), dengan atau tanpa gejala, segera atau setelah 2 menit berdiri Keseimbangan dan gaya berjalan Laporan pasien atau observasi adanya ketidakstabilan Gangguan pada penilaian singkat (uji get up and go atau performance-oriented assessment ofmobility) Penerangan yang tidak menyilaukan; hindari pemakaian kacamata multifokal saat beijalan; rujuk ke dokter spesialis mata Diagnosis dan tatalaksana penyebab dasar jika memungkinkan; review dan kurangi obat-obatan; modifikasi dari restriksi garam; hidrasi yang adekuat; strategi kompensasi (elevasi bagian kepala tempat tidur, bangkit perlahan, atau latihan dorsofleksi); stoking kompresi; terapi farmakologis jika strategi di atas gagal Diagnosis dan tatalaksana penyebab dasar jika memungkinkan; kurangi obat -obatan yang mengganggu keseimbangan; intervensi lingkungan; rujuk ke rehabilitasi medik untuk alat bantu dan latihan keseimbangan dan gaya berjalan Pemeriksaan neurologis Gangguan proprioseptif Gangguan kognitif Penurunan kekuatan otot 234 Diagnosis dan tatalaksana penyebab dasar jika memungkinkan; tingkatkan input proprioseptif (dengan alat bantu atau alas kaki yang sesuai, berhak rendah dan bersol tipis); kurangi obat-obatan yang mengenai adanya defisit kognitif; kurangi faktor mengganggu fiingsi kognitif; kewaspadaan pendamping risiko lingkungan; rujuk ke rehabilitasi medik untuk latihan gaya berjalan, keseimbangan, dan kekuatan_ Geriatri Pemeriksaan muskuloskeletal: pemeriksaan tungkai (sendi dan lingkup gerak sendi) dan pemeriksaan kaki Diagnosis dan tatalaksana penyebab dasar jika memungkinkan; rujuk ke rehabilitasi medik untuk latihan kekuatan, lingkup gerak sendi, gaya berjalan, dan keseimbangan serta untuk
234 alat bantu; gunakan aijuk ke podiatrist alas kaki yang sesuai; Pemeriksaan kardiovaskular Sinkop Aritmia (jika telah diketahui adanya penyakit kardiovaskular, terdapat EKG yang abnormal, dan sinkop) Evaluasi terhadap "bahaya"* di rumah Rapikan setelah dipulangkan dari rumah sakit lampu _diperlukan_ Rujuk ke konsultan kardiologi; pemijatan sinus karotis (pada kasus sinkop) karpet yang terlipat dan gunakan malam hari, bathmats yang tidak licin, dan pegangan tangga; intervensi lain yang TERAPI Prinsip dasar tatalaksana usia lanjut dengan masalah instabilitas dan riwayat jatuh adalah identifikasi faktor risiko intrinsik dan ekstrinsik, mengkaji dan mengobati trauma fisik akibat jatuh; mengobati berbagai kondisi yang mendasari instabilitas dan jatuh; memberikan terapi fisik dan penyuluhan berupa latihan cara berjalan, penguatan otot, alat bantu, sepatu atau sandal yang sesuai; mengubah lingkungan agar lebih aman seperti pencahayaan yang cukup; pegangan; lantai yang tidak licin, dan sebagainya. Latihan desensitisasi faal keseimbangan, latihan fisik (penguatan otot, fleksibilitas sendi, dan keseimbangan), latihan Tai Chi, adaptasi perilaku (bangun dari duduk perlahan-lahan, menggunakan pegangan atau perabot untuk keseimbangan, dan teknik bangun setelah jatuh) perlu dilakukan untuk mencegah morbiditas akibat instabilitas dan jatuh berikutnya, Perubahan lingkungan acapkali penting dilakukan untuk mencegah jatuh bemlang karena lingkungan tempat orang usia lanjut tinggal seringkali tidak aman sehingga upaya perbaikan diperlukan untuk memperbaiki keamanan mereka agar kejadian jatuh dapat dihindari. KOMPLIKASI Fraktur, memarjaringan lunak, isolasi dan depresi, imobilisasi PROGNOSIS Dubia WEWENANG Dokter Spesialis Penyakit Dalam, Konsultan Geriatri, Dokter Spesialis Rehabilitasi Medik Panduan Pelayanan Medik PAPDI 235 UNIT YANG MENANGANI Divisi Geriatri Departemen Ilmu Penyakit Dalam, Departemen Rehabilitasi Medik UNIT TERKAIT
235 Divisi di Departemen Ilmu Penyakit Dalam yang terkait dengan kelerlibaian etiologi/ faktor risiko instabilitas, Departemen Rehabilitasi Medik, Departemen Psikiatri, Instalasi Gizi, Instalasi Farmasi, Bidang Keperawatan, Departemen Neurologi, Departemen Bedah Ortopedi 236 Geriatri GANGGUAN KOGNITIF RINGAN DAN DEMENSIA
236 PENGERTIAN Antara fungsi kognitif yang normal untuk usia lanjut dan demensia yang jelas, terdapai sualu kondisi penumnan fungsi kognitif ringan yang disebut dcngan mild cognitive inipairmeni (MCI) dan vascular cognitive impairment (VCl), yang sebagian akan berkembang menjadi demensia, baik penyakii Alzheimer maupun demensia lipe lain. Mild cognitive impairment (MCI) merupakan suatu kondisi "sindrom predemensia" (kondisi iransisi fungsi kognisianlarapenuaan nonnal dan demensia ringan), yang pada berbagai studi lelah dibiiktikan sebagian akan berlanjut menjadi demensia (terutama demensia Alzheimer) yangsimtomatik. Vascular cognitive impairment (VCI) merujuk pada keadaan penurunan fungsi kognilif ringan dan dihubungkan dengan iskemia serta infark jaringan otak akibat penyakit vaskular dan aterosklerosis. Demensia adalah gangguan fungsi intelektual (berpikir abstrak, penilaian, kepribadian, bahasa. praksis, dan visuospasial) dan memori didapat yang disebabkan oleh penyakit otak, yang tidak berhubungan dengan gangguan tingkat kesadaran, sehingga mempengaruhi aklivitas kerja dan sosial secara bermakna. Demensia Alzheimer merupakan demensia yang disebabkan oleh penyakit Alzheimer; munculnya gejala perlahan-lahan namun progresif. Demensia vaskular merupakan demensia yang lerjadinya berhubungan dengan serangan strok (biasanya teijadi 3 bulan pasca slrok); munculnya gejala biasanya berlahap sesuai serangan strok yang mendahului (step ladder). Pada satu pasien pasca strok bisa terdapai kedua jenis ini (lipe campuran). Pada kedua tipe ini lazim lerdapat faklor risiko seperti: hipertensi, diabetes melitus, dislipidemia, dan faklor risiko aterosklerosis lain. Demensia dapat disertai behavioral and psychological symptoms of dementia (BPSD) yang lazim disebut sebagai perubahan periiaku dan kepribadian. Gejala BPSD dapal berupa depresi, wandering/pacings pertanyaan berulang aiau manerism, kecemasan, alau agresivitas. DIAGNOSIS Tabel 1. Kriteria Diagnosis untuk MCI dan VCI Mild Cognitive Impairment (MCI) Keluhan memori, yang diperkuat oleh informan Fungsi memori yang tidak sesuai untuk umur dan pendidikan Fungsi kognitif umum masih baik Aktivitas sehari-hari masih baik Tidak demensia Panduan Pelayanan Medik PAPDI 237 Vascular Cognitive Impairment (VCI) Gangguan kognitif ringan sampai sedang, terutama fiingsi eksekutif Tidak memenuhi kriteria demensia Mempunyai penyebab vaskular berdasarkan adanya tanda iskemia atau infark jaringan otak
237 Bukti lain adanya aterosklerosis Hachinski Ischemic Score (HIS) yang tinggi Tabel 2. Kriteria Diagnosis untuk Demensia (Sesuai dengan DSM IV) A. Munculnya dcllsit kogntiirrruiltipel yang bennanifestasi pada kedua keadaan berikut 1. Gangguan memori (ketidakmampuan untuk mempelajari informasi bam atau untuk mengingat informasi yang baru saja dipelajari) 2. Satu (atau lebih) gangguan kognitif berikut a. Afasia (gangguan berbahasa) b. Apraksia (ketidakmampuan untuk melakukan aktivitas motorik walaupun flingsii motorik masih normal) c. Agnosia (kegagalan untuk mengenali atau mengidentiflkasi benda walaupun fungsi sensorik masih normal) d. Gangguan fiingsi eksekutif (seperti merencanakan, mengorganisasi, berpikir mnut, berpikir abstrak) B. Defisit kognitif yang terdapat pada kriteria A1 dan A2 menyebabkan gangguan bermakna pada fungsi sosial dan okupasi serta menunjukkan penurunan yang bermakna dari fungsi sebelumnya. Defisit yang terjadi bukan terjadi khusus saat timbulnya delirium. DIAGNOSIS BANDING Acute confusional state, depresi, Penyakit Parkinson Catatan; demensia sering terdapat bersamaan dengan depresi dan/atau Penyakit Parkinson PEMERIKSAAN PE NUNJA NG Pemeriksaan neuropsikiatrik dengan the Mini-Mental State Examination (MMSE), The Global Deterioration Scale (CDS), dan The Clinical Dementia Ratings (CDR). Nilai MMSE dipengaruhi oleh umur dan tingkat pendidikan, sehingga pemeriksa harus mempertimbangkan hal-hal tersebut dalam menginterpretasi hasil pemeriksaan MMSE. Fungsi tiroid, hati, dan ginjal KadarvitaminB12 Kadar obat dalam darah (terutama yg bekerja pada susunan saraf pusat) CT scan, MRI 238 Geriatri Tabel 3. Kriteria untuk Diagnosis KJinis Penyakit Alzheimer menurut the National Institute ofneurological and Communicative Disorders and Stroke (NINCDS) dan the Alzheimer s Disease and Related Disorders Association (ADRDA) 1. Kriteria diagnosis klinis untuk probable penyakit Alzheimer mencakup: Demensia yang ditegakkan oleh pemeriksaan klinis dan tercatat dengan pemeriksaan the mini-mental test, Blessed Dementia Scale, atau pemeriksaan
238 sejenis, dan dikonfirmasi oleh tes neuropsikologis Defisit pada dua atau lebih area kognitif Tidak ada gangguan kesadaran Awitan antara umur 40 dan 90, umumnya setelah umur 65 tahun Tidak adanya kelainan sistemik atau penyakit otak lain yang dapat menyebabkan defisit progresif pada memori dan kognitif 2. Diagnosis probable penyakit Alzheimer didukung oleh: Penurunan progresif ftingsi kognitif spesifik seperti afasia, apraksia, dan agnosia Gangguan aktivitas hidup sehari-hari dan perubahan pola perilaku Riwayat keluarga dengan gangguan yang sama, terutama bila sudah dikonfirmasi secara neuropatologi Hasil laboratorium yang menunjukkan Pungsi lumbal yang normal yang dievaluasi dengan teknik standar Pola normal atau perubahan yang nonspesifik pada EEG, seperti peningkatan aktivitas slow-wave Bukti adanya atrofi otak pada pemeriksaan CT yang progresif dan terdokumentasi oleh pemeriksaan serial 3. Gambaran klinis lain yang konsisten dengan diagnosis probable penyakit Alzheimer, setelah mengeksklusi penyebab demensia selain penyakit Alzheimer; Perjalanan penyakit yang progresif namun lambat (plateau) Gejala-gejala yang berhubungan seperti depresi, insomnia, inkontinensia, delusi, halusinasi, verbal katastroflk, emosional, gangguan seksual, dan penurunan berat badan Abnormalitas neurologis pada beberapa pasien, terutama pada penyakit tahap lanjut, seperti peningkatan tonus otot, mioklonus, dan gangguan melangkah (gait disorder) Kejang pada penyakit yang lanjut Pemeriksaan CT normal untuk usianya 4. Gambaran yang membuat diagnosisprafeaii/e penyakit Alzheimer menjadi tidak cocok adalah: Onset yang mendadak dan apolectic Terdapat defisit neurologis fokal seperti hemiparesis, gangguan sensorik, defisit lapang pandang, dan inkoordinasi pada tahap awal penyakit; dan kejang atau gangguan melangkah pada saat awitan atau tahap awal perjalanan penyakit 5. Diagnosis possible penyakit Alzheimer: Dibuat berdasarkan adanya sindrom demensia, tanpa adanya gangguan neurologis, psikiatrik, atau sistemik lain yang dapat menyebabkan demensia, dan adanya variasi pada awitan, gajala klinis, atau perjalanan penyakit Dibuat berdasarkan adanya gangguan otak atau sistemik sekunder yang cukup untuk menyebabkan demensia, namun penyebab primemya bukan merupakan penyebab demensia 6. Kriteria untuk diagnosis definite penyakit Alzheimer adalah: Kriteria klinis untuk probable penyakit Alzheimer Bukti histopatologi yang didapat dari biopsi atau autopsi Panduan Pelayanan Medik PAPDI Klasifikasi penyakit Alzheimer untuk tujuan penelitian dilakukan bila terdapat gambaran khusus yang mungkin mempakan subtipe penyakit Alzheimer, seperti: Banyak anggota keluarga yang mengalami hal yang sama Awitan sebelum usia 65 tahun Adanya trisomi-21 Terjadi bersamaan dengan kondisi lain yang relevan seperti penyakit Parkinson
239 label 4. Penatalaksanaan terhadap Faktor Risiko Timbulnya Gangguan Kognitif pada Usia Lanjut Faktor Risiko Hipertensi Dislipidemia Penatalaksanaan Kurangi asupan garam Obat antihipertensi: awal dengan diuretik, dapat dikombinasikan dengan ACE-inhibitor, ARB, penyekat p ((3 -blocker), atau antagonis kalsium Target; TDS <130 mmhg, TDD <80 mmhg. Kurangi asupan makanan berlem ak Obat antidislipidemik Target: trigliserida < 150 mg/dl, Diabetes Melitus HDL kolesterol > 40 mg/dl untu k laki-laki dan > 50 mg/dl untuk perempuan serta LDL kolesterol < 100 mg/dl). Obesitas Gagaljantungf fibrilasi atniitfty hiperkoagulasiy pilar penatalaksanaan DM: edukasi, perencanaan makan (die t), latihan flsik, obat hipoglikemik oral, dan insulin Perhatian pada pemilihan OHO dan insulin, disesuaikan dengan penurunan flingsi organ Target: GDP <120 mg/dl, pada usia lanjut GDP <160 mg/dl masih diterima Penatalaksanaan sejak usia dini Target: IMT <25 kg/m' Identifikasi etiologi yang bisa dikoreksi Terapi farmakologis dan
240 Keterangan Rekomendasi JNC VII dan penelitian ALLHATT Konsensus Pengendalian Dislipidemia yang dikeluarkan oleh PERKENI dan NCEP-ATP III Beberapa penulis melaporkan statin dapat menurunkan fungsi kognitif (terutama memory loss) Konsensus Penatalaksanaan Mekanisme kerja Inhibitor Inhibitor Inhibitor 3-5 kolinesterase0,5-2 kolinesterase0,5-1 kolinesterase 3-7 mencapai konsentrasi maksimal (jam) DM tipe 2 oleh PERKENI Penggunaan insulin sering menimbulkan efek hipoglikemia pada usia lanjut yang dapat bermanifestasi sebagai gangguan kognitif Absorpsi Tidak Ya Ya Tidak dipengaruhi makanan Waktu-paruh serum (jam) Metabolisme Sitokrom P- 450 Nama Obat Karakteristik Donepezil Rivastigmin Galantamin Memantin Non-hepatik Sitokrom P- 450 Non-hepatik Dosis 1 X 5 mg/ 2 X 1,5 mg/ 2x4 mg 2x5 mg/ (inisial/maksimal) 1 X 10 mg 2x6 mg 2x12 mg 2 X 10 mg Antagonis reseptor- NMDA Geriatri hiperagregasi tf'ombosit, hiperhomosisteinemia, nonfarmakologis yang sesuai untuk mengendalikan dan mengatasinya Rujuk ke konsultan yang sesuai Keterangan: A.CE=angiotensin-converting-enzyme, angiotensin receptor blocker, TDS=tekanan darah sistolik, TDD=tekanan darati diastolik, HDL=high -density-lipoprotein, LDL=low-density-Upoprotein, JNC VII= the seventh report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment ofhigh Blood Pressur, PERKENI=Perkumpulan Endokrinologi Indonesia, DM= diabetes melitus, OHO=obat hipoglikemik oral, GDP=gula darah puasa, IMT=indeks massa tubuh Tabcl 5. Obat'Obatan yang Dipergunakan untuk Menghambat Penurunan dan Memperbaiki Fungsi Kognitif pada Demensia dan Gangguan Kognitif
241 Faklor tisiko: TERAPI Hiperkoagu- lasi Hipetagregasi trombosit Ncurosifilis &HIV Hipertensi Diabetes melitus Dislipidemia Mcrokok Obesitas PPOK Gagal jantung Ringan* Modtfikasi/lcrapibila»da siko penyakit Alzheimer dan Libatkan seorang usia lanjut pada kehidupan sosi al yang lebih intensif serta partisipasi pada aktivitas yang menstimulasi flin gsi kognitif dan stimulasi mental maupun emosional untuk menurunkan ri memperlambat munculnya manifestasi klinis gangguan kognitif. Latihan inemori multifaset dan latihan relaksasi Penyampaian informasi yang benar kepada keluarga, latihan orientasi realitas, rehabilitasi, dukungan kepada keluarga, manipulasi lingkungan, program harian untuk pasien, reminiscence, terapi musik, psikoterapi, modifikasi perilaku, konsultasi untuk pramuwerdha, jaminan nutrisi yang optimal Pemberian obat pada BPSD ditujukan untuk target gejala tertentu dengan pembatasan waktu. Tentukan target gejala yang hendak diobati, identifikasi pencetus gejala; psikoterapi dan konseling diberikan bersama dengan obat (risperidon, sertralin, atau haloperidol, sesuai dengan gejala yang muncul Panduan Pelayanan Medik PAPDI Tatalaksana pada demensia berat terutama modalitas non-farmakologi *Modifikasi I fatalaksana faktor risiko dari Cummings (2004). 'HMDK'H-methyl i:>-aspartate gangguan fcognil if 241 Pasien usia lanjut dengan keluhan memori subyektif / dilaporkan keluarga Anamnesis: Lama keluhan Awitan Progresivitas Aktivitas hidup sehari-hari Riwayat keluarga Penggunaan obatobatan dan alkohol Riwayat CABG MMSE <24 Dusaan Dcmcnsin MMSE 24-2 DutiiunMCI /\ CI Laboratorium: Fungsi tiroid Fungsi hati Fungsi ginjal Kadar vitamin B12 Kadar obat dalam darah (terutama yg bekeija pada SSP) Tcrapi scsuai penycbab bila abnormal
242 MMSE >28 NormaK?) Hdukasi Rujuk SpKJ / SpS / IConsultun Oeriatri Keka semua faktor risiko sesegera & seoptimal mungkm Inhibitor fcolincstcrase(masili kontrovcisi) Kcrjasama dengan SpcsialL*; tcrkait Optimalisa&i per>g loiaan faktor risiko hipogiikeniik Obat PQnurun Evalitosj funifsi kognttif tiop 6 bulan Lanjulkan pengetdsan faktor nsjko : Terapi antihtporiensi Injek&t/obat kadar lemak AnilkoagLilan Olahraga yang teratur RkorMMSE tctap / turun V Bvaluusi 6 biilan SkorMMSU mcniniikat Si/plementasi asam folat & Vt. G12 KonLimsi (propor cahric IntakB) BerhenJi merokok saral larut air Asupan katorf yang baik Gambar 1. Algoritme Evaluasi dan Penatalaksanaan Pasien Usia Lanjut dengan Penurunan Fungsi Kognitif KOMPLIKASI Jatuh, msaknya struktur sosial keluarga, isolasi, malnutrisi PROGNOSIS Tergantung stadium diagnosis 242 Geriabi WEWEN ANG Dokter Spesialis Penyakit Dalam, Konsultan Geriatri, Psikiater-Geriatri; Neurolog- Geriatri UNIT YANG MENANGANI Divisi Geriatri Departemen Ilmu Penyakit Dalam, Divisi Psikiatri-Geriatri Departemen Psikiatri, Departemen Neurologi UNIT TERKAIT Divisi Geriatri Departemen Ilmu Penyakit Dalam, Divisi Psikiatri-Geriatri Departemen Psikiatri, Departemen Neurologi, Departemen Rehabilitasi Medik, Instalasi Gizi, Instalasi Farmasi, Perawat Gerontik
243 Panduan Pelayanan Medik PAPDI 243 IMOBILISASI PENGERTIAN Mobilisasi tergantung pada interaksi yang terkoordinasi antara fungsi sensorik persepsi, ketrampilan motorik, kondisi fisik, tingkat kognitif, dan kesehatan premorbid, serta variabel ekstemal seperti keberadaan sumber-sumber komunitas, dukungan keluarga, adanya halangan arsitektural (kondisi lingkungan), dan kebijaksanaan institusional. Imobilisasi didefinisikan sebagai kehilangan gerakan anatomik akibat perubahan fungsi fisiologis, yang dalam praktek sehari-hari dapat diartikan sebagai ketidakmampuan untuk melakukan aktivitas mobilitas di tempat tidur, transfer, atau ambulasi selama lebih dari 3 hari. Imobilisasi menggambarkan sindrom degenerasi fisiologis yang diakibatkan penurunan aktivitas dan ''deconditiomng'\ FAKTOR RISIKO Berbagai faktor fisik, psikologis, dan lingkungan dapat menyebabkan imobilisasi pada usia lanjut. Tabel 1. Penyebab Umum Imobilisasi pada Usia Lanjut Gangguan muskuloskeletal
244 Gangguan neurologis Penyakit kardiovaskular Penyakit paru Faktor sensorik Penyebab lingkungan Nyeri akut atau kronik Lain-lain 244 Artritis Osteoporosis Fraktur (terutama panggul dan femur) Problem kaki (bunion, kalus) Lain-lain (misalnya penyakit Paget) Strok Penyakit Parkinson Lain-lain (disfungsi serebelar, neuropati) Gagal jantung kongestif (berat) Penyakit jantung koroner (nyeri dada yang sering) Penyakit vaskular perifer (klaudikasio yang sering) Penyakit paru obstruktif kronis (berat) Gangguan penglihatan Takut (instabilitas dan takut akan jatuh) Imobilisasi yang dipaksakan (di rumah sakit atau panti werdha) Alat bantu mobilitas yang tidak adekuat Dekondisi (setelah tirah baring lama pada keadaan sakit akut) Malnutrisi Penyakit sistemik berat (misalnya metastasis luas pada keganasan) Depresi Efek samping obat (misalnya kekakuan yang disebabkan obat antipsikotik) Perjalanan lama yang menyebabkan seseorang tidak bergerak Genatri PEMERIKSAAN PE NUNJANG Pengkajian genatri paripuraa diperlukan dalam mengevaluasi pasien usia lanjut yang mengalami imobilisasi, meliputi anamnesis, pemeriksaan fisik, evaluasi status flingsional, status mental, status kognitif, dan tingkat mobilitas, serta pemeriksaan penunjang sesuai indikasi Tabei 2. Evaluasi Pasien Anamnesis Evaluasi Status Fungsional Status Mental Status Kognitif Tingkat Mobilitas Pemeriksaan Fisik Pemeriksaan Penunjang
245 Usia Lanjut yang Mengalami Tmobi lisasi Keterangan - Riwayat dan lama disabilitas/i mobilisasi - Kondisi medis yg merupakan faktor risiko dan penyebab imobilisasi - Kondisi premorbid - Nyeri - Obat-obatan yang dikonsumsi - Dukungan pramuwerdha - Interaksi sosial - Faktor psikologis - Faktor lingkungan Status kardiopulmonal Kulit Muskuloskeletal: kekuatan dan to nus otot, lingkup gerak sendi, lesi dan defcrmitas kaki Neurologis: kelemahan fokal, evaluasi persepsi dan sensorik Gastrointestinal Genitourinarius Antara lain dengan pemeriksaan indeks aktivitas kehidupan sehari-hari (AKS) Barthel Antara lain penapisan dengan pemeriksaan geriatric depression scale (GDS) Antara lain penapisan dengan pemeriksaan mini-mental state examination (MMSE), abbreviated mental test (AMT) Mobilitas di tempat tidur, kemampuan transfer, mobilitas di kursi roda, keseimbangan saat duduk dan berdiri, cara berjalan (gait), nyeri saat bergerak Penilaian berat ringannya kondisi medis penyebab imobilisasi (foto lutut, ekokardiografi, dll) dan komplikasi akibat imobihsasi (pemeriksaan albumin, elektrolit, glukosa darah, hemostasis, dll) TERAPI Tatalaksana Umum Kerjasama tim medis interdisiplin dengan partisipasi pasien, keluarga, dan pramuwerdha Panduan Pelayanan Medik PAPDI 245 Edukasi kepada pasien dan keluarga mengenai bahaya tirah baring lama, pentingnya latihan bertahap dan ambulasi dini, serta mencegah ketergantungan pasien dengan melakukan aktivitas kehidupan sehari-hari sendiri, semampu pasien Dilakukan pengkajian geriatri paripuma, perumusan target fungsional, dan pembuatan rencana terapi yang mencakup pula perkiraan waktu yang diperlukan untuk mencapai target terapi Temukenali dan tatalaksana infeksi, malnutrisi, anemia, gangguan cairan dan elektrolit yang mungkin terjadi pada kasus imobilisasi, serta penyakit/kondisi penyerta lainnya Evaluasi seluruh obat-obatan yang dikonsumsi; obat-obatan yang dapat menyebabkan kelemahan atau kelelahan harus diturunkan dosisnya atau dihentikan bila memungkinkan. Berikan nutrisi yang adekuat, asupan cairan dan makanan yang mengandung serat, serta suplementasi vitamin dan mineral Program latihan dan remobilisasi dimulai ketika kestabilan kondisi medis terj adi meliputi latihan mobilitas di tempat tidur, latihan lingkup gerak sendi (pasif, aktif, dan aktif dengan bantuan), latihan penguatan otot-otot (isotonik, isometrik, isokinetik), latihankoordinasi/keseimbangan (misalnyaberjalanpada satugaris lurus), transfer dengan bantuan, dan ambulasi terbatas.
246 Bila diperlukan, sediakan dan ajarkan cara penggunaan alat-alat bantu berdiri dan ambulasi Manajemen miksi dan defekasi, termasuk penggunaan komod atau toilet Tatalaksana Khusus Tatalaksana faktor risiko imobilisasi (lihat Tabel 1) Tatalaksana komplikasi akibat imobilisasi Pada keadaan-keadaan khusus, konsultasikan kondisi medik kepada dokter spesialis yang kompeten Lakukan remobilisasi segera dan bertahap pada pasien-pasien yang mengalami sakit atau dirawat di rumah sakit dan panti werdha untuk mencegah imobilisasi lebih lanjut Upayakan dukungan lingkungan dan ketersediaan alat bantu untuk mobilitas yang adekuat bagi usia lanjut yang mengalami disabilitas permanen KOMPLIKASI Imobilisasi dapat menyebabkan proses degenerasi yang terjadi pada hampir semua sistem organ sebagai akibat berubahnya tekanan gravitasi dan berkurangnya fungsi motorik. PROGNOSIS Prognosis tergantung pada penyakit yang mendasari imobilisasi dan komplikasi yang ditimbulkannya. Perlu dipahami, imobilisasi dapat memperberat penyakit dasamya bila tidak ditangani sedini mungkin, bahkan dapat sampai menimbulkan kematian 246 Genatri Tabel 3. Efek Imobilisasi pada Berbagai Sistem Organ Organ/Sistem Muskuloskeietal Kardiopulmonal dan pembuluh darah fntegumen Metabolik dan endokrin Neiitologi dan psikiatri Perubahan yang Terjadi Akibat Imobilisasi Osteoporosis, penurunan massa tulang, hilangnya kekuatan otot, penurunan area potong lintang otot, kontraktur, degenerasi rawan sendi, ankilosis, peningkatan tekanan intraartikular, berkurangnya volume sendi Peningkatan denyut nadi istirahat, penurunan perfusi miokard, intoleran terhadap ortostatik, penurunan ambilan oksigen maksimal (VO2 max), deconditioning jantung, penurunan volume plasma, perubahan uji fiingsi paru, atelektasis paru, pneumonia, peningkatan stasis vena, peningkatan agregasi trombosit, dan hiperkoagulasi_ Peningkatan risiko ulkus dekubitus dan maserasi kulit Keseimbangan nitrogen negatif, hiperkalsiuria, natriuresis dan deplesi natrium, resistensi insulin (intoleransi glukosa), hiperlipidemia, serta penurunan absorpsi dan metabolisme vitamin/mineral Depresi dan psikosis, atrofi korteks motorik dan sensorik, gangguan keseimbangan, penurunan fiingsi kognitif, neuropati kompresi, dan rekrutmen
247 Traktus gastrointestinal dan urinarius neuromuskular yang tidak efisien Inkontinensia urin dan alvi, infeksi saluran kemih, pembentukan batu kalsium, pengosongan kandung kemih yang tidak sempuma dan distensi kandung kemih, impaksi feses, dan konstipasi, penurunan motilitas usus, refluks esofagus, aspirasi saluran napas, dan peningkatan risiko perdarahan gastrointestinal WEWEN ANG Dokter Spesialis Penyakit Dalam, Konsultan Geriatri, Dokter Spesialis Rehabilitasi Medik UNIT YANG MENANGANI Divisi Geriatri Departemen Ilmu Penyakit Dalam, Departemen Rehabilitasi Medik UNIT TERKAIT Divisi Geriatri Departemen Ilmu Penyakit Dalam, Divisi Psikiatri-Geriatri Departemen Psikiatri, Departemen Rehabilitasi Medik, Instalasi Gizi, Instalasi Farmasi, Bidang Keperawatan Panduan Pelayanan Medik PAPDI INKONTINENSIAURIN 247 PENGERTIAN Inkontinensia urin adalah keluarnya urin yang tidak terkendali sehingga menimbulkan masalah higiene dan sosial. Inkontinensia urin mempakan masalah yang sering dijumpai pada pasien geriatri dan menimbulkan masalah fisik dan psikososial, seperti dekubitus, jatuh, depresi, dan isolasi sosial. Inkontinensia urin dapat bersifat akut atau persisten. Inkontinensia urin yang akut dapat diobati bila penyakit atau masalah yang mendasarinya diatasi seperti infeksi saluran kemih, gangguan kesadaran, vaginitis atrofik, obat-obatan, masalah psikologik, dan skibala. Inkontinensia urin yang persisten biasanya dapat pula dikurangi dengan berbagai modalitas terapi DIAGNOSIS Untuk menegakkan diagnosis perlu diketahui penyebab dan tipe inkontinensia urin. Terdapat 2 masalah dalam sistem saluran kemih yang dapat memberikan gambaran inkontinensia urin yakni masalah saat pengosongan kandung kemih dan masalah saat pengisian kandung kemih. Untuk inkontinensia urin yang akut, perlu diobati penyakit atau masalah yang
248 mendasari, seperti infeksi saluran kemih, obat-obatan, gangguan kesadaran, skibala, prolaps uteri. Biasanya, pada inkontinensia urin yang akut, dengan mengatasi penyebabnya, inkontinensianya juga akan teratasi. Inkontinensia urin yang kronik dapat dibedakan atas beberapa jenis: inkontinensia tipe urgensi atau overactive bladder, inkontinensia tipe stres, dan inkontinensia urin tipe overflow. - Inkontinensia urin tipe urgensi dicirikan oleh gejala adanya sering berkemih (frekuensi lebih dari 8 kali), keinginan berkemih yang tidak tertahankan (urgensi), sering berkemih di malam hari, dan keluarnya urin yang tidak terkendali yang didahului oleh keinginan berkemih yang tidak tertahankan. - Inkontinensia urin dpe stres dicirikan oleh keluarnya urin yang tidak terkendali pada saat tekanan intraabdomen meningkat seperti bersin, batuk, dan tertawa. Inkontinensia urin tipe overflow dicirikan oleh menggelembungnya kandung kemih melebihi volume yang seharusnya dimiliki kandung post-void residu (PVR) >100 cc. PEMERIKSAAN PENUNJANG Urin lengkap dan kultur urin, PVR, kartu catatan berkemih, gula darah, kalsium darah dan urin, perineometri, urodynamic study. TERAPI Terapi untuk inkontinensia urin tergantung pada penyebab inkontinensi urin. Untuk inkontinensia urin tipe urgensi dan overactive bladder, diberikan latihan otot dasar panggul, bladder training, schedule toiletting, dan obat yang bersifat antimuskarinik (antikolinergik) seperti tolterodin atau oksibutinin. Obat antimuskarinik yang dipilih seyogianya yang bersifat uroselektif. 248 Geiiatri Untuk inkontinensia urin tipe stres, latihan otot dasar panggul merupakan pilihan utama, dapat dicoba bladder training dan obat agonis alfa (hati-hati pemberian agonis alfa pada orang usia lanjut). Untuk inkontinensia tipe overflow perlu diatasi penyebabnya. Bila ada sumbatan, perlu diatasi sumbatannya. KOMPLIKASI Inkontinensia urin dapat menimbulkan komplikasi infeksi saluran kemih, lecet pada area bokong sampai dengan ulkus dekubitus karena selalu lembab, serta jatuh dan fraktur akibat terpeleset oleh urin yang tercecer. PROGNOSIS Inkontinensia urin tipe stres biasanya dapat diatasi dengan latihan otot dasar panggul, prognosis cukup baik. Inkontinensia urin tipe urgensi atau overactive bladder umumnya dapat diperbaiki dengan obat-obat golongan antimuskarinik, prognosis cukup baik. Inkontinensia urin tipe overflow, tergantung pada penyebabnya (misalnya dengan mengatasi sumbatan/ retensi urin). WE WENANG Dokter Spesialis Penyakit Dalam, Konsultan Geriatri, Dokter Spesialis Rehabilitasi
249 Medik, Dokter Spesialis Urologi, Dokter Spesialis Uroginekologi. UNIT YANG MENANGANI Divisi Geriatri Departemen Ilmu Penyakit Dalam, Departemen Rehabilitasi Medik, Urologi, Divisi Uroginekologi Departemen Obstetri dan Ginekologi UNIT TERKAIT Divisi Geriatri Departemen Ilmu Penyakit Dalam, Departemen Rehabilitasi Medik, Urologi, Bidang Keperawatan, Divisi Uroginekologi Departemen Obstetri dan Ginekologi Panduan Pelayanan Medik PAPDI 249 DEHIDRASI PENGERTIAN Dehidrasi adalah berkurangnya cairan tubuh total, dapat berupa hilangnya air lebih banyak dari natrium (dehidrasi hipertonik), atau hilangnya air dan natrium dalam jumlah yang sama (dehidrasi isotonik), atau hilangnya natrium yang lebih banyak daripada air (dehidrasi hipotonik). Dehidrasi hipertonik ditandai dengan tingginya kadar natrium serum (lebih dari 145 mmol/liter) dan peningkatan osmolalitas efektifserum (lebih dari 285 mosmol/ Liter). Dehidrasi isotonik ditandai dengan normalnya kadar natrium serum ( mmol/liter) dan osmolalitas efektifserum ( mosmol/liter). Dehidrasi hipotonik ditandai dengan rendahnya kadar natrium serum (kurang dari 135 mmol/liter) dan osmolalitas efektif serum (kurang dari 270 mosmol/liter). Penting diketahui perubahan fisiologi pada usia lanjut. Secara umum, terjadi penurunan kemampuan homeostatik seiring dengan bertambahnya usia. Secara khusus, terjadi penurunan respons rasa haus terhadap kondisi hipovolemik dan hiperosmolaritas. Di samping itu juga terjadi penurunan laju filtrasi glomerulus, kemampuan fungsi konsentrasi ginjal, renin, aldosteron, dan penurunan respons ginjal terhadap vasopresin,
250 DIAGNOSIS Gejala dan tanda klinis dehidrasi pada usia lanjut tak jelas, bahkan bisa tidak ada sama sekali. Gejala klasik dehidrasi seperti rasa haus, lidah kering, penurunan turgor dan mata cekung sering tidak jelas. Gejala klinis paling spesifik yang dapat dievaluasi adalah penurunan berat badan akut lebih dari 3%. Tanda klinis obyektif lainnya yang dapat membantu mengidentifikasi kondisi dehidrasi adalah hipotensi ortostatik. Berdasarkan studi di Divisi Geriatri Departemen Ilmu Penyakit Dalam FKUI-RSCM, bila ditemukan aksila lembab/basah, suhu tubuh meningkat dari suhu basal, d iuresis berkurang, berat jenis (BJ) urin lebih dari atau sama dengan 1,019 (tanpa adanya glukosuria dan proteinuria), serta rasio Blood Urea Mroge/Kreatinin lebih dari atau sama dengan 16,9 (tanpa adanya perdarahan aktif saluran cema) maka kemungkinan terdapat dehidrasi pada usia lanjut adalah 81%. Kriteria ini dapat dipakai dengan syarat: tidak menggunakan obat-obat sitostatik, tidak ada perdarahan saluran cema, dan tidak ada kondisi overload (gagal jantung kongestif, sirosis hepatis dengan hipertensi portal, penyakit ginjal kronik stadium terminal, sindrom nefrotik). PEMERIKSAAN PENUNJANG Kadar natrium plasma darah Osmolaritas serum Ureum dan kreatinin darah BJ urin Tekanan vena sentral {central venous pressure) 250 Geriatii TERAPI Lakukan pengukuran keseimbangan (balans) cairan yang masuk dan keluar secara berkala sesuai kebutuhan. Pada dehidrasi ringan, terapi cairan dapat diberikan secara oral sebanyak ml/24 jam (30 ml/ kg bcral badan/24 jam) uniuk kebuluhan dasar, ditambah dengan penggantian defisil cairan dan kehilangan cairan yang masih berlangsung. Menghitung kebutuhan cairan sehari, lermasuk jtimlah insensible wafer loss sangat pcrlu dilakukan setiaphari. Perhalikan tanda-tanda kelebihan cairan seperti ortopnea, sesak napas, perubahan pola lidur, alau con/itsion. Cairan yang diberikan secara oral lergantung jenis dehidrasi, Dehidrasi hipertonik: cairan yang dianjurkan adalah air alau minuman dengan kandungan sodium rendah, jus buah sepeni apel, jeruk, dan anggur Dehidrasi isoionik: cairan yang dianjurkan selain air dan suplemen yang mengandung sodium (jus tomaljjuga dapat diberikan lanitan isotonikyang ada di pasaran Dehidrasi hipotonik cairan yang dianjurkan seperti di atas tetapi dibutuhkan kadar sodium yang lebih tinggi Pada dehidrasi sedang sampai berat dan pasien tidak dapat minum per oral, selain pemberian cairan enleral, dapat diberikan rehidrasi parenteral. Jika cairan tubuh yang hilang terutama adalah air, maka jumlah cainin rehidrasi yang dibutuhkan dapat dihitung dengan nimus:
251 Defisit cairan (liter) = Cairan badan total (CBT) yang diinginkan - CBT saat ini CBT yang diinginkan = Kadar Na serum x CBT saat ini 140 CBT saat ini (pria) = 50% x berat badan (kg) CBT saat ini (perempuan) = 45% x berat badan (kg) Jenis cairan kristaloid yang digunakan unluk rehidrasi tergantung dari jenis dehidrasinya. Pada dehidrasi isotonik dapat diberikan cairan Na CI 0,9% atau Dekstrosa 5% dengan kecepaian 25-30% dari defisit cairan total per hari. Pada dehidrasi hipertonik digunakan cairan Nad 0,45%. Dehidrasi hipotonik ditatalaksana dengan mengatasi pcnyebab yang mendasari, penambahan diet natrium, dan bila perlu pemberian cairaji hipertonik. KOMPLIKASI Gagal ginjal, sindrom delirium akut PROGNOSIS Dubia ad bonam WEWENANG Dokter Spesialis Penyakit Dalam dan Konsultan Geriatri Panduan Pelayanan Medik PAPDI 251 UNIT YANG MENANGANI Divisi Geriatri Departemen Ilmu Penyakit Dalam UNIT T ERKAIT Divisi di Departemen Ilmu Penyakit Dalam yang terkait dengan keterlibatan etiologi dehidrasi, Bidang Keperawatan
252 252 KONSTIPASI Geriatri PENGERTIAN Konstipasi merupakan suatu keluhan, bukan penyakit, Konstipasi sulit didefinisikan secara tegas karena sebagai suatu keluhan terdapat variasi yang berlainan antara individu. Konstipasi sering diartikan sebagai kurangnya frekuensi buang air besar (BAB), biasanya kurang dari 3 kali per minggu dengan feses yang kecil-kecil dan keras, serta kadangkala disertai kesulitan sampai rasa sakit saat BAB. Batasan dari konstipasi klinis yang sesungguhnya adalah ditemukannya sejumlah besar feses memenuhi ampula rektum pada colok dubur, dan atau timbunan feses pada kolon, rektum, atau keduanya yang tampak pada foto polos perut. DIAGNOSIS Konstipasi menurut Holson, meliputi paling sedikit 2 dari keluhan di bawah ini dan terjadi dalam waktu 3 bulan: a. konsistensi feses yang keras b. mengej an dengan keras saat BAB c. rasa tidak tuntas saat BAB, meliputi 25% dari keseluruhan BAB d. frekuensi BAB 2 kali seminggu atau kurang. Konstipasi menurut International Workshop on Constipation dapat dilihat pada tabel berikut.
253 Tabel 1. Deflnisi Konstipasi Menurut International Workshop on Constipation Tipe Kriteria 1. Konstipasi fungsional Dua atau lebih dari keluhan ini ada paling (akibat waktu perjalanan yang sedikit dalam 12 bulan: lambat dari ~ feses) mengejan keras 25% dari BAB - feses yang keras 25% dari BAB ~ rasa tidak tuntas 25% dari BAB ~ BAB kurang dari 2 kali per minggu 2. Penundaan pada muara rektum hambatan pada anus lebih dari 25% BAB (terdapat disfungsi ano-rektal) waktu untuk BAB lebih lama perlu b antuan jari -jari untuk mengeluarkan feses PEMERIKSAAN P E NUNJANG Darah perifer lengkap Glukosa dan elektrolit (terutama kalium dan kalsium) darah Fungsi tiroid CEA Anuskopi (dianjurkan dilakukan secara rutin pada semua pasien dengan konstipasi unluk menemukan adakah fisura, ulkus, hemoroid, dan keganasan) Foto polos perut harus dikerjakan pada pasien konstipasi, terutama yang Panduan Pelayanan Medik PAPDI 253 terjadinya akut untuk mendeteksi adanya impaksi feses yang dapat menyebabkan sumbatan dan perforasi kolon. Bila diperkirakan ada sumbatan kolon, dapat dilanjuikan dengan barium enema uniuk memastikan lempal dan sifal sumbatan. Pemeriksaan yang iniensif dikeijakan sccara selektifseielah 3-6 bulan pengobaian konstipasi kurang berhasii dan dilakukan hanya pada pusal-pusat pengelolaan konslipasi terlenlu. - Uji yang dikerjakan dapai bersifal anatomis (enema, proktosigmoidoskopi, kolonoskopi) atau fisiologis (waktu singgah di kolon, sinedefekografi, manomelri, dan elektromiografi). Proktosigmoidoskopi biasanya dikerjakan pada konslipasi yang baru terjadi sebagai prosedur penapisan adanya keganasan kolon-rektum, Bila ada penurunan berat badan, anemia, keluamya darah dari rektum aiau adanya riwayal keluarga dengan kanker kolon perlu dikerjakan kolonoskopi. Waklu persinggahan sualu bahan radio-opak di kolon dapat diikuti dengan melakukan pemeriksaan radiologis setelah menelan bahan lersebut. Bila limbunan zai ini teiiilamaditemukandi rektum menunjukkankegagalan ilingsi ekspulsi, sedangkan bila di kolon menunjukkan kelemahan yang menyeluaih. Sinedefecografi adalah pemeriksaan radiologis daerah anorekiai uniuk nienilai evakuasi feses secara lunias, mengidentifikasi kelainan anorektal dan mengevaluasi kontraksi serta relaksasi oiot rektum. Uj i ini memakai semacam pasta yang konsistensinya niirip feses, dimasiikkan ke dalam rektum. Kemudian penderita duduk pada toilet yang dilelakkan dalam pesawat sinar X. Penderita diminta mengejan untuk mengeluarkan pasta tersebui. Dinilai kelainan anorekiai saat proses berlangsung. Uji manomeiri dikerjakan untuk mengukur tekanan pada rektum dan saluran anus saat istirahai dan pada berbagai rangsang untuk menilai fungsi anorektal.
254 - Pemeriksaan elektromiografi dapat mengukur misalnya tekanan sfingter dan fungsi saraf pudendus, adakali atrofi saraf yang dibuktikan dengan respons sfingier yang lerhambat. Pada kebanyakan kasus tidak didapatkan kelainan anatomis maupun fungsional, sehingga penyebab dari konstipasi disebut sebagai non-spesifik. TERAPI Aktivitas dan olahraga teratur Asupan cairan dan serat (25-30 gram/hari) yang cukup Latihan usus besar; Penderita dianjurkan mengadakan waktu secara teratur tiap hari untuk memanfaatkan gerakan usus besamya. Dianjurkan waktu ini adalah 5-10 menit setelah makan, sehingga dapat memanfaatkan refleks gastro-kolon untuk BAB. Diharapkan kebiasaan ini dapat menyebabkan penderita tanggap terhadap tanda-tanda dan rangsang untuk BAB, dan tidak menahan atau menunda dorongan untuk BAB ini. Jika modifikasi perilaku kurang berhasii, ditambahkan terapi farmakologi, dan biasanya dipakai obat-obatan golongan pencahar. Ada 4 tipe golongan obat pencahar: a. Memperbesar dan melunakkan massa feses, antara lain: - Cereal Methyl selulose 254 Geiiatii Psilium b. Melunakkan dan melicinkan feses, obat ini bekerja dengan menurunkan tegangan permukaan feses, sehingga mempermudah penyerapan air. Contohnya antara lain; Minyak kastor - Golongan docusate c. Golongan osmotik yang tidak diserap, sehingga cukup aman untuk digunakan, misalnya pada penderita gagal ginjal, antara lain: - Sorbitol - Lactulose - Glycerin d. Merangsang peristaltik, sehingga meningkatkan motilitas usus besar. Golongan ini yang banyak dipakai, Perlu diperhatikan bahwa pencahar golongan ini bila dipakai untuk jangka panjang, dapat merusak pleksus mesenterikus danberakibat dismotilitas kolon. Contohnya antara lain; - Bisakodil - Fenolptalein Bila dijumpai konstipasi kronis yang berat dan tidak dapat diatasi dengan caracara tersebut di atas, mungkin dibutuhkan tindakan pembedahan. Pada umumnya, bila tidak dijumpai sumbatan karena massa atau adanya volvulus, tidak dilakukan tindakan pembedahan. KOMPLIKASI Sindrom delirium akut, aritmia, ulserasi sterkoraseus, perforasi usus, retensio urin, hidronefrosis bilateral, gagal ginjal, inkontinensia urin, inkontinensia alvi, dan vol
255 vulus daerah sigmoid akibat impaksi feses, serta prolaps rektum PROGNOSIS Dubia ad bonam WEWENANG Dokter Spesialis Penyakit Dalam, Konsultan Geriatri, dan Konsultan Gastro- Enterologi UNIT YANG MENANGANI Divisi/Departemen Ilmu Penyakit Dalam UNIT TERKAIT Departemen Rehabilitasi Medik, Bidang Keperawatan, Instalasi Gizi, Instalasi Farmasi Panduan Pelayanan Medik PAPDI 255 PNEUMONIA PADA GERIATRI PENGERTIAN Pneumonia adalah infeksi parenkim paru yang disebabkan oleh berbagai jenis bakteri (Gram-posilifmaupun Gram-negatif, tipikal maupun atipikal), virus, jamur dan parasit. Terdapatbeberapa jenis pneumonia sesuai dengan tempat didapatnya infeksi: pneu monia komunitas {community-acquiredpneumonia, CAP), pnemonia yang didapat di rumah sakit {hospital-acquiredpneumoma, HAP), dan pneumonia yang didapat di ICU {ventilator-associatedpneumonia, VAP). DIAGNOSIS Infiltrat baru atau perubahan infiltrat progresif pada foto toraks, dengan disertai sekurang-kurangnya 1 gejala mayor atau 2 gejala minor berikut: Gejala Mayor :l.batuk 2. sputum produktif 3. demam (Suhu >37,8C) Gejala Minor : 1. sesak napas 2. nyeri dada 3. konsolidasi paru pada pemeriksaan fisik 4. j umlah leukosit >12.000/ il Pneumonia pada usia lanjut seringkali memberikan gejala yang tidak khas. Selain batuk dan demam pasien tidak jarang datang dengan keluhan gangguan kesadaran (delirium), tidak maumakan, jatuh, dan inkontinesiaakut.
256 DIAGNOSIS BANDING Emboli paru, gagal jantung, tuberkulosis paru. PEMERIKSAAN P E NUNJANG Darah lengkap dengan hitung jenis, ureum dan kreatinin, analisis gas darah dan saturasi oksigen, c-reactive protein, albumin, foto toraks, EKG, kultur sputum mikroorganisme dan resistensi. TERAPI Suportif: oksigen, cairan, nutrisi, mukolitik-ekspektoran, bronkodilator. Farmakologis; - Antibiotika empirik segera diberikan sejak awal sesuai dengan jenis pneu monia yang terjadi (CAP, HAP, atau VAP). Pada CAP dapat diberikan antibiotika golongan b-laktam/anti b-laktamase dan sefalosporin generasi II atau III yang dikombinasi dengan makrolid atau doksisiklin, atau fluorokuinolon saluran napas (levofloksasin, gatifloksasin, moksifloksasin) sebagai obat tunggal. Pada HAP atau VAP dipilih antibiotika yang bekerja terhadap kuman Pseudomonas dan kuman nosokomial lain, seperti sefalosporin generasi III anti-pseudomonas, sefalosporin generasi IV, 256 Geiiatd piperacillin-tazobaktam, kuinolon anti-pseudomonas (ciprofloksasin), atau aminoglikosida. - Antibiotika spesifik diberikan setelah didapatkan hasil pemeriksaan biakan kuman dan uji resistensi. - Pemilihan antibiotika juga harus memperhatikan penurunan flingsi organ yang mungkin sudah terjadi pada usia lanjut. Program rehabilitasi medik (fisioterapi dada dan program lain yang terkait). KOMPLIKASI Empiema, efusi pleura, gagal napas, sepsis sampai syok sepsis. PROGNOSIS Dubia WEWENANG Dokter Spesialis Penyakit Dalam dan Konsultan Geriatri UNIT YANG MENANGANI Divisi Geriatri Departemen Ilmu Penyakit Dalam UNIT TERKAIT Divisi Pulmonologi Departemen Ilmu Penyakit Dalam, Departemen Rehabilitasi Medik, Bidang Keperawatan, Departemen Gigi-Mulut.
257 Panduan Pelayanan Medik PAPDI 257 INFEKSI SALURAN KEMIH PENGERTIAN Infeksi saluran kemih adalah infeksi yang melibatkan struktur saluran kemih, yaitu dari epitel glomerulus tempat mulai dibentuk urin sampai dengan muara urin di meatus urethrae externae. Secara mikrobiologi definisi infeksi saluran kemih (ISK) adalah terdapatnya mikroorganisme pada struktur saluran kemih dan baru dapat dipastikan setelah didapatkannya bukti adanya koloni mikroorganisme dalam pemeriksaan kultur urin. ISK pada usia lanjut dapat timbul sebagai akibat dari kondisikondisi yang sering menyertai orang usia lanjut, seperti inkontinensia urin dan hipertrofi prostat yang memerlukan pemakaian kateter menetap, imobilisasi, dan menurunnya fungsi imunitas baik non-spesiflk maupun spesifik. DIAGNOSIS Meningkatkan kecurigaan adanya ISK bila didapatkan kondisi-kondisi akut pada usia lanjut tanpa memperhatikan gejala khas dari ISK atau mengenali faktorfaktor risiko ISK pada usia lanjut adalah merupakan pendekatan diagnosis yang tepat. Hal tersebut dapat dijadikan dasar untuk memeriksakan sampel urin untuk dianalisis dan dibiak serta melakukan pemeriksaan penunjang lain guna mengetahui adanya kelainan anatomi maupun struktural. Kriteria diagnosis bakteriuria berdasarkan gambaran klinis dan cara pengambilan sampel urin: >102 Colony Forming Unit (CFU) coliform/ml urin atau >105 CFU noncoliform/ml urin, pada wanita dengan gejala ISK - >103 CFU bakteri/ml urin, pada pria dengan gejala ISK - >105 CFU bakteri/ml urin (2 kali pemeriksaan dengan jarak 1 minggu),pada wanita dan pria tanpa gejala ISK
258 > 102 CFU bakteri/ml urin, pada pasien dengan kateter Berapapun jumlah CFU bakteri/ml urin, pada pasien dengan gejala ISK dengan pengambilan sampel urin dari kateterisasi suprapubik PEMERIKSAAN PENUNJANG A. Laboratorium Darah tepi lengkap Urin lengkap Biakan urin dengan tes resistensi kuman Fungsi ginjal (ureum, kreatinin, bersihan kreatinin) Gula darah B. Non Laboratorium BNO/IVP USG ginjal TERAPI Non Farmakologi Banyak minum bila fungsi ginjal masih baik 258 Geriatri Menjaga kebersihan daerah genetalia bagian luar. Farmakologi Antibiotika sangat dianjurkan danperlu segera diberikan pada VYsimtomatik, sesuai dengan tes resistensi kuman atau pola kuman yang ada atau secara empiris yang dapat mencakup Escherichia coli dan gram negatif lainnya. Pada ISK asimtomatik antibiotika hanya diberikan pada pasien dengan risiko tinggi untuk lerjadinya komplikasi yang serius (seperti tranplantasi ginjal atau pasien dengan granulositopenia) dan pasien yang akan menjalani pembedahan. Antibiotika oral direkomendasikan untuk ISK tak berkomplikasi dengan lama pemberian 7-10 hari pada perempuan dan hari pada laki-laki. Antibiotika parenteral untuk ISK berkomplikasi dengan lama pemberian tidak kurang dari 14 hari. Antibiotika golongan fluorokuinolon masih digunakan sebagai pengobatan pilihan pertama. Kadang pengobatan kombinasi masih digunakan pada infeksi yang sulit dikendalikan, terutama infeksi \'asqr\3l Enterococcus d?inpseudomonas. Golongan lain yang biasa digunakan adalah aminoglikosida, sefalosporin generasi ke-3 dan ampisilin. Keberhasilan pengobatan pada ISK sirntomatik ditentukan oleh hilangnya gejala dan bukan hilangnya bakteri. Evaluasi ulang dengan kecurigaan adanya kelainan anatomi atau struktural dapat mulai dipertimbangkan bila terjadi ISK berulang > 2 kali dalam waktu 6 bulan. KOMPLIKASI Sepsis, gagal ginjal, pielonefritis akut, inkontinensia urin, ISK berulang. PROGNOSIS Bila tak ada komplikasi; baik WEWENANG
259 Dokter Spesialis Penyakit Dalam UNIT YANG MENANGANI Unit /Departemen Ilmu Penyakit Dalam UNITTERKAIT Departemen Rehabilitasi Medik, Bidang Keperawatan, Urologi, Departemen Obstetri- Ginekologi Panduan Pelayanan Medik PAPDI 259 ULKUS DEKUBITUS PENGERTIAN Ulkus dekubilus adalah lesi yang disebabkan oleh tekanan yang menimbulkan kerusakan jaringan di bawahnya. DIAGNOSIS Biasanya terdapat faktor-faktor hsiko: imobilisasi, inkontinensia, fraktur, defisiensi nutrisi (terutama vitamin C dan albumin), kulit kering, peningkatan suhu tubuh, berkurangnya tekanan darah, usia lanjut. Stadium Klinis: Stadium I: Respons inflamasi akut terbatas pada epidemiis, tampak sebagai daerah eritema indurasi dengan kulit masih utuh atau lecet. Stadium II: Luka meluas ke dennis hingga lapisan lemak subkutan, tampak sebagai ulkus dangkal dengan tepi yang jelas dan perubahan wama pigmen kulit, biasanya sembuh dalam waktu beberapa hari sampai beberapa minggu. Stadium III: Ulkus lebih dalam, menggaung, berbatasan dengan fasia dan otototot. Stadium IV: Perluasan ulkus menembus otot hingga tampak tulang di dasar ulkus yang dapat mengakibatkan infeksi pada tulang dan sendi. Luka tekan biasa teijadi di daerah tulang yang menonjol seperti sakrum dan kalkaneus karena posisi terlentang, trokanter mayor dan maleolus karena posisi miring 90" dan tuberositas iskial karena posisi duduk. DIAGNOSIS BANDING Pada ulkus dekubitus stadium IV, bila luka tidak membaik, foto tulang terdapat kelainan, hitung leukosit > / il, atau LED 120 mm/jam kemungkinan 70% sudah ada
260 osteomielitis yang mendasari. PEMERIKSAAN PE NUNJANG DPL, kuuur plus (MOR), kadar albumin serum, foto tulang di regie yang dengan ulkus dekubitus dalam. TERAPI Umum Pengelolaan dekubitus diawali dengan kewaspadaan mencegah terjadinya dekubitus dengan mengenal faktor-faktor risiko untuk terjadinya dekubitus serta eliminasi faktor-faktor risiko tersebut. Perhatikan status nutrisi pada semua stadium ulkus dekubitus. Pemberian asam askorbat 500 mg 2 kali sehari dapat mengurangi luas permukaan luka sebesar 84%. Asupan protein juga merupakan prediktor terbaik untuk membaiknya luka dekubitus. 260 Geiiatri Antibiotik sistemik diberikan bila terdapat bukti selulitis, sepsis, atau osteomielitis. Klindamisin dan gentamisin dapat berpenetrasi ke dalam jaringan di sekitar ulkus. Pemberian antibiotik spektrum luas untuk batang gram negatif dan positif, anaerob, dan kokus gram positif dilakukan pada pasien sepsis karena ulkus dekubitus. Debridement semua jaringan nekrotik hams dilakukan untuk membuang sumber bakteremia pada pasien tersebut. Tempat tidur khusus; Penggunaan kasur dekubitus yang berisi udara serta reposisi 4 kali sehari menurunkan angka kejadian ulkus dekubitus dibandingkan penggunaan tempat tidur biasa dengan reposisi setiap 2 jam. Perawatan luka: tujuan perawatan luka adalah untuk mengurangi jumlah bakteri agar proses penyembuhan tidak terhambat. Hal ini dapat dilakukan dengan de bridement jaringan nekrotik secara pembedahan atau dengan menggunakan kompres kasa dengan NaCl dua hingga tiga kali sehari. Antiseptik seperti povi done iodine, asam asetat, hidrogen peroksida, dan sodium hipoklorit (larutan Dakin) bersifat sitotoksik terhadap fibroblas sehingga mengganggu proses penyembuhan. Antibiotik topikal seperti silver sulfadiazin dan gentamisin tidak menunjukkan sifat sitotoksik. Bila sangat diperlukan seperti pada luka dengan pus atau sangat bau, antiseptik dapat digunakan dalam waktu singkat dan segera dihentikan begitu luka bersih. Zat-zat pembersih enzimatik seperti kolagenase, fibrinolisin, dan deoksiribonuklease serta streptokinase-streptodornase bisa membantu untuk debridement jaringan nekrotik namun zat-zat ini juga akan merusak proses penyembuhan bila digunakan setelah luka bersih. Bila luka telah bersih, harus dipelihara suasana luka yang lembab untuk merangsang penyembuhan. Dari penelitian diketahui bahwa kompres yang tertutup rapat dapat membantu penyembuhan pada luka superfisial tapi tidak pada luka yang dalam. Kompres ini harus dibiarkan selama beberapa hari untuk memfasilitasi migrasi epidermis (epitelisasi). Luka dalam yang bersih harus dikompres kasa steril yang dibasahi dengan larutan NaCl atau RL. Kasa lembab ini harus dijauhkan dari jaringan kulit sekitar luka agar jaringan normal tidak teriritasi. Tindakan medik berdasarkan derajat ulkus:
261 a. Dekubitus) derajat I: Kulit yang kemerahan dibersihkan dengan hati-hati dengan air hangat dan sabun, diberi lotion, kemudian dimasase 2-3 kali/hari. b. Dekubitus derajat II: Perawatan luka memperhatikan syarat-syarat aseptik dan antiseptik. Dapat diberikan salep topikal. Pergantian balut dan salep jangan terlalu sering karena dapat merusak pertumbuhan jaringan yang diharapkan. c. Dekubitus] derajat III: Usahakan luka selalu bersih dan eksudat dapat mengalir ke luar. Balutan jangan terlalu tebal dan sebaiknya transparan sehingga udara dapat masuk dan penguapan berjalan baik. Dengan menjaga luka agar tetap basah akan mempermudah regenerasi sel-sel kulit. d. gemua llangkah jii atas tetap dikerjakan dan jaringan nekrotik harus dibersihkan karena akan menghalangi epitelisasi. Penilaian tindak lanjut diulang minimal seminggu sekali. Evaluasi yang diperlukan adalah mengenai lokasi, stadium, ukuran, dan karakteristik lainnya yang perlu dicatat. Dalam waktu 2 hingga 4 minggu ulkus harus menunjukkan perbaikan. Panduan Pelayanan Medik PAPDI 26] Berkurangnya ukuran ulkus dalam waktu 2 minggu memberi gambaran akan terjadinya penyembuhan sempuma. KOMPLIKASI Sepsis PROGNOSIS Dubia ad bonam UNIT YANG MENANGANI Unit/Departemen Ilmu Penyakit Dalam, Departemen Rehabilitasi Medik, Bedah Ortopedi, Bedah Plastik, Bedah Vaskular UNIT TERKAIT Bidang Keperawatan, Departemen Kulit dan Kelamin
262 262 Genatri MALNUTRISI PENGERTIAN Malnutrisi energi-protein adalah keadaan yang disebabkan ketidakseimbangan antara asupan kalori dan protein dengan kebutuhan tubuh. Pada orang usia lanjut, malnutrisi sulit dikenali karena terjadi berbagai perubahan fisiologis seiring peningkatan usia, termasuk perubahan akan kebutuhan zat gizi, serta adanya berbagai penyakit kronik. Malnutrisi yang terjadi pada usia lanjut sering dipengaruhi berbagai hal seperti keadaan gigi-geligi, gangguan menelan, masalah neuropsikologis (depresi, demensia), keganasan, dan imobilisasi. DIAGNOSIS Komponen penilaian status gizi pada usia lanjut mencakup: anamnesis, pemeriksaan fisis dan antropometrik, serta laboratorium. Komponen-komponen tersebut tidak selalu dapat menentukan ada-tidaknya malnutrisi, namun setidaknya dapat menentukan apakah seorang usia lanjut berisiko atau diduga mengalami malnutrisi. Anamnesis: Asupan zat gizi sehari-hari (food recall), penurunan berat badan,. gangguan mengunyah, gangguan menelan, status fungsional (aktivitas hidup sehari-hari terutama yang berhubungan dengan penyiapan dan proses makan), penyakit kronis yang diderita (termasuk ada-tidaknya diare kronik), adanya depresi atau demensia, serta penggunaan obat-obatan. Pemeriksaan fisis: Higiene rongga mulut, status gigi-geligi, status neurologis (gangguan menelan), kulit yang kering/bersisik, rambut kemerahan, massa otot, edema tungkai. Antropometrik: Lingkar lengan atas, hngkar betis, tebal lipatan kulit triseps, indeks massa tubuh. Laboratorium: Hemoglobin, jumlah limfosit, albumin, prealbumin, kolesterol darah, kadar vitamin/mineral dalam darah. Saat ini tersedia beberapa instrumen pengkajian status nutrisi pada usia lanjut yang
263 mengobyektifkan paduan komponen tersebut di atas, seperti The Mini Nutritional Assessment (MNA), Nutrition Screening Index (NSI), atau Subjective Global As sessment (SGA). DIAGNOSIS BANDING PEMERIKSAAN PENUNJANG Darah perifer lengkap dengan hitung jenis leukosit, serum albumin, prealbumin, kadar kolesterol, kadar vitamin/mineral, elektrolit, bioelectrical impendance analysis. 263 TERAPI Evaluasi umum dan kebutuhan nutrisi Evaluasi penyebab dan faktor risiko timbulnya malnutrisi yang pada usia lanjut umumnya merupakan kombinasi dari berbagai penyebab, mulai dari faktor sosialekonomi (kemiskinan, pengetahuan rendah), neuropsikologis (adanya demensia atau depresi), dan kondisi fisik-medik (gangguan fungsi organ pencemaan serta adanya penyakit-penyakit akut dan kronis). Evaluasi status fungsional, terutama yang berhubungan dengan penyiapan dan proses makan. Menentukan j umlah energi dan komposisi zat gizi yang akan diberikan. Jumlah kebutuhan energi dapat ditentukan dengan menghitung total energy expendi ture (TEE). Selain jumlah kalori, kebutuhan cairan, protein/asam amino, serta mineral dan vitamin perlu juga ditentukan. Penentuan kebutuhan dan komposisi nutrisi dan cairan ini juga memerlukan evaluasi kondisi medik termasuk penurunan fungsi organ yang terjadi (adanya gagal jantung, penyakit ginjal kronik, hepati tis kronis dan sirosis hati, diabetes melitus, keganasan, dan fungsi absorbsi saluran cerna). Terapi/dukungan nutrisi Secara umum, dukungan nutrisi pada usia lanjut yang mengalami malnutrisi dapat dilakukan melalui cara enteral atau parenteral. Dukungan nutrisi enteral harus menjadi pilihan utama, mengingat hal ini merupakan cara yang fisiologis, Pemberian nutrisi secara enteral akan mempertahankan fungsi mencema, absorbsi, dan barier imunologis saluran cema. Bila berbagai faktor risiko dan kondisi medik dapat diatasi, umumnya pasien diharapkan dapat makan secara normal. Pada usia lanjut yang dapat makan secara normal, jumlah dan jenis zat gizi yang dikonsumsi setiap hari penting untuk dipantau karena mereka cenderung untuk mengurangi makannya. Pada beberapa keadaan, nutrisi enteral dapat diberikan melalui pipa nasogastrik, pipa nasoduodenum, pipa nasoileum, maupun dengan gastrostomi. Dukungan nutrisi enteral semacam ini umumnya berupa makanan cair, sehingga overload cairan harus menjadi pertimbangan (misalnya dengan mengentalkan). Dukungan nutrisi parenteral dipilih bila secara enteral nutrisi tidak mungkin
264 dilakukan, Umumnya digunakan pada pasien usia lanjut di rumah sakit yang dalam keadaan akut atau sakit berat (critically ill), dimana fungsi saluran cema terganggu atau terdapat kontraindikasi pemberian nutrisi enteral (seperti adanya perdarahan saluran cerna, pankreatitis, atau ileus). Namun tidak tertutup kemungkinan bahwa dukungan nutrisi parenteral dilakukan untuk jangka panjang dan dilakukan di rumah atau fasilitas perawatan jangka-panjang lain. Saat ini telah banyak tersedia berbagai jenis dan komposisi zat nutrisi (kalori, asamamino, lipid, mineral/vitamin) dalam bentuk cairan parenteral. Penggunaan dukungan nutrisi parenteral memerlukan teknik khusus dan pemantauan yang ketat. Terapi lain Pada pasien-pasien keganasan atau keadaan lain dimana terdapat anoreksia, 264 dapat diberikan peningkat nafsu-makan (appetite stimulant) seperti megesterol asetat. KOMPLIKASI Status imunitas menurun, pemulihan dari penyakit menjadi lambat. PROGNOSIS Dubia UNIT YANG MENANGANI Unit / Departemen Ilmu Penyakit Dalam, Departemen Gizi Klinik. UNIT TERKAIT Instalasi gizi, Bidang Keperawatan.
265 DEPRESI Wkosamadk PENGERTIAN Depresi nierupakan Gangguan afektif yang ditandai adanya mood depresi (sedih), hilang minal, dan mudah ielah. Pada umumnya pasien datang ke klinik penyakit dalam dengan keluhan somaiik, DIAGNOSIS GejalaA Perasaan sedih (depresif)> tidak bisa menikmati hidup Kurang atau tidak ada perhatian pada lingkungan Mudah lelah Gejala B Konsentrasi dan perhatian kurang Harga diri dan kepercayaan diri kurang Perasaan bersalah/tidak berguna Pandangan masa depan suram/pesimis Tidur terganggu Nafsu makan kurang/bertambah Diagnosis ditegakkan apabila ada gejala-gejala tersebut dengan ataupun tanpa gejala
KEPUTUSAN DIREKTUR RUMAH SAKIT UMUM DAERAH KABUPATEN PACITAN NOMOR 188/ /KEP/408.49/2015 TENTANG
 PEMERINTAH KABUPATEN PACITAN RUMAH SAKIT UMUM DAERAH Jl. Jend. A. Yani No. 51 (0357) 881410 Fax. 883818 Pacitan 63511 Website : http://rsud.pacitankab.go.id, Email : rsud@pacitankab.go.id KEPUTUSAN DIREKTUR
PEMERINTAH KABUPATEN PACITAN RUMAH SAKIT UMUM DAERAH Jl. Jend. A. Yani No. 51 (0357) 881410 Fax. 883818 Pacitan 63511 Website : http://rsud.pacitankab.go.id, Email : rsud@pacitankab.go.id KEPUTUSAN DIREKTUR
ASKEP GAWAT DARURAT ENDOKRIN
 ASKEP GAWAT DARURAT ENDOKRIN Niken Andalasari PENGERTIAN Hipoglikemia merupakan keadaan dimana didapatkan penuruan glukosa darah yang lebih rendah dari 50 mg/dl disertai gejala autonomic dan gejala neurologic.
ASKEP GAWAT DARURAT ENDOKRIN Niken Andalasari PENGERTIAN Hipoglikemia merupakan keadaan dimana didapatkan penuruan glukosa darah yang lebih rendah dari 50 mg/dl disertai gejala autonomic dan gejala neurologic.
CLINICAL SCIENCE SESSION DIABETES MELITUS
 CLINICAL SCIENCE SESSION DIABETES MELITUS Lhara raffany 12100114097 Lina yuliana 12100114098 Lisa Valentin Sihombing 12100113001 Maretta Prihardini Hendriawati 12100113025 Preseptor : dr Dartyaman, Sp.PD
CLINICAL SCIENCE SESSION DIABETES MELITUS Lhara raffany 12100114097 Lina yuliana 12100114098 Lisa Valentin Sihombing 12100113001 Maretta Prihardini Hendriawati 12100113025 Preseptor : dr Dartyaman, Sp.PD
DIAGNOSIS DM DAN KLASIFIKASI DM
 DIAGNOSIS DM DAN KLASIFIKASI DM DIAGNOSIS DM DM merupakan suatu kelompok penyakit metabolik dengan karakteristik hiperglikemi yang terjadi karena kelainan sekresi insulin, kerja insulin atau kedua-duanya
DIAGNOSIS DM DAN KLASIFIKASI DM DIAGNOSIS DM DM merupakan suatu kelompok penyakit metabolik dengan karakteristik hiperglikemi yang terjadi karena kelainan sekresi insulin, kerja insulin atau kedua-duanya
BAB I PENDAHULUAN. 1.1 Latar Belakang
 BAB I PENDAHULUAN 1.1 Latar Belakang Diabetes Melitus (DM) atau kencing manis, disebut juga penyakit gula merupakan salah satu dari beberapa penyakit kronis yang ada di dunia (Soegondo, 2008). DM ditandai
BAB I PENDAHULUAN 1.1 Latar Belakang Diabetes Melitus (DM) atau kencing manis, disebut juga penyakit gula merupakan salah satu dari beberapa penyakit kronis yang ada di dunia (Soegondo, 2008). DM ditandai
KETOASIDOSIS DIABETIK
 KETOASIDOSIS DIABETIK Dr. HAKIMI, SpAK Dr. MELDA DELIANA, SpAK Dr. SISKA MAYASARI LUBIS, SpA DIVISI ENDOKRINOLOGI FK USU/ RS.H. ADAM MALIK MEDAN DEFINISI KAD : SUATU KEDARURATAN MEDIK AKIBAT GANGGUAN METABOLISME
KETOASIDOSIS DIABETIK Dr. HAKIMI, SpAK Dr. MELDA DELIANA, SpAK Dr. SISKA MAYASARI LUBIS, SpA DIVISI ENDOKRINOLOGI FK USU/ RS.H. ADAM MALIK MEDAN DEFINISI KAD : SUATU KEDARURATAN MEDIK AKIBAT GANGGUAN METABOLISME
KETOASIDOSIS DIABETIK
 KETOASIDOSIS DIABETIK Dr. HAKIMI, SpAK Dr. MELDA DELIANA, SpAK Dr. SISKA MAYASARI LUBIS, SpA DIVISI ENDOKRINOLOGI FK USU/ RS.H. ADAM MALIK MEDAN DEFINISI KAD : SUATU KEDARURATAN MEDIK AKIBAT GANGGUAN METABOLISME
KETOASIDOSIS DIABETIK Dr. HAKIMI, SpAK Dr. MELDA DELIANA, SpAK Dr. SISKA MAYASARI LUBIS, SpA DIVISI ENDOKRINOLOGI FK USU/ RS.H. ADAM MALIK MEDAN DEFINISI KAD : SUATU KEDARURATAN MEDIK AKIBAT GANGGUAN METABOLISME
BAB 2. TINJAUAN PUSTAKA. Menurut American Diabetes Association, diabetes melitus merupakan suatu kelompok
 BAB 2. TINJAUAN PUSTAKA 2.1 Diabetes Melitus 2.1.1. Definisi Menurut American Diabetes Association, diabetes melitus merupakan suatu kelompok penyakit metabolik dengan karakteristik hiperglikemia yang
BAB 2. TINJAUAN PUSTAKA 2.1 Diabetes Melitus 2.1.1. Definisi Menurut American Diabetes Association, diabetes melitus merupakan suatu kelompok penyakit metabolik dengan karakteristik hiperglikemia yang
Diabetes Mellitus Type II
 Diabetes Mellitus Type II Etiologi Diabetes tipe 2 terjadi ketika tubuh menjadi resisten terhadap insulin atau ketika pankreas berhenti memproduksi insulin yang cukup. Persis mengapa hal ini terjadi tidak
Diabetes Mellitus Type II Etiologi Diabetes tipe 2 terjadi ketika tubuh menjadi resisten terhadap insulin atau ketika pankreas berhenti memproduksi insulin yang cukup. Persis mengapa hal ini terjadi tidak
BAB II TINJAUAN PUSTAKA
 BAB II TINJAUAN PUSTAKA Diabetes Melitus 2.1.1 Definisi Diabetes Melitus Menurut ADA (2010) DM merupakan penyakit metabolisme yang ditandai dengan peningkatan kadar glukosa darah akibat gangguan pada sekresi
BAB II TINJAUAN PUSTAKA Diabetes Melitus 2.1.1 Definisi Diabetes Melitus Menurut ADA (2010) DM merupakan penyakit metabolisme yang ditandai dengan peningkatan kadar glukosa darah akibat gangguan pada sekresi
MAKALAH KOMA HIPERGLIKEMI
 MAKALAH KOMA HIPERGLIKEMI OLEH: Vita Wahyuningtias 07.70.0279 Daftar Isi Bab 1 Pendahuluan...1 Bab 2 Tujuan...2 Bab 3 Pembahasan...3 1. Pengertian...3 2. Etiologi...4 3. Patofisiologi...4 4. Gejala dan
MAKALAH KOMA HIPERGLIKEMI OLEH: Vita Wahyuningtias 07.70.0279 Daftar Isi Bab 1 Pendahuluan...1 Bab 2 Tujuan...2 Bab 3 Pembahasan...3 1. Pengertian...3 2. Etiologi...4 3. Patofisiologi...4 4. Gejala dan
PATOFISIOLOGI DAN IDK DM, TIROID,PARATIROID
 PATOFISIOLOGI DAN IDK DM, TIROID,PARATIROID Glukosa Ada dalam makanan, sbg energi dalam sel tubuh. Dicerna dalam usus, diserap sel usus ke pembuluh darah, diedarkan ke sel tubuh. Untuk masuk ke sel dibutuhkan
PATOFISIOLOGI DAN IDK DM, TIROID,PARATIROID Glukosa Ada dalam makanan, sbg energi dalam sel tubuh. Dicerna dalam usus, diserap sel usus ke pembuluh darah, diedarkan ke sel tubuh. Untuk masuk ke sel dibutuhkan
BAB I PENDAHULUAN 1.1 Latar Belakang
 BAB I PENDAHULUAN 1.1 Latar Belakang Diabetes mellitus (DM) merupakan suatu kelompok penyakit metabolik dengan karakteristik hiperglikemia yang terjadi akibat sekresi insulin yang tidak adekuat, kerja
BAB I PENDAHULUAN 1.1 Latar Belakang Diabetes mellitus (DM) merupakan suatu kelompok penyakit metabolik dengan karakteristik hiperglikemia yang terjadi akibat sekresi insulin yang tidak adekuat, kerja
BAB I PENDAHULUAN. yang ditandai dengan meningkatnya glukosa darah sebagai akibat dari
 BAB I PENDAHULUAN A. Latar Belakang Diabetes Mellitus (DM) merupakan penyakit gangguan metabolisme yang ditandai dengan meningkatnya glukosa darah sebagai akibat dari gangguan produksi insulin atau gangguan
BAB I PENDAHULUAN A. Latar Belakang Diabetes Mellitus (DM) merupakan penyakit gangguan metabolisme yang ditandai dengan meningkatnya glukosa darah sebagai akibat dari gangguan produksi insulin atau gangguan
BAB II TINJAUAN PUSTAKA
 4 BAB II TINJAUAN PUSTAKA A Dislipidemia 1. Definisi Dislipidemia adalah kelainan metabolisme lipid yang ditandai dengan peningkatan atau penurunan fraksi lipid dalam plasma. Kelainan fraksi lipid yang
4 BAB II TINJAUAN PUSTAKA A Dislipidemia 1. Definisi Dislipidemia adalah kelainan metabolisme lipid yang ditandai dengan peningkatan atau penurunan fraksi lipid dalam plasma. Kelainan fraksi lipid yang
Definisi Diabetes Melitus
 Definisi Diabetes Melitus Diabetes Melitus berasal dari kata diabetes yang berarti kencing dan melitus dalam bahasa latin yang berarti madu atau mel (Hartono, 1995). Penyakit ini merupakan penyakit menahun
Definisi Diabetes Melitus Diabetes Melitus berasal dari kata diabetes yang berarti kencing dan melitus dalam bahasa latin yang berarti madu atau mel (Hartono, 1995). Penyakit ini merupakan penyakit menahun
Asuhan Keperawatan Pasien Rujuk Balik dengan Diabetes Mellitus di Instalasi Rawat Jalan. RSUD Kota Yogyakarta
 Purnomo, S.KM Instalasi Rawat Jalan RSUD Kota Yogyakarta Asuhan Keperawatan Pasien Rujuk Balik dengan Diabetes Mellitus di Instalasi Rawat Jalan RSUD Kota Yogyakarta OLEH: TUJUAN PENGELOLAAN DM SECARA
Purnomo, S.KM Instalasi Rawat Jalan RSUD Kota Yogyakarta Asuhan Keperawatan Pasien Rujuk Balik dengan Diabetes Mellitus di Instalasi Rawat Jalan RSUD Kota Yogyakarta OLEH: TUJUAN PENGELOLAAN DM SECARA
glukosa darah melebihi 500 mg/dl, disertai : (b) Banyak kencing waktu 2 4 minggu)
 14 (polidipsia), banyak kencing (poliuria). Atau di singkat 3P dalam fase ini biasanya penderita menujukan berat badan yang terus naik, bertambah gemuk karena pada fase ini jumlah insulin masih mencukupi.
14 (polidipsia), banyak kencing (poliuria). Atau di singkat 3P dalam fase ini biasanya penderita menujukan berat badan yang terus naik, bertambah gemuk karena pada fase ini jumlah insulin masih mencukupi.
BAB 1 PENDAHULUAN. yang saat ini makin bertambah jumlahnya di Indonesia (FKUI, 2004).
 BAB 1 PENDAHULUAN 1.1 Latar Belakang Masalah Diabetes Mellitus (DM) merupakan salah satu penyakit degeneratif yang saat ini makin bertambah jumlahnya di Indonesia (FKUI, 2004). Diabetes Mellitus merupakan
BAB 1 PENDAHULUAN 1.1 Latar Belakang Masalah Diabetes Mellitus (DM) merupakan salah satu penyakit degeneratif yang saat ini makin bertambah jumlahnya di Indonesia (FKUI, 2004). Diabetes Mellitus merupakan
KETOASIDOSIS DIABETIK. yang serius, suatu keadaan darurat yang harus segera diatasi. Merupakan
 KETOASIDOSIS DIABETIK 1. Pengertian Ketoasidosis diabetik (KAD) merupakan komplikasi akut diabetes melitus yang serius, suatu keadaan darurat yang harus segera diatasi. Merupakan komplikasi metabolik yang
KETOASIDOSIS DIABETIK 1. Pengertian Ketoasidosis diabetik (KAD) merupakan komplikasi akut diabetes melitus yang serius, suatu keadaan darurat yang harus segera diatasi. Merupakan komplikasi metabolik yang
PENYAKIT DEGENERATIF V I L D A A N A V E R I A S, M. G I Z I
 PENYAKIT DEGENERATIF V I L D A A N A V E R I A S, M. G I Z I EPIDEMIOLOGI WHO DEGENERATIF Puluhan juta ORANG DEATH DEFINISI Penyakit degeneratif penyakit yg timbul akibat kemunduran fungsi sel Penyakit
PENYAKIT DEGENERATIF V I L D A A N A V E R I A S, M. G I Z I EPIDEMIOLOGI WHO DEGENERATIF Puluhan juta ORANG DEATH DEFINISI Penyakit degeneratif penyakit yg timbul akibat kemunduran fungsi sel Penyakit
Diabetes tipe 2 Pelajari gejalanya
 Diabetes tipe 2 Pelajari gejalanya Diabetes type 2: apa artinya? Diabetes tipe 2 menyerang orang dari segala usia, dan dengan gejala-gejala awal tidak diketahui. Bahkan, sekitar satu dari tiga orang dengan
Diabetes tipe 2 Pelajari gejalanya Diabetes type 2: apa artinya? Diabetes tipe 2 menyerang orang dari segala usia, dan dengan gejala-gejala awal tidak diketahui. Bahkan, sekitar satu dari tiga orang dengan
BAB I PENDAHULUAN Latar Belakang
 1 BAB I PENDAHULUAN 1.1. Latar Belakang Diabetes melitus (DM) merupakan suatu kelompok penyakit metabolik kronik dengan karakteristik hiperglikemia yang terjadi karena kelainan sekresi insulin, kerja insulin,
1 BAB I PENDAHULUAN 1.1. Latar Belakang Diabetes melitus (DM) merupakan suatu kelompok penyakit metabolik kronik dengan karakteristik hiperglikemia yang terjadi karena kelainan sekresi insulin, kerja insulin,
Pencegahan Tersier dan Sekunder (Target Terapi DM)
 Pencegahan Tersier dan Sekunder (Target Terapi DM) PENDAHULUAN Mengenai pencegahan ini ada sedikit perbedaan mengenai definisi pencegahan yang tidak terlalu mengganggu. Dalam konsensus yang mengacu ke
Pencegahan Tersier dan Sekunder (Target Terapi DM) PENDAHULUAN Mengenai pencegahan ini ada sedikit perbedaan mengenai definisi pencegahan yang tidak terlalu mengganggu. Dalam konsensus yang mengacu ke
BAB I PENDAHULUAN. absolute atau relatif. Pelaksanaan diet hendaknya disertai dengan latihan jasmani
 1 BAB I PENDAHULUAN 1.1 Latar Belakang Diabetes Mellitus adalah kumpulan gejala yang timbul pada seseorang yang mengalami peningkatan kadar gula darah akibat kekurangan hormon insulin secara absolute atau
1 BAB I PENDAHULUAN 1.1 Latar Belakang Diabetes Mellitus adalah kumpulan gejala yang timbul pada seseorang yang mengalami peningkatan kadar gula darah akibat kekurangan hormon insulin secara absolute atau
DIABETES MELITUS GESTASIONAL
 DIABETES MELITUS GESTASIONAL Farid Kurniawan Division of Endocrinology and Metabolism Department of Internal Medicine Faculty of Medicine Universitas Indonesia/Cipto Mangunkusumo General Hospital 1 dari
DIABETES MELITUS GESTASIONAL Farid Kurniawan Division of Endocrinology and Metabolism Department of Internal Medicine Faculty of Medicine Universitas Indonesia/Cipto Mangunkusumo General Hospital 1 dari
BAB II TINJAUAN PUSTAKA
 BAB II TINJAUAN PUSTAKA 2.1 Glukosa Darah Karbohidrat merupakan sumber utama glukosa yang dapat diterima dalam bentuk makanan oleh tubuh yang kemudian akan dibentuk menjadi glukosa. Karbohidrat yang dicerna
BAB II TINJAUAN PUSTAKA 2.1 Glukosa Darah Karbohidrat merupakan sumber utama glukosa yang dapat diterima dalam bentuk makanan oleh tubuh yang kemudian akan dibentuk menjadi glukosa. Karbohidrat yang dicerna
BAB II TINJAUAN PUSTAKA
 DAFTAR ISI HALAMAN JUDUL... i LEMBAR PERSETUJUAN SKRIPSI... ii PENETAPAN PANITIA PENGUJI SKRIPSI... iii PERNYATAAN KEASLIAN KARYA TULIS SKRIPSI.... iv ABSTRAK v ABSTRACT. vi RINGKASAN.. vii SUMMARY. ix
DAFTAR ISI HALAMAN JUDUL... i LEMBAR PERSETUJUAN SKRIPSI... ii PENETAPAN PANITIA PENGUJI SKRIPSI... iii PERNYATAAN KEASLIAN KARYA TULIS SKRIPSI.... iv ABSTRAK v ABSTRACT. vi RINGKASAN.. vii SUMMARY. ix
DIABETES MELLITUS I. DEFINISI DIABETES MELLITUS Diabetes mellitus merupakan gangguan metabolisme yang secara genetis dan klinis termasuk heterogen
 DIABETES MELLITUS I. DEFINISI DIABETES MELLITUS Diabetes mellitus merupakan gangguan metabolisme yang secara genetis dan klinis termasuk heterogen dengan manifestasi berupa hilangnya toleransi karbohidrat.
DIABETES MELLITUS I. DEFINISI DIABETES MELLITUS Diabetes mellitus merupakan gangguan metabolisme yang secara genetis dan klinis termasuk heterogen dengan manifestasi berupa hilangnya toleransi karbohidrat.
BAB 1 PENDAHULUAN 1.1 LATAR BELAKANG
 BAB 1 PENDAHULUAN 1.1 LATAR BELAKANG Dewasa ini, diabetes melitus merupakan permasalahan yang harus diperhatikan karena jumlahnya yang terus bertambah. Di Indonesia, jumlah penduduk dengan diabetes melitus
BAB 1 PENDAHULUAN 1.1 LATAR BELAKANG Dewasa ini, diabetes melitus merupakan permasalahan yang harus diperhatikan karena jumlahnya yang terus bertambah. Di Indonesia, jumlah penduduk dengan diabetes melitus
BAB II TINJAUAN PUSTAKA
 BAB II TINJAUAN PUSTAKA A. DIABETES MELLITUS 1. Definisi Diabetes mellitus merupakan penyakit dengan adanya peningkatan kadar gula darah yang dapat terjadi akibat dari faktor keturunan. Penyakit ini merupakan
BAB II TINJAUAN PUSTAKA A. DIABETES MELLITUS 1. Definisi Diabetes mellitus merupakan penyakit dengan adanya peningkatan kadar gula darah yang dapat terjadi akibat dari faktor keturunan. Penyakit ini merupakan
Diabetes tipe 1- Gejala, penyebab, dan pengobatannya
 Diabetes tipe 1- Gejala, penyebab, dan pengobatannya Apakah diabetes tipe 1 itu? Pada orang dengan diabetes tipe 1, pankreas tidak dapat membuat insulin. Hormon ini penting membantu sel-sel tubuh mengubah
Diabetes tipe 1- Gejala, penyebab, dan pengobatannya Apakah diabetes tipe 1 itu? Pada orang dengan diabetes tipe 1, pankreas tidak dapat membuat insulin. Hormon ini penting membantu sel-sel tubuh mengubah
I. PENDAHULUAN. Diabetes Melitus disebut juga the silent killer merupakan penyakit yang akan
 1 I. PENDAHULUAN A. Latar Belakang Diabetes Melitus disebut juga the silent killer merupakan penyakit yang akan memicu krisis kesehatan terbesar pada abad ke-21. Negara berkembang seperti Indonesia merupakan
1 I. PENDAHULUAN A. Latar Belakang Diabetes Melitus disebut juga the silent killer merupakan penyakit yang akan memicu krisis kesehatan terbesar pada abad ke-21. Negara berkembang seperti Indonesia merupakan
KEMENTERIAN PENDIDIKAN DAN KEBUDAYAAN BAGIAN/SMF ILMU PENYAKIT DALAM FK UNSYIAH/RSUDZA DARUSSALAM BANDA ACEH
 -inistras Stase di Bagian Penyakit Dalam Wanita Tanggal Stase 9 Maret 2014-17 Maret 2014 Pertanyaan Pilihan jawaban Seorang wanita berusia 30 tahun, sejak 6 bulan yang lalu mengeluh nyeri dan bengkak di
-inistras Stase di Bagian Penyakit Dalam Wanita Tanggal Stase 9 Maret 2014-17 Maret 2014 Pertanyaan Pilihan jawaban Seorang wanita berusia 30 tahun, sejak 6 bulan yang lalu mengeluh nyeri dan bengkak di
BAB II TINJAUAN PUSTAKA
 BAB II TINJAUAN PUSTAKA A. Tinjauan Pustaka 1. Diabetes Melitus a. Definisi Menurut American Diabetes Association (ADA), diabetes adalah sekelompok penyakit metabolik yang ditandai dengan hiperglikemia
BAB II TINJAUAN PUSTAKA A. Tinjauan Pustaka 1. Diabetes Melitus a. Definisi Menurut American Diabetes Association (ADA), diabetes adalah sekelompok penyakit metabolik yang ditandai dengan hiperglikemia
Pada wanita penurunan ini terjadi setelah pria. Sebagian efek ini. kemungkinan disebabkan karena selektif mortalitas pada penderita
 12 Pada wanita penurunan ini terjadi setelah pria. Sebagian efek ini kemungkinan disebabkan karena selektif mortalitas pada penderita hiperkolesterolemia yang menderita penyakit jantung koroner, tetapi
12 Pada wanita penurunan ini terjadi setelah pria. Sebagian efek ini kemungkinan disebabkan karena selektif mortalitas pada penderita hiperkolesterolemia yang menderita penyakit jantung koroner, tetapi
BAB 2 TINJAUAN PUSTAKA. manis atau penyakit gula darah adalah golongan penyakit kronis yang ditandai
 BAB 2 TINJAUAN PUSTAKA 2.1. Definisi Diabetes Mellitus Penyakit Diabetes Mellitus (DM) yang juga dikenal sebagai penyakit kencing manis atau penyakit gula darah adalah golongan penyakit kronis yang ditandai
BAB 2 TINJAUAN PUSTAKA 2.1. Definisi Diabetes Mellitus Penyakit Diabetes Mellitus (DM) yang juga dikenal sebagai penyakit kencing manis atau penyakit gula darah adalah golongan penyakit kronis yang ditandai
ANALISA KASUS. Apabila keton ditemukan pada darah atau urin, pengobatan harus cepat dilakukan karena
 ANALISA KASUS 1. Diabetes Melitus tipe I Diabetes Melitus adalah suatu penyakit metabolic yang ditandai dengan terjadinya keadaan hiperglikemi akibat kekurangan sekresi insulin, kerja insulin, maupun keduanya.
ANALISA KASUS 1. Diabetes Melitus tipe I Diabetes Melitus adalah suatu penyakit metabolic yang ditandai dengan terjadinya keadaan hiperglikemi akibat kekurangan sekresi insulin, kerja insulin, maupun keduanya.
Gejala Diabetes pada Anak yang Harus Diwaspadai
 Gejala Diabetes pada Anak yang Harus Diwaspadai Gejala diabetes sering kali tidak terlihat secara jelas di awalnya. Kadang kita baru sadar atau terindikasi diabetes ketika sudah mengalami komplikasi diabetes.
Gejala Diabetes pada Anak yang Harus Diwaspadai Gejala diabetes sering kali tidak terlihat secara jelas di awalnya. Kadang kita baru sadar atau terindikasi diabetes ketika sudah mengalami komplikasi diabetes.
KELUARGA MAJEMUK DENGAN IBU MENDERITA DIABETES MELITUS TIPE II YANG TIDAK TERKONTROL DENGAN PENGETAHUAN YANG RENDAH
 KELUARGA MAJEMUK DENGAN IBU MENDERITA DIABETES MELITUS TIPE II YANG TIDAK TERKONTROL DENGAN PENGETAHUAN YANG RENDAH Marlina Y 1) 1) Mahasiswa Fakultas Kedokteran Universitas Lampung ABSTRAK Latar Belakang.
KELUARGA MAJEMUK DENGAN IBU MENDERITA DIABETES MELITUS TIPE II YANG TIDAK TERKONTROL DENGAN PENGETAHUAN YANG RENDAH Marlina Y 1) 1) Mahasiswa Fakultas Kedokteran Universitas Lampung ABSTRAK Latar Belakang.
Pengetahuan Mengenai Insulin dan Keterampilan Pasien dalam Terapi
 Pengetahuan Mengenai Insulin dan Keterampilan Pasien dalam Terapi Komala Appalanaidu Program Studi Pendidikan Dokter, Fakultas Kedokteran Universitas Udayana (ria_not_alone@yahoo.com) Diterima: 15 Maret
Pengetahuan Mengenai Insulin dan Keterampilan Pasien dalam Terapi Komala Appalanaidu Program Studi Pendidikan Dokter, Fakultas Kedokteran Universitas Udayana (ria_not_alone@yahoo.com) Diterima: 15 Maret
BAB 1 : PENDAHULUAN. 1.1 Latar Belakang American Diabetes Association (ADA) menyatakan bahwa Diabetes melitus
 BAB 1 : PENDAHULUAN 1.1 Latar Belakang American Diabetes Association (ADA) menyatakan bahwa Diabetes melitus merupakan suatu kelompok penyakit metabolik dengan karakteristik hiperglikemia yang terjadi
BAB 1 : PENDAHULUAN 1.1 Latar Belakang American Diabetes Association (ADA) menyatakan bahwa Diabetes melitus merupakan suatu kelompok penyakit metabolik dengan karakteristik hiperglikemia yang terjadi
BAB I PENDAHULUAN 1.1 Latar Belakang
 BAB I PENDAHULUAN 1.1 Latar Belakang Diabetes Melitus (DM) adalah suatu penyakit metabolik dengan karakteristik hiperglikemia yang terjadi karena kelainan sekresi insulin, kerja insulin, atau keduanya
BAB I PENDAHULUAN 1.1 Latar Belakang Diabetes Melitus (DM) adalah suatu penyakit metabolik dengan karakteristik hiperglikemia yang terjadi karena kelainan sekresi insulin, kerja insulin, atau keduanya
SATUAN ACARA PENYULUHAN DIABETES MELLITUS
 SATUAN ACARA PENYULUHAN DIABETES MELLITUS SATUAN ACARA PENYULUHAN Topik : DIABETES MELLITUS Sasaran : Hari/ tgl : Waktu : 30 menit Tempat : A. TUJUAN INSTRUKSIONAL UMUM Setelah mengikuti penyuluhan, peserta
SATUAN ACARA PENYULUHAN DIABETES MELLITUS SATUAN ACARA PENYULUHAN Topik : DIABETES MELLITUS Sasaran : Hari/ tgl : Waktu : 30 menit Tempat : A. TUJUAN INSTRUKSIONAL UMUM Setelah mengikuti penyuluhan, peserta
EVALUASI PEMILIHAN OBAT ANTIDIABETES PADA PENDERITA DIABETES MELLITUS DI INSTALASI RAWAT INAP RUMAH SAKIT UMUM DAERAH KOTA SALATIGA TAHUN 2008 SKRIPSI
 EVALUASI PEMILIHAN OBAT ANTIDIABETES PADA PENDERITA DIABETES MELLITUS DI INSTALASI RAWAT INAP RUMAH SAKIT UMUM DAERAH KOTA SALATIGA TAHUN 2008 SKRIPSI Oleh : AYU WULANDARI K 100 050 291 FAKULTAS FARMASI
EVALUASI PEMILIHAN OBAT ANTIDIABETES PADA PENDERITA DIABETES MELLITUS DI INSTALASI RAWAT INAP RUMAH SAKIT UMUM DAERAH KOTA SALATIGA TAHUN 2008 SKRIPSI Oleh : AYU WULANDARI K 100 050 291 FAKULTAS FARMASI
Obat-obat Hormon Hipofisis anterior
 Obat-obat Hormon Hipofisis anterior Gonadotropin korionik (Chorex) Menstimulasi produksi testosteron dan progesteron untuk mengobati hipogonadisme pada pria. Menginduksi ovulasi pada wanita dengan ovarium
Obat-obat Hormon Hipofisis anterior Gonadotropin korionik (Chorex) Menstimulasi produksi testosteron dan progesteron untuk mengobati hipogonadisme pada pria. Menginduksi ovulasi pada wanita dengan ovarium
Diabetes Mellitus DEFINISI PENYEBAB
 Diabetes Mellitus DEFINISI Diabetes Mellitus adalah suatu penyakit dimana kadar glukosa (gula sederhana) di dalam darah tinggi karena tubuh tidak dapat melepaskan atau menggunakan insulin secara memadai.
Diabetes Mellitus DEFINISI Diabetes Mellitus adalah suatu penyakit dimana kadar glukosa (gula sederhana) di dalam darah tinggi karena tubuh tidak dapat melepaskan atau menggunakan insulin secara memadai.
BAB I PENDAHULUAN. commit to user
 BAB I PENDAHULUAN A. Latar Belakang Status gizi adalah keadaan tubuh sebagai akibat konsumsi makanan, penyerapan dan penggunaan zat gizi. Status gizi berkaitan dengan asupan makanan yang dikonsumsi baik
BAB I PENDAHULUAN A. Latar Belakang Status gizi adalah keadaan tubuh sebagai akibat konsumsi makanan, penyerapan dan penggunaan zat gizi. Status gizi berkaitan dengan asupan makanan yang dikonsumsi baik
BAB 2 TINJAUAN PUSTAKA. Diabetes Mellitus (DM) yang juga dikenal sebagai penyakit kencing manis
 BAB 2 TINJAUAN PUSTAKA 2.1 Defenisi Diabetes Mellitus Diabetes Mellitus (DM) yang juga dikenal sebagai penyakit kencing manis adalah golongan penyakit kronis yang ditandai dengan peningkatan kadar glukosa
BAB 2 TINJAUAN PUSTAKA 2.1 Defenisi Diabetes Mellitus Diabetes Mellitus (DM) yang juga dikenal sebagai penyakit kencing manis adalah golongan penyakit kronis yang ditandai dengan peningkatan kadar glukosa
BAB 2 DATA DAN ANALISA. mendukung Tugas Akhir ini, seperti : Literatur berupa media cetak yang berasal dari buku-buku referensi yang
 BAB 2 DATA DAN ANALISA 2.1. Sumber Data Penulis menggunakan beberapa data literatur dan informasi guna mendukung Tugas Akhir ini, seperti : 2.1.1. Literatur Buku Literatur berupa media cetak yang berasal
BAB 2 DATA DAN ANALISA 2.1. Sumber Data Penulis menggunakan beberapa data literatur dan informasi guna mendukung Tugas Akhir ini, seperti : 2.1.1. Literatur Buku Literatur berupa media cetak yang berasal
BAB 1 PENDAHULUAN. penduduk dunia meninggal akibat diabetes mellitus. Selanjutnya pada tahun 2003
 BAB 1 PENDAHULUAN 1.1. Latar Belakang Pada tahun 2000, World Health Organization (WHO) menyatakan bahwa dari statistik kematian didunia, 57 juta kematian terjadi setiap tahunnya disebabkan oleh penyakit
BAB 1 PENDAHULUAN 1.1. Latar Belakang Pada tahun 2000, World Health Organization (WHO) menyatakan bahwa dari statistik kematian didunia, 57 juta kematian terjadi setiap tahunnya disebabkan oleh penyakit
Konsep Pemberian Cairan Infus
 Konsep Pemberian Cairan Infus Cairan intravena (intravenous fluids infusion) adalah pemberian sejumlah cairan ke dalam tubuh, melalui sebuah jarum, ke dalam pembuluh vena (pembuluh balik) untuk menggantikan
Konsep Pemberian Cairan Infus Cairan intravena (intravenous fluids infusion) adalah pemberian sejumlah cairan ke dalam tubuh, melalui sebuah jarum, ke dalam pembuluh vena (pembuluh balik) untuk menggantikan
BAB 1 PENDAHULUAN. Diabetes mellitus (DM) adalah sekelompok gangguan metabolik. dari metabolisme karbohidrat dimana glukosa overproduksi dan kurang
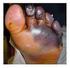 BAB 1 PENDAHULUAN 1.1. Latar belakang Diabetes mellitus (DM) adalah sekelompok gangguan metabolik dari metabolisme karbohidrat dimana glukosa overproduksi dan kurang dimanfaatkan sehingga menyebabkan hiperglikemia,
BAB 1 PENDAHULUAN 1.1. Latar belakang Diabetes mellitus (DM) adalah sekelompok gangguan metabolik dari metabolisme karbohidrat dimana glukosa overproduksi dan kurang dimanfaatkan sehingga menyebabkan hiperglikemia,
BAB I PENDAHULUAN. perekonomiannya telah mengalami perubahan dari basis pertanian menjadi
 BAB I PENDAHULUAN A. Latar Belakang Indonesia merupakan salah satu negara berkembang yang perekonomiannya telah mengalami perubahan dari basis pertanian menjadi industri. Salah satu karakteristik dari
BAB I PENDAHULUAN A. Latar Belakang Indonesia merupakan salah satu negara berkembang yang perekonomiannya telah mengalami perubahan dari basis pertanian menjadi industri. Salah satu karakteristik dari
TUGAS KELOMPOK PRAKTEK KLINIK KMB IV
 TUGAS KELOMPOK PRAKTEK KLINIK KMB IV ASUHAN KEPERAWATAN PADA Ny S Dengan Diabetes Melitus Tipe II Di IRNA Penyakit Dalam Interna C Rumah Sakit Dr. Moehammad Hoesin Palembang Tahun 2008 D I S U S U N OLEH
TUGAS KELOMPOK PRAKTEK KLINIK KMB IV ASUHAN KEPERAWATAN PADA Ny S Dengan Diabetes Melitus Tipe II Di IRNA Penyakit Dalam Interna C Rumah Sakit Dr. Moehammad Hoesin Palembang Tahun 2008 D I S U S U N OLEH
BAB 1 PENDAHULUAN. Diabetic foot merupakan salah satu komplikasi Diabetes Mellitus (DM).
 BAB 1 PENDAHULUAN 1.1. Latar Belakang Masalah Diabetic foot merupakan salah satu komplikasi Diabetes Mellitus (DM). Diabetic foot adalah infeksi, ulserasi, dan atau destruksi jaringan ikat dalam yang berhubungan
BAB 1 PENDAHULUAN 1.1. Latar Belakang Masalah Diabetic foot merupakan salah satu komplikasi Diabetes Mellitus (DM). Diabetic foot adalah infeksi, ulserasi, dan atau destruksi jaringan ikat dalam yang berhubungan
HIPOGLIKEMIA PADA PASIEN DIABETES MELLITUS
 HIPOGLIKEMIA PADA PASIEN DIABETES MELLITUS I. DEFINISI Hipoglikemia adalah batas terendah kadar glukosa darah puasa (true glucose) adalah 60 mg %, dengan dasar tersebut maka penurunan kadar glukosa darah
HIPOGLIKEMIA PADA PASIEN DIABETES MELLITUS I. DEFINISI Hipoglikemia adalah batas terendah kadar glukosa darah puasa (true glucose) adalah 60 mg %, dengan dasar tersebut maka penurunan kadar glukosa darah
BAB I PENDAHULUAN. peradangan sel hati yang luas dan menyebabkan banyak kematian sel. Kondisi
 BAB I PENDAHULUAN A. Latar Belakang Sirosis hati adalah penyakit hati menahun yang mengenai seluruh organ hati, ditandai dengan pembentukan jaringan ikat disertai nodul. Keadaan tersebut terjadi karena
BAB I PENDAHULUAN A. Latar Belakang Sirosis hati adalah penyakit hati menahun yang mengenai seluruh organ hati, ditandai dengan pembentukan jaringan ikat disertai nodul. Keadaan tersebut terjadi karena
04/09/2013. Proyeksi WHO Populasi Diabetes Melitus
 Definisi DM DIABETES MELITUS (DM) Nitta Isdiany American Diabetes Association (ADA), 2011: Diabetes Melitus merupakan kelompok penyakit metabolik dengan karakteristik hiperglikemia, terjadi karena kelainan
Definisi DM DIABETES MELITUS (DM) Nitta Isdiany American Diabetes Association (ADA), 2011: Diabetes Melitus merupakan kelompok penyakit metabolik dengan karakteristik hiperglikemia, terjadi karena kelainan
PELATIHAN NEFROLOGI MEET THE PROFESSOR OF PEDIATRICS. TOPIK: Tata laksana Acute Kidney Injury (AKI)
 PELATIHAN NEFROLOGI MEET THE PROFESSOR OF PEDIATRICS TOPIK: Tata laksana Acute Kidney Injury (AKI) Pembicara/ Fasilitator: DR. Dr. Dedi Rachmadi, SpA(K), M.Kes Tanggal 15-16 JUNI 2013 Continuing Professional
PELATIHAN NEFROLOGI MEET THE PROFESSOR OF PEDIATRICS TOPIK: Tata laksana Acute Kidney Injury (AKI) Pembicara/ Fasilitator: DR. Dr. Dedi Rachmadi, SpA(K), M.Kes Tanggal 15-16 JUNI 2013 Continuing Professional
Dr.HM.Bambang Purwanto, dr. SpPD-KGH, FINASIM. Divisi Ginjal & Hipertensi Lab/SMF IPD FK.UNS / RSUD Dr.Moewardi Surakarta
 Dr.HM.Bambang Purwanto, dr. SpPD-KGH, FINASIM Divisi Ginjal & Hipertensi Lab/SMF IPD FK.UNS / RSUD Dr.Moewardi Surakarta Beberapa keadaan klinis: 1. Hiperkalemi 2. Hiponatremi 3. Asidosis metabolik 4.
Dr.HM.Bambang Purwanto, dr. SpPD-KGH, FINASIM Divisi Ginjal & Hipertensi Lab/SMF IPD FK.UNS / RSUD Dr.Moewardi Surakarta Beberapa keadaan klinis: 1. Hiperkalemi 2. Hiponatremi 3. Asidosis metabolik 4.
BAB II TINJAUAN PUSTAKA
 BAB II TINJAUAN PUSTAKA A. Diabetes Melitus Diabetes adalah gangguan metabolisme kronis, ditandai dengan kadar gula darah tinggi, serta adanya gangguan metabolisme karbohidrat, lipid, dan protein akibat
BAB II TINJAUAN PUSTAKA A. Diabetes Melitus Diabetes adalah gangguan metabolisme kronis, ditandai dengan kadar gula darah tinggi, serta adanya gangguan metabolisme karbohidrat, lipid, dan protein akibat
Volume 15 Nomor 2, Juli Desember 2016: DIABETES MELLITUS DAN OLAHRAGA. Rika Nailuvar Sinaga *
 DIABETES MELLITUS DAN OLAHRAGA Rika Nailuvar Sinaga * Abstrak: Olahraga sangat bermanfaat dalam menjaga kesehatan. Selain sebagai preventif, olahraga juga dapat digunakan sebagai terapi pendukung terhadap
DIABETES MELLITUS DAN OLAHRAGA Rika Nailuvar Sinaga * Abstrak: Olahraga sangat bermanfaat dalam menjaga kesehatan. Selain sebagai preventif, olahraga juga dapat digunakan sebagai terapi pendukung terhadap
BAB I PENDAHULUAN A. LATAR BELAKANG
 BAB I PENDAHULUAN A. LATAR BELAKANG Diabetes Melitus (DM) adalah penyakit kronis, metabolik yang ditandai dengan peningkatan kadar glukosa darah (atau gula darah), yang mengarah dari waktu ke waktu untuk
BAB I PENDAHULUAN A. LATAR BELAKANG Diabetes Melitus (DM) adalah penyakit kronis, metabolik yang ditandai dengan peningkatan kadar glukosa darah (atau gula darah), yang mengarah dari waktu ke waktu untuk
BAB I PENDAHULUAN. I.1 Latar Belakang Masalah. Diabetes melitus tipe 2 adalah sindrom metabolik. yang memiliki ciri hiperglikemia, ditambah dengan 3
 BAB I PENDAHULUAN I.1 Latar Belakang Masalah Diabetes melitus tipe 2 adalah sindrom metabolik yang memiliki ciri hiperglikemia, ditambah dengan 3 patofisiologi dasar : sekresi insulin yang terganggu, resistensi
BAB I PENDAHULUAN I.1 Latar Belakang Masalah Diabetes melitus tipe 2 adalah sindrom metabolik yang memiliki ciri hiperglikemia, ditambah dengan 3 patofisiologi dasar : sekresi insulin yang terganggu, resistensi
HUBUNGAN KADAR GLUKOSA DARAH DENGAN BETA HIDROKSI BUTIRAT PADA PENDERITA DIABETES MELITUS
 HUBUNGAN KADAR GLUKOSA DARAH DENGAN BETA HIDROKSI BUTIRAT PADA PENDERITA DIABETES MELITUS Mardiana, Warida, Siti Rismini Dosen Jurusan Analis Kesehatan Poltekkes Kemenkes Jakarta III Jl. Arteri JORR Jatiwarna
HUBUNGAN KADAR GLUKOSA DARAH DENGAN BETA HIDROKSI BUTIRAT PADA PENDERITA DIABETES MELITUS Mardiana, Warida, Siti Rismini Dosen Jurusan Analis Kesehatan Poltekkes Kemenkes Jakarta III Jl. Arteri JORR Jatiwarna
BAB 2 TINJAUAN PUSTAKA
 6 BAB 2 TINJAUAN PUSTAKA 2.1. Diabetes 2.1.1 Definisi Diabetes Diabetes melitus, atau hanya diabetes, adalah penyakit kronis yang terjadi ketika pankreas tidak lagi mampu untuk memproduksi insulin, atau
6 BAB 2 TINJAUAN PUSTAKA 2.1. Diabetes 2.1.1 Definisi Diabetes Diabetes melitus, atau hanya diabetes, adalah penyakit kronis yang terjadi ketika pankreas tidak lagi mampu untuk memproduksi insulin, atau
Hubungan Hipertensi dan Diabetes Melitus terhadap Gagal Ginjal Kronik
 Hubungan Hipertensi dan Diabetes Melitus terhadap Gagal Ginjal Kronik Latar Belakang Masalah Gagal ginjal kronik merupakan keadaan klinis kerusakan ginjal yang progresif dan irreversibel yang berasal dari
Hubungan Hipertensi dan Diabetes Melitus terhadap Gagal Ginjal Kronik Latar Belakang Masalah Gagal ginjal kronik merupakan keadaan klinis kerusakan ginjal yang progresif dan irreversibel yang berasal dari
BAB 1 PENDAHULUAN. Diabetes mellitus (DM) adalah salah satu penyakit. degenerative, akibat fungsi dan struktur jaringan ataupun organ
 BAB 1 PENDAHULUAN A. Latar Belakang Diabetes mellitus (DM) adalah salah satu penyakit degenerative, akibat fungsi dan struktur jaringan ataupun organ tubuh secara bertahap menurun dari waktu ke waktu karena
BAB 1 PENDAHULUAN A. Latar Belakang Diabetes mellitus (DM) adalah salah satu penyakit degenerative, akibat fungsi dan struktur jaringan ataupun organ tubuh secara bertahap menurun dari waktu ke waktu karena
II. TINJAUAN PUSTAKA. Seseorang dengan katarak akan melihat benda seperti tertutupi kabut, lensa mata
 II. TINJAUAN PUSTAKA 2.1. Katarak Asal kata katarak dari bahasa Yunani cataracta yang berarti air terjun. Seseorang dengan katarak akan melihat benda seperti tertutupi kabut, lensa mata yang biasanya bening
II. TINJAUAN PUSTAKA 2.1. Katarak Asal kata katarak dari bahasa Yunani cataracta yang berarti air terjun. Seseorang dengan katarak akan melihat benda seperti tertutupi kabut, lensa mata yang biasanya bening
BAB I PENDAHULUAN. Diabetes Mellitus (DM) merupakan gangguan metabolisme dengan. yang disebabkan oleh berbagai sebab dengan karakteristik adanya
 BAB I PENDAHULUAN A. Latar Belakang Diabetes Mellitus (DM) merupakan gangguan metabolisme dengan karakteristik adanya tanda-tanda hiperglikemia akibat ketidakadekuatan fungsi dan sekresi insulin (James,
BAB I PENDAHULUAN A. Latar Belakang Diabetes Mellitus (DM) merupakan gangguan metabolisme dengan karakteristik adanya tanda-tanda hiperglikemia akibat ketidakadekuatan fungsi dan sekresi insulin (James,
BAB 3 KERANGKA TEORI DAN KERANGKA KONSEP
 BAB 3 KERANGKA TEORI DAN KERANGKA KONSEP 3.1 KERANGKA TEORI klasifikasi : Angina pektoris tak stabil (APTS) Infark miokard tanpa elevasi segmen ST (NSTEMI) Infark miokard dengan elevasi segmen ST (STEMI)
BAB 3 KERANGKA TEORI DAN KERANGKA KONSEP 3.1 KERANGKA TEORI klasifikasi : Angina pektoris tak stabil (APTS) Infark miokard tanpa elevasi segmen ST (NSTEMI) Infark miokard dengan elevasi segmen ST (STEMI)
BAB II TINJAUAN PUSTAKA
 7 BAB II TINJAUAN PUSTAKA A. Dukungan Sosial Suami Dukungan adalah menyediakan sesuatu untuk memenuhi kebutuhan oranglain. Dukungan juga dapat diartikan sebagai memberikan dorongan / motivasi atau semangat
7 BAB II TINJAUAN PUSTAKA A. Dukungan Sosial Suami Dukungan adalah menyediakan sesuatu untuk memenuhi kebutuhan oranglain. Dukungan juga dapat diartikan sebagai memberikan dorongan / motivasi atau semangat
BAB II TINJAUAN PUSTAKA. Hemoglobin pada manusia terdiri dari HbA 1, HbA 2, HbF( fetus)
 6 BAB II TINJAUAN PUSTAKA 2.1. HbA 1c (hemoglobin terglikasi /glikohemoglobin/hemoglobin terglikosilasi/ Hb glikat/ghb) 2.1.1Biokimiawi dan metabolisme Hemoglobin pada manusia terdiri dari HbA 1, HbA 2,
6 BAB II TINJAUAN PUSTAKA 2.1. HbA 1c (hemoglobin terglikasi /glikohemoglobin/hemoglobin terglikosilasi/ Hb glikat/ghb) 2.1.1Biokimiawi dan metabolisme Hemoglobin pada manusia terdiri dari HbA 1, HbA 2,
Kementerian Kesehatan Republik Indonesia. Tanya-Jawab seputar. Diabetes
 Kementerian Kesehatan Republik Indonesia Tanya-Jawab seputar Diabetes Diabetes adalah suatu kondisi di mana kadar gula (glukosa) dalam darah tinggi. Tubuh memproduksi insulin, suatu hormon yang dikeluarkan
Kementerian Kesehatan Republik Indonesia Tanya-Jawab seputar Diabetes Diabetes adalah suatu kondisi di mana kadar gula (glukosa) dalam darah tinggi. Tubuh memproduksi insulin, suatu hormon yang dikeluarkan
BAB I PENDAHULUAN. hormon insulin baik secara relatif maupun secara absolut. Jika hal ini dibiarkan
 BAB I PENDAHULUAN 1.1. Latar Belakang Diabetes mellitus merupakan suatu penyakit menahun yang ditandai dengan adanya kadar glukosa darah yang melebihi nilai normal dan gangguan metabolisme karbohidrat,
BAB I PENDAHULUAN 1.1. Latar Belakang Diabetes mellitus merupakan suatu penyakit menahun yang ditandai dengan adanya kadar glukosa darah yang melebihi nilai normal dan gangguan metabolisme karbohidrat,
BAB 1 PENDAHULUAN. organ, khususnya mata, ginjal, saraf, jantung dan pembuluh darah (America
 BAB 1 PENDAHULUAN 1.Latar Belakang Penyakit Diabetes Melitus (DM) adalah penyakit yang ditandai dengan peningkatan kadar gula darah yang terus menerus dan bervariasi, penyakit metabolik yang dicirikan
BAB 1 PENDAHULUAN 1.Latar Belakang Penyakit Diabetes Melitus (DM) adalah penyakit yang ditandai dengan peningkatan kadar gula darah yang terus menerus dan bervariasi, penyakit metabolik yang dicirikan
DIARE AKUT. Berdasarkan Riskesdas 2007 : diare merupakan penyebab kematian pada 42% bayi dan 25,2% pada anak usia 1-4 tahun.
 DIARE AKUT I. PENGERTIAN Diare akut adalah buang air besar lebih dari 3 kali dalam 24 jam dengan konsistensi cair dan berlangsung kurang dari 1 minggu. Kematian disebabkan karena dehidrasi. Penyebab terbanyak
DIARE AKUT I. PENGERTIAN Diare akut adalah buang air besar lebih dari 3 kali dalam 24 jam dengan konsistensi cair dan berlangsung kurang dari 1 minggu. Kematian disebabkan karena dehidrasi. Penyebab terbanyak
BAB I PENDAHULUAN UKDW. kasus terbanyak yaitu 91% dari seluruh kasus DM di dunia, meliputi individu
 BAB I PENDAHULUAN 1.1. Latar Belakang Masalah Diabetes Melitus (DM) merupakan kelainan metabolisme dari karbohidrat, protein dan lemak yang terjadi karena kelainan sekresi insulin, kerja insulin atau keduanya
BAB I PENDAHULUAN 1.1. Latar Belakang Masalah Diabetes Melitus (DM) merupakan kelainan metabolisme dari karbohidrat, protein dan lemak yang terjadi karena kelainan sekresi insulin, kerja insulin atau keduanya
PREEKLAMPSIA - EKLAMPSIA
 PREEKLAMPSIA - EKLAMPSIA Dr. Budi Iman Santoso, SpOG(K) Dept. Obstetri dan ginekologi Fakultas Kedokteran Universitas Indonesia RS. Dr. Cipto Mangunkusumo Jakarta PREEKLAMPSIA - EKLAMPSIA GEJALA DAN TANDA
PREEKLAMPSIA - EKLAMPSIA Dr. Budi Iman Santoso, SpOG(K) Dept. Obstetri dan ginekologi Fakultas Kedokteran Universitas Indonesia RS. Dr. Cipto Mangunkusumo Jakarta PREEKLAMPSIA - EKLAMPSIA GEJALA DAN TANDA
BAB I PENDAHULUAN. A. Latar Belakang. sakit kritis nondiabetes yang dirawat di PICU (Pediatric Intensive Care Unit)
 BAB I PENDAHULUAN A. Latar Belakang Hiperglikemia sering terjadi pada pasien kritis dari semua usia, baik pada dewasa maupun anak, baik pada pasien diabetes maupun bukan diabetes. Faustino dan Apkon (2005)
BAB I PENDAHULUAN A. Latar Belakang Hiperglikemia sering terjadi pada pasien kritis dari semua usia, baik pada dewasa maupun anak, baik pada pasien diabetes maupun bukan diabetes. Faustino dan Apkon (2005)
UPT Balai Informasi Teknologi LIPI Pangan & Kesehatan Copyright 2009
 BAB V KOLESTEROL TINGGI Kolesterol selalu menjadi topik perbincangan hangat mengingat jumlah penderitanya semakin tinggi di Indonesia. Kebiasaan dan jenis makanan yang dikonsumsi sehari-hari berperan penting
BAB V KOLESTEROL TINGGI Kolesterol selalu menjadi topik perbincangan hangat mengingat jumlah penderitanya semakin tinggi di Indonesia. Kebiasaan dan jenis makanan yang dikonsumsi sehari-hari berperan penting
BAB I PENDAHULUAN. Berdasarkan perolehan data Internatonal Diabetes Federatiaon (IDF) tingkat
 1 BAB I PENDAHULUAN A. Latar Belakang Masalah Diabetes mellitus (DM) merupakan salah satu jenis penyakit metabolik yang selalu mengalami peningkat setiap tahun di negara-negara seluruh dunia. Berdasarkan
1 BAB I PENDAHULUAN A. Latar Belakang Masalah Diabetes mellitus (DM) merupakan salah satu jenis penyakit metabolik yang selalu mengalami peningkat setiap tahun di negara-negara seluruh dunia. Berdasarkan
BAB 2 TINJAUAN PUSTAKA. gejala yang disebabkan oleh peningkatan kadar gula (glukosa) darah akibat
 BAB 2 TINJAUAN PUSTAKA 2.1 Defenisi Diabetes Mellitus Diabetes Mellitus (DM) adalah gannguan kesehatan yang berupa kumpulan gejala yang disebabkan oleh peningkatan kadar gula (glukosa) darah akibat kekurangan
BAB 2 TINJAUAN PUSTAKA 2.1 Defenisi Diabetes Mellitus Diabetes Mellitus (DM) adalah gannguan kesehatan yang berupa kumpulan gejala yang disebabkan oleh peningkatan kadar gula (glukosa) darah akibat kekurangan
DIABETES MELITTUS APAKAH DIABETES ITU?
 DIABETES MELITTUS APAKAH DIABETES ITU? Diabetes Melitus adalah suatu penyakit dimana kadar glukosa di dalam darah tinggi karena tubuh tidak dapat menghasilkan atau menggunakan insulin secara efektif. Insulin
DIABETES MELITTUS APAKAH DIABETES ITU? Diabetes Melitus adalah suatu penyakit dimana kadar glukosa di dalam darah tinggi karena tubuh tidak dapat menghasilkan atau menggunakan insulin secara efektif. Insulin
Dr. HAKIMI, SpAK Dr. MELDA DELIANA, SpAK Dr. SISKA MAYASARI LUBIS, SpA DIVISI ENDOKRINOLOGI ANAK FKUSU / RSHAM
 Dr. HAKIMI, SpAK Dr. MELDA DELIANA, SpAK Dr. SISKA MAYASARI LUBIS, SpA DIVISI ENDOKRINOLOGI ANAK FKUSU / RSHAM STRUMA PADA ANAK 2 Kelenjar tiroid yang membesar dapat memperlihatkan fungsi: Eutiroidisme
Dr. HAKIMI, SpAK Dr. MELDA DELIANA, SpAK Dr. SISKA MAYASARI LUBIS, SpA DIVISI ENDOKRINOLOGI ANAK FKUSU / RSHAM STRUMA PADA ANAK 2 Kelenjar tiroid yang membesar dapat memperlihatkan fungsi: Eutiroidisme
BAB I PENDAHULUAN 1.1 LATAR BELAKANG
 BAB I PENDAHULUAN 1.1 LATAR BELAKANG Seiring dengan kemajuan perkembangan ilmu pengetahuan dan teknologi di bidang kedokteran khususnya Ilmu Penyakit Dalam. Perlu adanya panduan/ acuan kerja yang bermutu
BAB I PENDAHULUAN 1.1 LATAR BELAKANG Seiring dengan kemajuan perkembangan ilmu pengetahuan dan teknologi di bidang kedokteran khususnya Ilmu Penyakit Dalam. Perlu adanya panduan/ acuan kerja yang bermutu
Syok Syok Hipovolemik A. Definisi B. Etiologi
 Syok Syok adalah suatu sindrom klinis yang terjadi akibat gangguan hemodinamik dan metabolik ditandai dengan kegagalan sistem sirkulasi untuk mempertahankan perfusi yang adekuat ke organ-organ vital tubuh.
Syok Syok adalah suatu sindrom klinis yang terjadi akibat gangguan hemodinamik dan metabolik ditandai dengan kegagalan sistem sirkulasi untuk mempertahankan perfusi yang adekuat ke organ-organ vital tubuh.
BAB I. Pendahuluan. diamputasi, penyakit jantung dan stroke (Kemenkes, 2013). sampai 21,3 juta orang di tahun 2030 (Diabetes Care, 2004).
 BAB I Pendahuluan 1. Latar Belakang Penyakit Tidak Menular (PTM) sudah menjadi masalah kesehatan masyarakat, baik secara global, regional, nasional dan lokal. Salah satu PTM yang menyita banyak perhatian
BAB I Pendahuluan 1. Latar Belakang Penyakit Tidak Menular (PTM) sudah menjadi masalah kesehatan masyarakat, baik secara global, regional, nasional dan lokal. Salah satu PTM yang menyita banyak perhatian
BAB 1 PENDAHULUAN. ditandai oleh kenaikan kadar glukosa darah atau hiperglikemia, yang ditandai
 BAB 1 PENDAHULUAN 1. Latar Belakang Penelitian Diabetes mellitus merupakan sekelompok kelainan heterogen yang ditandai oleh kenaikan kadar glukosa darah atau hiperglikemia, yang ditandai dengan berbagai
BAB 1 PENDAHULUAN 1. Latar Belakang Penelitian Diabetes mellitus merupakan sekelompok kelainan heterogen yang ditandai oleh kenaikan kadar glukosa darah atau hiperglikemia, yang ditandai dengan berbagai
I. METABOLIK ENDOKRINOLOGI
 I. METABOLIK ENDOKRINOLOGI DIABETES MELITUS SPM Penyakit Dalam RS Meilia 1 PENGERTIAN Diabetes mellitus merupakan suatu kelompok penyakit metabolik yang ditandai oleh hiperglikemia akibat defek pada: 1.
I. METABOLIK ENDOKRINOLOGI DIABETES MELITUS SPM Penyakit Dalam RS Meilia 1 PENGERTIAN Diabetes mellitus merupakan suatu kelompok penyakit metabolik yang ditandai oleh hiperglikemia akibat defek pada: 1.
Penatalaksanaan Astigmatism No. Dokumen : No. Revisi : Tgl. Terbit : Halaman :
 1. Pengertian Angina pektoris ialah suatu sindrom klinis berupa serangan nyeri dada yang khas, yaitu seperti rasa ditekan atau terasa berat di dada yang sering menjalar ke lengan kiri. Nyeri dada tersebut
1. Pengertian Angina pektoris ialah suatu sindrom klinis berupa serangan nyeri dada yang khas, yaitu seperti rasa ditekan atau terasa berat di dada yang sering menjalar ke lengan kiri. Nyeri dada tersebut
BAB 1 PENDAHULUAN. koroner. Kelebihan tersebut bereaksi dengan zat-zat lain dan mengendap di
 BAB 1 PENDAHULUAN 1.1 Latar Belakang Penyakit jantung koroner adalah penyakit jantung yang terutama disebabkan karena penyempitan arteri koroner. Peningkatan kadar kolesterol dalam darah menjadi faktor
BAB 1 PENDAHULUAN 1.1 Latar Belakang Penyakit jantung koroner adalah penyakit jantung yang terutama disebabkan karena penyempitan arteri koroner. Peningkatan kadar kolesterol dalam darah menjadi faktor
BAB I PENDAHULUAN.
 BAB I PENDAHULUAN A. Latar belakang masalah Diabetes mellitus (DM) merupakan salah satu masalah kesehatan keluarga. Data dari studi global menunjukkan bahwa jumlah pasien DM pada tahun 2015 telah mencapai
BAB I PENDAHULUAN A. Latar belakang masalah Diabetes mellitus (DM) merupakan salah satu masalah kesehatan keluarga. Data dari studi global menunjukkan bahwa jumlah pasien DM pada tahun 2015 telah mencapai
PENGANTAR KESEHATAN. DR.dr.BM.Wara K,MS Klinik Terapi Fisik FIK UNY. Ilmu Kesehatan pada dasarnya mempelajari cara memelihara dan
 PENGANTAR KESEHATAN DR.dr.BM.Wara K,MS Klinik Terapi Fisik FIK UNY PENGANTAR Ilmu Kesehatan pada dasarnya mempelajari cara memelihara dan meningkatkan kesehatan, cara mencegah penyakit, cara menyembuhkan
PENGANTAR KESEHATAN DR.dr.BM.Wara K,MS Klinik Terapi Fisik FIK UNY PENGANTAR Ilmu Kesehatan pada dasarnya mempelajari cara memelihara dan meningkatkan kesehatan, cara mencegah penyakit, cara menyembuhkan
BAB IV HASIL DAN PEMBAHASAN. A. Gambaran Umum Rumah Sakit RSUD dr. Moewardi. 1. Rumah Sakit Umum Daerah dr. Moewardi
 BAB IV HASIL DAN PEMBAHASAN A. Gambaran Umum Rumah Sakit RSUD dr. Moewardi 1. Rumah Sakit Umum Daerah dr. Moewardi RSUD dr. Moewardi adalah rumah sakit umum milik pemerintah Propinsi Jawa Tengah. Berdasarkan
BAB IV HASIL DAN PEMBAHASAN A. Gambaran Umum Rumah Sakit RSUD dr. Moewardi 1. Rumah Sakit Umum Daerah dr. Moewardi RSUD dr. Moewardi adalah rumah sakit umum milik pemerintah Propinsi Jawa Tengah. Berdasarkan
BAB I PENDAHULUAN. Diabetes Melitus (DM) merupakan sekelompok kelainan heterogen yang
 BAB I PENDAHULUAN 1.1 Latar Belakang Diabetes Melitus (DM) merupakan sekelompok kelainan heterogen yang ditandai oleh kenaikan kadar glukosa dalam darah atau hiperglikemia (Smeltzer, 2013). Penyakit ini
BAB I PENDAHULUAN 1.1 Latar Belakang Diabetes Melitus (DM) merupakan sekelompok kelainan heterogen yang ditandai oleh kenaikan kadar glukosa dalam darah atau hiperglikemia (Smeltzer, 2013). Penyakit ini
BAB I PENDAHULUAN. Menurut Ermita (2002 dikutip dari Devita, Hartiti, dan Yosafianti, 2007) bahwa fluktuasi
 BAB I PENDAHULUAN A. Latar Belakang Menurut Ermita (2002 dikutip dari Devita, Hartiti, dan Yosafianti, 2007) bahwa fluktuasi politik dan ekonomi mengakibatkan perubahan pada tingkat kesejahteraan masyarakat.
BAB I PENDAHULUAN A. Latar Belakang Menurut Ermita (2002 dikutip dari Devita, Hartiti, dan Yosafianti, 2007) bahwa fluktuasi politik dan ekonomi mengakibatkan perubahan pada tingkat kesejahteraan masyarakat.
BAB I PENDAHULUAN. insulin yang tidak efektif. Hal ini ditandai dengan tingginya kadar gula dalam
 BAB I PENDAHULUAN 1.1 Latar Belakang Diabetes Melitus merupakan penyakit kronis yang disebabkan oleh ketidak mampuan tubuh untuk memproduksi hormon insulin atau karena penggunaan insulin yang tidak efektif.
BAB I PENDAHULUAN 1.1 Latar Belakang Diabetes Melitus merupakan penyakit kronis yang disebabkan oleh ketidak mampuan tubuh untuk memproduksi hormon insulin atau karena penggunaan insulin yang tidak efektif.
MODUL PRAKTIKUM KEPERAWATAN KLINIK VI A : Pemeriksaan Kadar Gula Darah dan Tes Toleransi Glukosa Oral
 MODUL PRAKTIKUM KEPERAWATAN KLINIK VI A : Pemeriksaan Kadar Gula Darah dan Tes Toleransi Glukosa Oral Nomor Kode Mata Kuliah : IKK 1532 Beban SKS : 2 SKS Oleh : Ns. Rondhianto, M.Kep NIP : 198303242006041002
MODUL PRAKTIKUM KEPERAWATAN KLINIK VI A : Pemeriksaan Kadar Gula Darah dan Tes Toleransi Glukosa Oral Nomor Kode Mata Kuliah : IKK 1532 Beban SKS : 2 SKS Oleh : Ns. Rondhianto, M.Kep NIP : 198303242006041002
